先生があなたに伝えたいこと
【山﨑 真哉】中高年の膝の痛みは、構造破綻と機能障害が組み合わさっていることがほとんどです。機能障害が主体であればリハビリを根気強く続けることで症状が改善されます。構造破綻が主体であれば、人工関節置換術など外科的な治療を用いる必要があります。また、外科的な治療を希望されない場合でもPRP療法(再生医療)など新しい治療で症状とうまく付き合えることがあります。

東京スポーツ&整形外科クリニック
やまさき しんや
山﨑 真哉 先生
専門:膝関節
山﨑先生の一面
1.最近気になることは何ですか?
年齢を重ねていくにつれ、心身の健康に気をつけるようになりました。自身が健康であることは医師としてのパフォーマンスにもとても重要と思っています。健康法は、早寝早起き、毎朝の散歩、バランスの良い食生活をすること、マインドを常にポジティブに保ち、謙虚でいることです。
2.休日には何をして過ごしますか?
大学時代から続けているゴルフをすることが多いです。自然や自分自身と勝負するところが大好きで、何歳になっても自己ベストを出せる可能性がある数少ないスポーツの一つです。夢は世界中のゴルフ場でプレーすることです。
Q. 膝の痛みに悩む方は少なくありませんが、この痛みはどうして起こるのでしょうか? 膝関節の特徴についても教えてください。
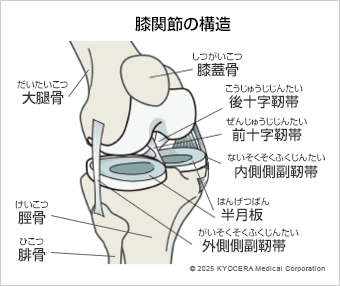 A. 膝関節は大腿骨と脛骨、膝蓋骨から成る荷重関節です。主な構造としては骨の表面には軟骨、大腿骨と脛骨の間には内側と外側に半月板というクッションがあります。周囲の4つの靭帯が骨と骨をつなぐシートベルトの働きをし、さらに関節を動かすための筋肉がその表面を覆っています。
A. 膝関節は大腿骨と脛骨、膝蓋骨から成る荷重関節です。主な構造としては骨の表面には軟骨、大腿骨と脛骨の間には内側と外側に半月板というクッションがあります。周囲の4つの靭帯が骨と骨をつなぐシートベルトの働きをし、さらに関節を動かすための筋肉がその表面を覆っています。
膝の痛みの原因は、大きく分けて①構造破綻と②機能障害があります。①構造破綻とは、簡単に言うと骨が折れたり、腱や靭帯が切れたりして上記の構造が壊れることです。一方、②機能障害とは筋力の低下や、柔軟性の低下などで関節をうまく動かすことができない結果、関節に負担がかかって痛みを生じるものです。①の構造破綻はケガによるものが一般的ですが、長年の運動や仕事などの酷使で徐々に生じるものもあります。②の機能障害は、「加齢」に伴い起こってくることが多いですが、近年は小中学生の患者さんも増えてきている印象です。体力、筋力が十分でない状態で、部活やクラブチームの運動を過度に行っていることが原因と考えられます。診察に来られる方の7割は機能障害の方ですね。
Q. 患者さんは「膝が痛い」ということで来院されますが、先生はどうやって原因を見分けているのですか?
A. 構造破綻の有無をまずはチェックします。構造破綻を疑う所見としては、①外傷(ケガ)があること、②跛行(脚を引きずらないと歩けない)があること、③水腫(膝の腫れ)があること、④徒手検査での陽性所見(医師による診察)があることです。これらがあるとレントゲン、CT、MRI、超音波といった画像検査で損傷部位の特定や重症度の判定を行います。
逆に画像所見がない、もしくはあっても程度が軽いにもかかわらず痛みが強い場合や、痛みを訴える部位と画像での異常所見を示す部位が異なる場合は機能障害を疑います。つまり、機能障害は痛い場所が画像検査では写らないことが多いです。
Q. 構造破綻や機能障害の治療はどうするのでしょうか?
A. 構造破綻が生じている場合、軽症で自然治癒が期待できるものは安静やリハビリなどの保存療法で治療しますが、重症なものや自然治癒が期待できないものは手術を行って傷んでいる部分を修復する必要があります。例えばスポーツを行う方に多い前十字靭帯損傷は自然修復が期待できないため、手術加療になります。その際は、自身の腱の一部を使って靭帯を新しく作り直す靭帯再建術を行います。半月板損傷で屈伸動作を繰り返す時に痛みや引っかかり、伸ばしにくいといった症状が出る場合、半月板のかけらを取り除いたり、縫合したりすることがあります。
機能障害の場合は、椅子からの立ち上がりテストで筋力をチェックし、ハムストリングやアキレス腱、大腿四頭筋などを伸ばしていただき、筋肉の硬さがあるかをチェックしながら、衰えている筋力や柔軟性を取り戻すリハビリテーションを行います。
 Q. それでは、多くの方が心配している、「変形性膝関節症」とはどのようにして起こるのでしょうか? また、日常生活で予防できることがあれば教えてください。
Q. それでは、多くの方が心配している、「変形性膝関節症」とはどのようにして起こるのでしょうか? また、日常生活で予防できることがあれば教えてください。
A. 変形性膝関節症は、膝の関節軟骨が経年的に擦り減り(構造破綻)、関節の変形や痛みを生じ、膝の曲げ伸ばしが制限されたり、筋力が衰える(機能障害)ことで、歩行や運動が困難になる状態です。主な原因は、①肥満、②過去の膝のケガ、③運動や仕事での酷使が挙げられます。加齢や遺伝的な要因も言われていますが、これらはご自身でなんとかできるものではありませんので、予防できることとすれば先に述べた①②③への対策ということになります。よくあるのは、過去にママさんバレーで前十字靭帯損傷や半月板損傷を起こした方が、当時は家事や子育てに忙しく、そのままにしていたら、50~60歳頃になってO脚、末期の変形性膝関節症になって来院されるパターンです。若い頃に靭帯損傷や半月板損傷を治していなかった方で、30歳頃から軟骨の摩耗が始まり、40代で変形性膝関節症に進行するケースは増えています。ですので、まずは若い頃に傷めた箇所は早めにしっかり治しておくことを強くお勧めします。そして、最も重要なのは①肥満への対策ですが、適切な食生活、適度な運動をして健康的な生活を習慣化することが重要です。
Q. 変形性膝関節症と診断されたら、初めにどのような治療を行いますか?
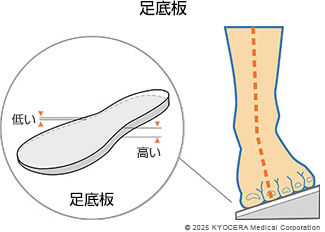
A. 変形性膝関節症は構造破綻と機能障害が合わさった病態です。変形が軽度の場合は、機能障害に対する治療で改善が期待できます。具体的には、膝関節周りの筋力トレーニングやストレッチによる運動療法で症状の改善をはかります。関節の潤滑をよくするヒアルロン酸注射や炎症を抑える非ステロイド性抗炎症薬の内服、湿布やサポーター、足底板(インソール)を使ったりすることで痛みを抑えることが期待できます。
ただ、長い年月をかけて悪くなっているわけですから、膝の状態をよくするにもそれだけ時間がかかります。筋トレやストレッチを続けることで確実に症状はよくなりますから、「自分の膝は自分で治す」という想いで、根気強くリハビリに取り組んでいただきたいと思います。
Q. 変形性膝関節症で、保存療法でよくならない場合にはどのような治療が考えられますか?
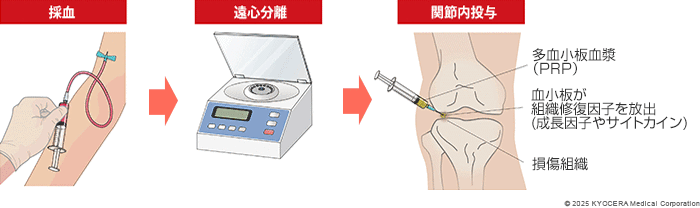
A. 保険適用外にはなりますが、PRP療法という再生医療をお勧めすることがあります。PRP療法とは、ご自身の血液から組織の修復を促す血小板成分を抽出して、濃縮した多血小板血漿(たけっしょうばんけっしょう:PRP)を関節内に注入して痛みを和らげ、炎症を鎮めることを目指す治療法です。保存療法で改善しなかった水腫や痛みが改善した例もあります。
それでも日常生活に支障があり、長く歩けないなど生活の質を落としている場合には手術をすべきでしょう。
![]()
Q. 手術と聞くと不安になりますが、どのように決まるのでしょうか?
A. 膝の問題はがんや心臓疾患と違って生死に関わる問題ではないので、痛みが我慢できる範囲であれば必ずしも手術しなければいけないわけではありません。入院中は仕事を休まなければなりませんし、当面は跳んだり走ったりといった動きが制限され、その間に筋力が落ちてしまうこともあります。中高年の方の手術は、患者さんの痛みの強さや生活で困っていること、希望する運動レベルを聞き、その方の社会背景や家庭事情などを総合的に判断した上で慎重に検討しています。
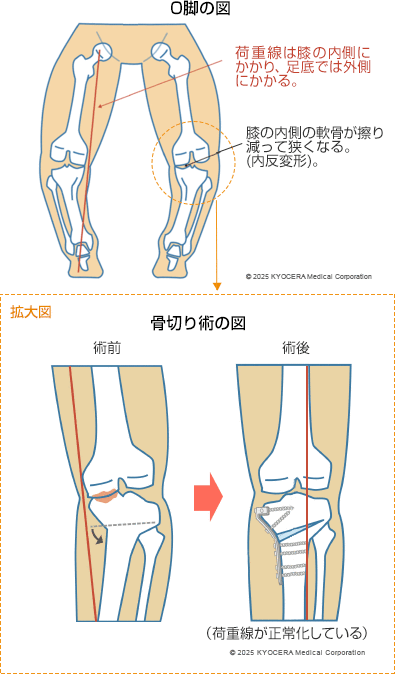
Q. 変形性膝関節症はどのような手術になりますか?
A. 60代くらいまでで運動をよくするような活動性の高い方には、自分の骨を切って角度を変え、荷重を調整する高位脛骨骨切り術(こういけいこつこつきりじゅつ)が適応になります。膝を人工物にすると、どうしても多少は違和感が残りますので、よほど変形が強い場合を除けば、まずは骨切り術を勧めます。
変形の強い方、高齢の方には、傷んだ部分を人工物に置き換える人工膝関節置換術(じんこうひざかんせつちかんじゅつ)が適応となります。
![]()
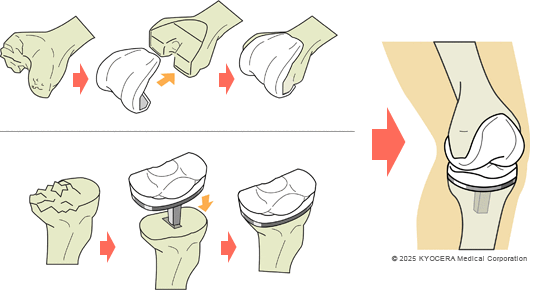
Q. 人工膝関節は患者さんごとに違うものを使うのでしょうか? また、手術で進歩したところがあれば教えてください。
A. 人工膝関節は、様々なサイズや形状のものが出回っていて、患者さんの症状や骨質に応じて適したものを選べるようになっています。また、近年は患者さんの皮膚切開を小さくしたり、インプラントを正確に設置したり、痛みを少なくするために、様々な手術支援器械や薬物治療が進歩し、安心して手術を受けて頂ける環境ができています。
 Q. 手術した患者さんからはどのような声が届いていますか?
Q. 手術した患者さんからはどのような声が届いていますか?
A. 皆さん「日常生活が楽になった」「運動ができるようになった」とおっしゃいます。何年も痛みに悩みながら手術に踏み切れなかった方が、手術後には「なんでもっと早く手術しなかったんだろう」とおっしゃる声もよく聞きます(笑)。
Q. 先生が医師を志したきっかけを教えてください。
A. 中学まで野球少年で、当時、日本のプロ野球選手が渡米して手術を受けるニュースをよく耳にし、自分もアスリートを治せる仕事に就きたいと思いました。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2024.6.27
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
中高年の膝の痛みは、構造破綻と機能障害が組み合わさっていることがほとんどです。機能障害が主体であればリハビリを根気強く続けることで症状が改善されます。構造破綻が主体であれば、人工関節置換術など外科的な治療を用いる必要があります。また、外科的な治療を希望されない場合でもPRP療法(再生医療)など新しい治療で症状とうまく付き合えることがあります。