先生があなたに伝えたいこと
【福田 健太郎】思春期における側弯症(そくわんしょう)の患者さんには、長い将来があります。だからこそ、自分が医師をやめるその日まで経過を見守り続けたい。
Q. 先生のライフワークといえる特発性側弯症(とくはつせいそくわんしょう)についてお伺いします。まず、側弯症とはどのような病気なのでしょうか?
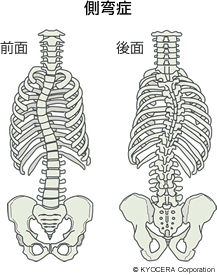
A. 背骨が変形する疾患です。本来、背骨は前から見るとまっすぐですが、横から見ると緩やかなS字型をしていて、バランスをとって体を支えています。その形が崩れることを脊柱変形(せきちゅうへんけい)といい、そのうちねじれを伴って横に曲がってしまうものを側弯症といいます。
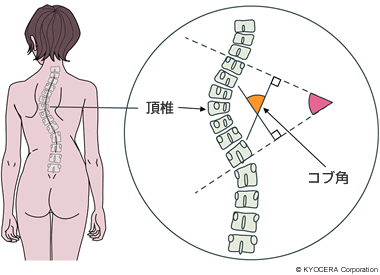
背骨が正常に連なっていれば、背骨の上下をどこで測っても角度は0度ですが、曲がるとその上下で傾きが出ます。その傾きの角度である「コブ角」を測って、10度以上で、定義上では側弯症となります。軽度であれば症状は出ませんが、高度になって、たとえば70度を超えると呼吸機能に影響が出て、100度を超えるケースでは呼吸自体が苦しくなって心不全を起こしてしまうこともあります。そうならないように早期に進行を抑えることが必要なのです。
Q. なるほど。その側弯症の中に、特発性など性格の違うものがあるわけですね。
A. はい。特発性のほかに、生まれつき背骨が曲がっている「先天性」と「症候性側弯症」があります。症候性というのは、遺伝性の神経や筋肉の病気や骨と骨をつなぐ組織の異常、脳性まひなど、ある種の病気の合併症として起こるものです。
Q. では、特発性側弯症にはどのような特徴があるのでしょうか?
A. 特発性というのは原因がはっきりしない、という意味です。家族性、遺伝性も指摘されていますが、原因は明確にはわかっていません。側弯症の中で特発性は8割を占めるといわれています。発症の時期として3歳未満の乳児期、10歳未満の学童期、10歳以降の思春期に分けられ、8割ほどは思春期の特発性側弯症で女子に多く発症します。
Q. 思春期に発症する確率が特に高いのですね。
 A. 身長がぐっと伸びる二次性徴に伴ってねじれが起きてしまうということでしょう。一般的には成長の終了とともに変形も止まりますが、目安としてコブ角が45度から50度まで曲がっていると、歩くときに負荷がかかってしまい、成長が止まっても徐々に変形が進んでしまいます。早期発見が大変重要なわけです。
A. 身長がぐっと伸びる二次性徴に伴ってねじれが起きてしまうということでしょう。一般的には成長の終了とともに変形も止まりますが、目安としてコブ角が45度から50度まで曲がっていると、歩くときに負荷がかかってしまい、成長が止まっても徐々に変形が進んでしまいます。早期発見が大変重要なわけです。
Q. 初期に自覚症状がないということは早期発見も難しい気がしますが...
A. お子さんの場合は、親御さんが一緒にお風呂に入っている時にちょっとおかしいな、と気づいたり、体育で服を着替えるときに友だちに指摘されたりということがありますが、何よりもきちんとした検診が必要です。昭和53年には、学校保健法で側弯症の検診が義務付けられました。ただ、各都道府県に浸透しているかといえば、そうではない現実があります。検診を担当されるのは内科や小児科の先生がほとんどであること、思春期のお子さんなので恥ずかしがることなど、なかなか難しい問題があります。
 Q. せっかく義務付けられているのに歯がゆいですね。
Q. せっかく義務付けられているのに歯がゆいですね。
A. ですから我々としても、ただ治療をするだけではなく、学校医を対象に講演会を開いて、検診の重要性や手順を教える啓蒙活動も行っています。また早期発見されても軽度の側弯症の場合は放置されて、ひどい状態になってから病院へ来られるケースもあります。10代の患者さんの場合は、親の仕事の都合などで来院のタイミングが遅れることもあるのです。そういうことを防ぐためにも、我々の介入がまだまだ必要だろうと思っています。
Q. 特発性側弯症の有病率はどれくらいですか?
A. 思春期の2~3%。100人いれば2~3人は10度以上の側弯症といわれています。ただし治療が必要かどうかは別です。学校検診では、見た目にもわかる治療が必要な20度以上の患者さんをなるべく早く見つけることが目的になります。
Q. 側弯症の診断はどのように行われるのですか?
A. 上半身は裸で立ってもらい、肩の高さ、腰のくびれ、肩甲骨の隆起が左右で非対称になっていないかどうかをチェックし、次にまっすぐ前かがみになってもらって、医師の視線を背中の面と同じ高さにし、高さが左右で違っていないかどうかを確認して、最終的にレントゲン所見で診断を下します。
Q. 特発性側弯症の治療法について教えてください。
 A. 軽度なら「経過観察」です。コブ角が20度未満なら1年に1度、20度から25度で3ヵ月とか半年に1度来院していただき診察します。進行していないかレントゲンで確認します。25度を超えると「装具療法」となります。固いプラスチック製のコルセットを患者さんに合わせて作ります。この治療は成長期の方が対象で、成熟している患者さんはそれ以上進行することはまずないので対象になりません。装具療法でも、装着状況などをチェックするため、やはり定期検診に来ていただくことを成熟期になるまで続けてもらうことになります。女子なら初潮から2年は経過している、男子なら声変わり、さらに身長が1年に1㎝も伸びなくなったという条件を満たして、治療は終了します。
A. 軽度なら「経過観察」です。コブ角が20度未満なら1年に1度、20度から25度で3ヵ月とか半年に1度来院していただき診察します。進行していないかレントゲンで確認します。25度を超えると「装具療法」となります。固いプラスチック製のコルセットを患者さんに合わせて作ります。この治療は成長期の方が対象で、成熟している患者さんはそれ以上進行することはまずないので対象になりません。装具療法でも、装着状況などをチェックするため、やはり定期検診に来ていただくことを成熟期になるまで続けてもらうことになります。女子なら初潮から2年は経過している、男子なら声変わり、さらに身長が1年に1㎝も伸びなくなったという条件を満たして、治療は終了します。
40度から45度で「手術」の適応ですが、ひとくくりではありません。複数回受診していただき、まずは経過を見守ります。また、どこが曲がっているかによっても手術の時期は変わってきます。たとえば、胸椎はあばら骨があって箱型になっているからあまり動かないので手術を急ぎませんが、腰椎はよく動く分、早く変形が進むことがわかっているので、早い時期に手術を行うこともあります。
Q. 軽度では経過観察ということですが、進行しないために患者さん自身が気をつけることはあるのでしょうか?
A. いいえ、特に制限もありませんし、ほかの子と同じように生活してもらえば良いですよ。私はよく、「側弯症は病気じゃないよ」とお話しします。100人いたら2、3人はごく軽度の側弯症なわけですし、病気だからほかの子と違うと思う必要はありません。親御さんも、姿勢が悪かったからか、とか、食事のせいなのか、とか思う必要もまったくありません。原因がはっきりしないのですから。私が伝えたいのは、心まで曲がらないように、普通に明るく暮らしていただければということです。それで良いのです。
Q. それで、もし進行すればすみやかに装具療法に取り掛かる、ということですね。
A. おっしゃる通りです。手術に至るケースを減らす、重篤になるケースを撲滅する。そのための早期発見・早期治療です。
 Q. よくわかりました。では手術はどのように行われるのですか?
Q. よくわかりました。では手術はどのように行われるのですか?
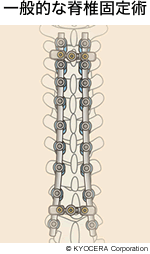
A. 一般的に行われているのは、骨に穴をあけてスクリューを設置し、そこにロッドを連結させて固定させる方法です。平たくいえば、背骨に金属の添え木を当てて縛りつけて固めるという感じですね。骨が細くてスクリューが使えない場合には、かぎ型のフックを骨に引っかけたり、骨の屋根の部分にポリエチレンのワイヤーを通して骨をつかまえたりして、ロッドに連結させることもあります。ポピュラーなのは後ろ側からの手術で、背中の真ん中を切開して筋肉をはがし、骨を固定します。
Q. 背中とはいえ、思春期の特に女子ですと、手術の傷跡を気にする子もいるのではないですか?
A. なるべく傷はきれいに、と思っています。術後に溶ける糸を使って縫い、表面は皮膚を保護するボンドのようなもので覆います。漫画のヒョウタンツギみたいな傷はつかないから安心してください(笑)。ほかには、たとえば皮膚切開が首筋にまでかからないように配慮するということもあります。
Q. 側弯症の手術の進歩についてはいかがでしょうか?
A. 強固に固定できる椎弓根(ついきゅうこん)スクリューが開発されたことが大きな進歩ですね。私が医師になった1990年代は、フックやワイヤーが主流でした。なぜかといえば背骨には脊髄という大事な神経が通っていて、胸椎の前には心臓や大動脈がありますので、貫いてしまっては大変な事態になります。それが手術手技や器具などの進歩で、安全に挿入できるようになり、さらに矯正力が大幅にアップしました。
Q. 合併症の主なものは?
 A. まずは出血です。出血に備えて患者さんの自己血を採ってストックしておいたり、手術中も、出た血をきれいにして返す自己血回収を組み合わせたりして、なるべく輸血をしないで済むようにしています。ただ最近は、手術の方法や薬を使うなどの工夫で出血はかなり減少しました。それからやはり感染ですね。骨や神経にばい菌がついてしまうと骨髄炎や髄膜炎という命に関わる合併症を起こすこともありますので、その予防には細心の注意を払っています。たとえば感染予防のための適切な抗生物質の投与、丁寧な滅菌(めっきん)などです。金属は血が通っていませんから抗生物質も流れず、ばい菌の格好のすみかとなります。ばい菌が繁殖したら金属を抜かない限り鎮静化しないことがあります。骨がついてからならまだ良いですが、つく前にそうなると手術自体が白紙になってしまいます。手術後早期から1年くらいを経て感染の症状が出てくることもありますので、感染対策は十分過ぎるほどに備えてちょうど良いと思っています。あと親御さんが一番心配されるのが「神経」の合併症です。非常に確率は低いのですが、もともとマヒがない患者さんにマヒが起こってしまうことがあります。これは非常に不幸なことですから、手術に脊髄機能モニタリング装置を取り入れています。この装置は頭から電気信号を送って足でちゃんと拾えるかどうか、いわば背骨という電線に電気がちゃん通っているかどうかを調べながら、手術ができるものです。万が一、電気の流れが悪くなれば手術を一旦止めて原因を追及し、その原因を取り払ってから手術を再開します。ほかにも、背骨が曲がっていると中の脊髄も曲がっているのですが、それを伸ばそうとすると、場合によっては脊髄に無理な力がかかってしまうことがあります。矯正の操作によってマヒが出てしまうことがありますので、特に重度の側彎症の場合には、矯正をし過ぎてマヒが出てしまう懸念があるなら、やむをえず矯正の程度を加減して安全性を優先します。
A. まずは出血です。出血に備えて患者さんの自己血を採ってストックしておいたり、手術中も、出た血をきれいにして返す自己血回収を組み合わせたりして、なるべく輸血をしないで済むようにしています。ただ最近は、手術の方法や薬を使うなどの工夫で出血はかなり減少しました。それからやはり感染ですね。骨や神経にばい菌がついてしまうと骨髄炎や髄膜炎という命に関わる合併症を起こすこともありますので、その予防には細心の注意を払っています。たとえば感染予防のための適切な抗生物質の投与、丁寧な滅菌(めっきん)などです。金属は血が通っていませんから抗生物質も流れず、ばい菌の格好のすみかとなります。ばい菌が繁殖したら金属を抜かない限り鎮静化しないことがあります。骨がついてからならまだ良いですが、つく前にそうなると手術自体が白紙になってしまいます。手術後早期から1年くらいを経て感染の症状が出てくることもありますので、感染対策は十分過ぎるほどに備えてちょうど良いと思っています。あと親御さんが一番心配されるのが「神経」の合併症です。非常に確率は低いのですが、もともとマヒがない患者さんにマヒが起こってしまうことがあります。これは非常に不幸なことですから、手術に脊髄機能モニタリング装置を取り入れています。この装置は頭から電気信号を送って足でちゃんと拾えるかどうか、いわば背骨という電線に電気がちゃん通っているかどうかを調べながら、手術ができるものです。万が一、電気の流れが悪くなれば手術を一旦止めて原因を追及し、その原因を取り払ってから手術を再開します。ほかにも、背骨が曲がっていると中の脊髄も曲がっているのですが、それを伸ばそうとすると、場合によっては脊髄に無理な力がかかってしまうことがあります。矯正の操作によってマヒが出てしまうことがありますので、特に重度の側彎症の場合には、矯正をし過ぎてマヒが出てしまう懸念があるなら、やむをえず矯正の程度を加減して安全性を優先します。
Q. 術後、入院期間はどれくらいなのですか?
A. 施設によって違うと思いますが、当院では10日間が目安です。
理学療法士が付いて2~3日目から歩いてもらいます。みんな若いですから回復力と新しい背骨の形に対する順応性が高いのです。傷が塞がって大丈夫な子は1週間で帰宅してもらうこともあります。
 Q. 成長期における手術ですよね。1度の手術で一生大丈夫なのでしょうか?
Q. 成長期における手術ですよね。1度の手術で一生大丈夫なのでしょうか?
A. それを願って手術をしています。しかしながら、手術をして固定したところは良いとしても、それ以外が曲がろうとしてしまい、追加の手術が必要になるということもあります。どちらにしても、手術をして終わりではなく、骨がしっかりつくまで予断を許しません。稀ですが、経過観察中にスクリューが抜けてしまったり、骨のほうが負けて壊れてしまったりして、再度手術が必要になるケースもあります。
Q. できるだけそうならないためにも、退院後、注意するべきことはありますか?
 A. 体育は目安として半年はお休みしていただきます。半年経った頃から徐々に復帰してもらうようにしています。ほかには、あまり重い物は持たない、カバンはなるべくリュックサックのような左右対称に力がかかるものにする、良い姿勢を保つ、ということが大事です。それ以外には、将来にわたって大きな制限が必要ということはありません。
A. 体育は目安として半年はお休みしていただきます。半年経った頃から徐々に復帰してもらうようにしています。ほかには、あまり重い物は持たない、カバンはなるべくリュックサックのような左右対称に力がかかるものにする、良い姿勢を保つ、ということが大事です。それ以外には、将来にわたって大きな制限が必要ということはありません。
Q. 先生は、側弯症の受け皿となる病院が少ないことを懸念しておられるそうですね。
A. 横浜市ではまだまだ足りないですね。だからかもしれませんが、整体などを頼られるケースも多いのです。治療効果が認められているのは装具療法と手術だけで、整体で良くなることはありません。学校検診も遅れているところがあります。我々としては学校検診のシステムの構築や、正しい情報をもっと発信する必要性を痛感しています。
Q. やるべきことがたくさんおありですね。それにしても先生のお話を聞いていますと、思春期の患者さんに対する配慮や熱い思いがよく伝わってきます。
A. 対象がお子さんですから。手術が終わりました、はいさようなら、ではないですね。手術をしたところだけではなくてほかのところが悪くなっていないか、その子が問題なく人生送っていけるかどうか、そういったことまで見守り続けることが、我々の重大な使命だと思っています。治療した患者さんには最後まで経過観察を続けるのが大切だと思います。人工関節なら動かなかった関節を動くようにするのですが、側弯症の手術は動いていたものを固定するという非生理的なことをするわけですから、その責任を負い続けるという気持ちを持つことは大事ではないでしょうか。
Q. それが、先生の治療に対するモットーということでしょうか?
 A. 「最後まで診る」、「見守る」ということです。患者さんは何年、何十年も診(み)続けるつもりですし、患者さんにはきちんと検診に来ていただきたいですね。そういう信頼関係が大事だと思います。もし私が病院を移ってもそこまで来ていただいたり、私が術後外来で出向いたりしています。そのようにしてずっと関わり合いを持っていきたいと考えています。
A. 「最後まで診る」、「見守る」ということです。患者さんは何年、何十年も診(み)続けるつもりですし、患者さんにはきちんと検診に来ていただきたいですね。そういう信頼関係が大事だと思います。もし私が病院を移ってもそこまで来ていただいたり、私が術後外来で出向いたりしています。そのようにしてずっと関わり合いを持っていきたいと考えています。
「私について来てくれますか?」患者さんにそうお話しすることもあるんですよ。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2016.6.23
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
思春期における側弯症(そくわんしょう)の患者さんには、長い将来があります。
だからこそ、自分が医師をやめるその日まで経過を見守り続けたい。