先生があなたに伝えたいこと
【福井 清数】変形性股関節症は進行度合いに関わらず痛み方は人それぞれですので、治療方法もそれぞれに合わせています。

こまつ整形外科クリニック
ふくい きよかず
福井 清数 先生
専門:股関節
福井先生の一面
1.最近気になることは何ですか?
大学病院勤務を経て、当院を開業しました。地域のかかりつけ医として、いかに患者さんに頼りにしていただけるクリニックにしていくかを考えています。
2.休日には何をして過ごしますか?
子どもや犬(チワワ)と一緒に遊んで過ごすことが多いです。夏には近場でBBQを楽しんだりしています。映画鑑賞や読書をして過ごすこともあります。
このインタビュー記事は、リモート取材で編集しています。
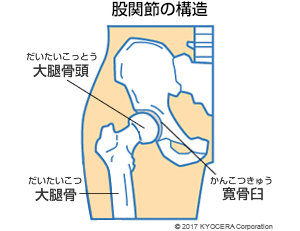
Q. 股関節の構造について教えてください。
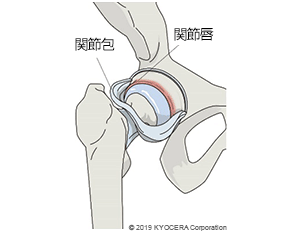
A. 股関節は、骨盤の寛骨臼(かんこつきゅう)と、大腿骨の先端にある球状の大腿骨頭(だいたいこっとう)から成る球関節です。大腿骨頭に屋根のようにかぶさる寛骨臼の縁には、関節唇(かんせつしん)というひも状の組織があり、股関節全体は関節包(かんせつほう)で包まれています。
股関節はまわりの靱帯によって安定化し、さらに、臀筋(でんきん)というお尻の筋肉や、大腿直筋(だいたいちょっきん)などの太ももの筋肉が、股関節の動きをサポートしています。
Q. 股関節の代表的な疾患について教えてください。
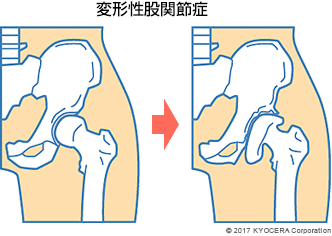
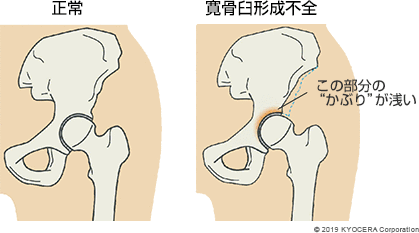
A. 代表的な疾患は、変形性股関節症(へんけいせいこかんせつしょう)です。股関節の軟骨がすり減って骨が変形していく病気です。日本人の場合は、その原因として寛骨臼形成不全(かんこつきゅうけいせいふぜん)が多くみられます。これは、寛骨臼の"かぶり"がもともと浅く、それが原因で体重の負担が股関節に過度にかかることで軟骨がすり減っていくものです。
Q. 寛骨臼形成不全は、欧米人には少ないのですか?
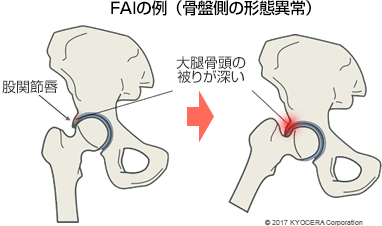
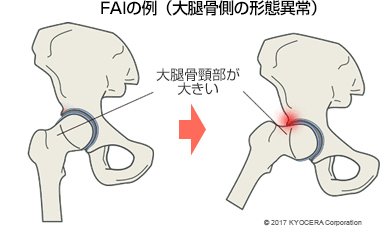
A. 欧米では寛骨臼形成不全は少なく、大腿寛骨臼インピンジメント(FAI)が変形性股関節症の原因となっているケースが多くみられます。これは、寛骨臼のかぶりが深い(ピンサータイプ)、あるいは大腿骨頭の形状が球状でなくいびつである(キャムタイプ)ため、股関節を曲げたり開いたりする際に、寛骨臼の縁が大腿骨頭と衝突して軟骨がすり減る疾患です。「インピンジメント」というのは、「衝突」を表わしています。この骨同士の衝突によって関節唇が傷つき、さらに股関節の軟骨がすり減って変形性股関節症に進展していくことがあります。
日本人は、欧米人に比べてFAIは少ないといわれていますが、まだ疫学調査が進んでいる段階なので、日本人にも一定数の患者がいる可能性はあると思います。
![]()
![]()
 Q. 治療法について教えてください。
Q. 治療法について教えてください。
A. 痛み止めや炎症を和らげる薬の服用や注射をするほか、股関節周囲の臀筋などの筋肉を強化するリハビリを行います。また、股関節には体重の約3倍の荷重がかかるといわれているため、体重が重い方は減量をすることも大切です。
特に、寛骨臼形成不全の場合は股関節が不安定なので、筋肉を強化することで股関節を安定化させ、痛みの改善を図っていきます。これらの治療を3カ月程度続け、症状の改善が得られない場合は手術の選択肢もあります。
Q. 手術には、どのようなものがありますか?
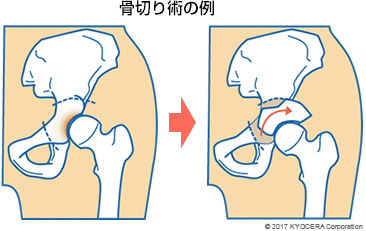
A. 寛骨臼形成不全、または変形性股関節症で比較的進行が浅い初期の場合は、骨切り術(こつきりじゅつ)を行うことがあります。寛骨臼のかぶりを深くするために、寛骨臼のまわりをくり抜いて回転させ、大腿骨頭を覆うようにする寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)があります。
一方、FAIの場合は、股関節鏡(こかんせつきょう)を関節内に入れて行う、関節鏡視下手術を行う場合があります。ピンサータイプの場合は、寛骨臼が大腿骨に衝突しないように寛骨臼を削り、キャムタイプの場合は出っ張っている大腿骨頭を削ります。さらに関節唇が傷んでいる場合は、その縫合も行います。関節鏡を用いることで切開の創が小さくてすみ、術後の回復が早いといわれています。

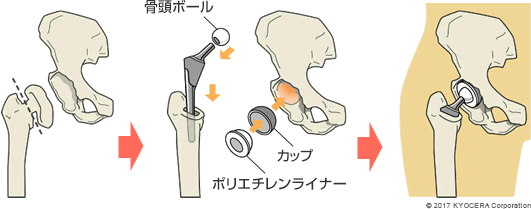
変形性股関節症の進行期や末期の場合の手術には、傷んだ股関節をインプラント(人工物)に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)があります。人工股関節は、受け皿となる寛骨臼にはめる金属のカップと、大腿骨の中に挿入するステム、軟骨の代わりとなるポリエチレンライナーから成り、ステムで支えられた骨頭ボールがカップの中で動くことで股関節の動きを再現します。
![]()
Q. 変形性股関節症が進んでしまった場合は、人工股関節置換術になるということでしょうか?
A. 変形性股関節症は命に関わる病気ではないので、必ずしも手術をしなければいけないものではありません。まずは、患者さんに痛みや日常生活への支障がどの程度あるかをお聞きし、治療効果がどのくらい期待できるかをご説明します。そのうえで、手術をするかどうかは患者さんの判断によります。
というのも、変形性股関節症が進行期や末期まで進んでいるにもかかわらず、あまり痛みがない方もおられます。そういった方は、無理に手術をせずに定期的な経過観察を行います。逆に、初期でも痛みがかなり強く、保存的な治療で寛解が得られない場合は、初期でも人工股関節置換術を選択される場合もあります。患者さんの年齢や状況に応じて、手術の判断はさまざまです。
 Q. そうなのですね。人工股関節にはいろいろな種類があるのですか?
Q. そうなのですね。人工股関節にはいろいろな種類があるのですか?
A. 固定様式の違いによる2種類のインプラントがあります。金属と骨をセメントで固着するセメントタイプと、金属と骨が直接くっつく加工が施されたセメントレスタイプです。どちらを選択するかは病院によって変わってきますが、現在はセメントレスタイプが世界的に主流になっており、2種類を使い分けている病院もあります。素材もチタン合金やセラミック製などさまざまで、選択の幅が広がっています。
Q. 人工股関節は以前に比べ、進歩してきていますか?
A. これまで人工股関節において、インプラントのすり減りをいかに防ぐかが課題となってきました。そこで、摩耗を少なくするためのインプラントの開発が進み、摩耗しにくいポリエチレンライナーが登場しました。現在は、それが主流になっています。さらに、骨頭ボールも外れにくいセラミック素材のものが開発され、長期成績が向上しています。今では、手術後20年が経過した患者さんの人工股関節において、95%が摩耗などの問題が生じていないというデータがあります。
Q. では、人工股関節置換術の合併症についても教えてください。
A. 手術した場所に細菌が入って繁殖する感染があります。施設によって差はありますが、約0.5%程度、200人に1人の割合で起こることがあります。細菌が金属に付着すると簡単には取れないため、再手術で洗浄したり、感染が収まらない場合は人工股関節を外して感染を沈静化させたりする治療をし、治まってから再手術になるケースもあります。
ほかには、骨頭ボールが外れてしまう脱臼もあります。病院によって脱臼率は異なりますが、1% 程度、100人中1人に起こりえます。骨頭ボールが外れると歩けなくなって救急搬送となり、徒手整復あるいは再手術を行います。
下肢を動かさない状態が続くことで起こりうる合併症としては、深部静脈血栓症(しんぶじょうみゃくけっせんしょう)があります。脚の手術は血栓(血の塊)ができやすく、大きな血栓が静脈に入ると肺にまで到達し、肺の血管をふさいでしまう肺塞栓症(はいそくせんしょう)など、命にかかわる重篤な症状が出ることもあります。
ほかに、術中や術後に人工股関節のまわりで骨折することがあります。問題なく手術が終わったとしても、術後に転倒などによって起こる人工関節周囲骨折は骨がつきにくいため、未然に防ぐことが重要です。
Q. そうした合併症を防ぐ対策についても教えてください。
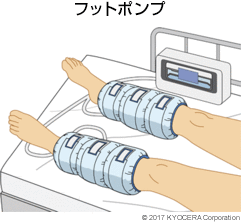 A. 感染においては、1番は術中に術部をよく洗浄するほか、手術時間が長くなると感染が起こりやすいため、できるだけ短時間で手術を行います。また、感染リスクが高い糖尿病やリウマチの患者さんには特に注意を払い、感染予防として抗生剤の投与を長くしたり、術前に持病の薬などを調整したりしてから手術に臨みます。
A. 感染においては、1番は術中に術部をよく洗浄するほか、手術時間が長くなると感染が起こりやすいため、できるだけ短時間で手術を行います。また、感染リスクが高い糖尿病やリウマチの患者さんには特に注意を払い、感染予防として抗生剤の投与を長くしたり、術前に持病の薬などを調整したりしてから手術に臨みます。
脱臼は、手術の手法によって防ぎます。現在、人工股関節置換術では股関節に対するさまざまなアプローチ法があり、前方からのアプローチだと脱臼しにくいといわれています。深部静脈血栓症においては、血流を良くするための弾性ストッキングやフットポンプを使用するほか、血栓そのものをできにくくする薬を使うことで予防します。
ほかにも、わたしは患者さんの姿勢や歩行において左右のバランスが崩れないよう、術中に脚の長さの調整などにも気を配っています。
 Q. ありがとうございました。最後に、先生が医師を志された理由をお聞かせください。
Q. ありがとうございました。最後に、先生が医師を志された理由をお聞かせください。
A. 高校時代に仲が良かった友人が、医療の道を目指していた影響が大きいです。整形外科を選んだのは、患者さんの日常生活における支障が、治療によって改善できるところに魅力を感じたからです。高齢化社会で需要が高まる分野だと考え、この道に進みました。
リモート取材日:2022.9.1
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
変形性股関節症は進行度合いに関わらず痛み方は人それぞれですので、治療方法もそれぞれに合わせています。