先生があなたに伝えたいこと
【大槻 亮二】ほとんどの患者さんは、人工膝関節にして痛みが取れ、体も精神的にもお元気になって復帰されますよ。

米子医療センター
おおつき りょうじ
大槻 亮二 先生
専門:人工膝関節
Q. 膝関節の構造と仕組みについて教えてください。
A. 膝関節は大腿骨(だいたいこつ:太ももの骨)、脛骨(けいこつ:すねの骨)、膝蓋骨(しつがいこつ:お皿の骨)の3つの骨が組み合わさる形をしていて、骨と骨は直接接触しているのではなく、それぞれの骨の表面に軟骨が付いています。軟骨は骨よりも若干軟らかく表面がツルツルで、衝撃を吸収して動きを滑らかにします。骨同士をつなぐ紐のような役目をするのが靭帯です。特に大事なのは前十字靭帯(ぜんじゅうじじんたい)、後十字靭帯(こうじゅうじじんたい)、左右にある側副靭帯(そくふくじんたい)の4つです。軟骨と軟骨の隙間には半月板があり、靭帯と一緒に膝がグラつかないようにしています。また、膝関節は上が丸くて下が平らですから、接触面は極めて小さくなるのですが、半月板がその面積を増やして荷重を分散させ、関節が傷まないよう保護しています。さらに骨と骨は関節包(かんせつほう)で包まれていて、中には2ccから3ccほどの粘っこくてヌルヌルしている関節液で満たされています。いわば関節の潤滑油です。そして膝関節全体を筋肉が覆っています。
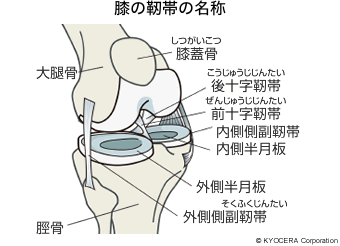
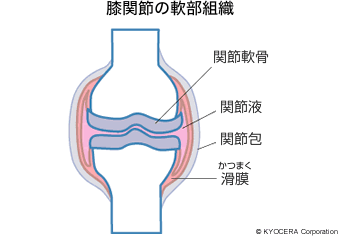
Q. 改めてお聞きしますと、本当にうまくできているものですね。では、変形性膝関節症はどこがどのように悪くなってしまうのでしょうか?
A. 変形性関節症はどこの関節でも起こり、その原理は同じです。長年使った軟骨がすり減って起こるといわれています。膝の場合は、それとほとんど同時に半月板のすり減りも進行します。半月板、軟骨の両方が劣化してきて関節が傷み、徐々に変形が進んでいきます。
Q. なるべく早期に発見できればと思うのですが、初期にはどのような自覚症状が出るのですか?
 A. 初期の自覚症状には、こわばりや腫れがあげられます。腫れると曲げ伸ばしのときに窮屈に感じるようです。つまり、「こわばる、腫れる、窮屈に感じる」の自覚症状があれば、変形性膝関節症の恐れがあると思います。やや進行すると、立ち上がりや歩き始めの際に痛みが出てきます。
A. 初期の自覚症状には、こわばりや腫れがあげられます。腫れると曲げ伸ばしのときに窮屈に感じるようです。つまり、「こわばる、腫れる、窮屈に感じる」の自覚症状があれば、変形性膝関節症の恐れがあると思います。やや進行すると、立ち上がりや歩き始めの際に痛みが出てきます。
Q. 病期によって治療法は変るのでしょうか?
A. 変わります。すり減った軟骨や変形した関節は残念ながら戻らないので、初期ならば症状をやわらげる治療を継続して、病気と上手に付き合っていくということになります。いわゆる保存療法ですね。保存療法の成果がかんばしくなければ、手術を考えましょうというのが一般的だと思います。
Q. 保存療法のことを少し具体的に教えてください。
A. 体重の重い方が多いので、そういう方には少なくとも標準体重まで落としてくださいとお願いしています。変形性膝関節症は関節の老化や痛みで筋力が落ち、筋力が落ちると膝のグラつきが増して症状が進行します。そのため、筋力トレーニングを頑張ってくださいということも併せてお願いしています。「体重と運動、体重と運動」と患者さんには呪文のように繰り返しています(笑)。それと、関節の負荷を減らすことも重要です。重労働の方には仕事の強度を下げてくださいとか、激しいスポーツをされている方ならその程度を落としてくださいとアドバイスします。しかし、これらのことは患者さんの生活やライフスタイルもあって強要はできません。でも、なるべく負荷はかけないようにしてほしいんです。そして場合によってヒアルロン酸や痛み止めのステロイドを注射したり、痛み止めのお薬を併用したりします。
 Q. それで手術をしなくて済むという場合もあるのですか?
Q. それで手術をしなくて済むという場合もあるのですか?
A. その場合もあります。変形性膝関節症は初期ならば、しばらくすると痛みが緩和されることが多くて、2、3ヵ月して痛みがなくなって、でも1年、2年たったらまた痛くなって...... という繰り返しになります。症状のない時期が長く続くといいのですが、大抵はその間隔がだんだん短くなって、こわばりから痛みが起こり、1km、2km歩いたら痛かったものが500mでも痛い、階段昇降も辛いというように緩やかに進行してしまいます。生活のコントロールをしていただきながら、痛みもコントロールして、それでも改善しないし、もう少し何とかならないかな、というときにはやはり手術が選択肢になるでしょうね。
Q. では手術についてお伺いします。手術にも種類があるのでしょうか?
A. ひとつには関節鏡視下手術で半月板のすり減った破片や、軟骨がすり減った部分を補うために出てしまう骨棘(こつきょく)というものを取り除いたりする手術があります。さほど痛みや変形のない場合に行われるもので、ある程度進行してしまった膝関節には、高位脛骨骨切り術(こういけいこつこつきりじゅつ:HTO)、人工膝関節全置換術(じんこうひざかんせつぜんちかんじゅつ:TKA)、人工膝関節単顆置換術(じんこうひざかんせつたんかちかんじゅつ:UKA)が選択肢になります。
Q. HTOとはどのような手術なのでしょうか?
A. 膝関節は真ん中が空間で、内側と外側に出っ張りがあり、この2ヵ所で体重を受けています。変形性膝関節症の95%以上は内側の軟骨だけが、まずすり減って半月板が劣化してきます。内側がすり減るのでO脚になってきます。もともとO脚の人がなりやすいということもあります。HTOというのは、脛骨を切って向きを変え、O脚をX脚に矯正する手術です。特徴はまっすぐよりもX脚気味に矯正することです。こうすることで劣化しているほうにはあまり体重がかからなくて、外側のまだ大丈夫な関節にかかるので、痛みがやわらぎます。
![]()
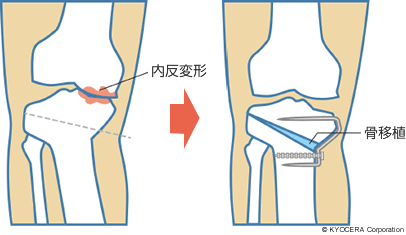
Q. HTOのあと、年月とともに外側の軟骨が傷んでくることはないのですか?
A. その可能性は確かにありますが、そうならない方もいます。どちらにしてもほとんどの人は、10年ぐらいは問題なく過ごせますし、そもそも、HTOをしても外側が傷むことが予想される場合には、HTOではなくて人工関節手術を選択することになると思います。
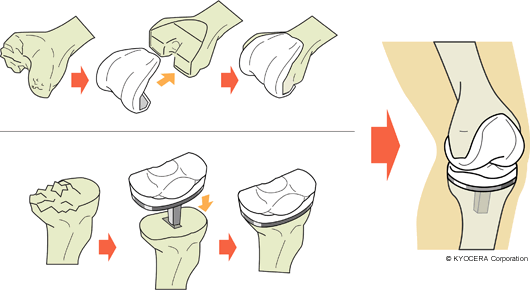
Q. それでは人工膝関節手術についてお聞きします。人工膝関節はどのような構造になっているのでしょうか?
A. 人工膝関節手術は、変形や痛みが高度なときに行う手術で、骨の表面を削って金属でできた人工物を、脛骨と大腿骨に挿入します。金属と金属とが直接にこすれ合うとすぐに減ってしまうので、こすれ合う部分にはポリエチレンが使用されています。これが軟骨の代わりになるわけです。手技としては膝関節全部を入れ換えるTKAと、内側だけ(まれに外側だけの場合もある)を入れ換えるUKAがあります。
![]()
![]()
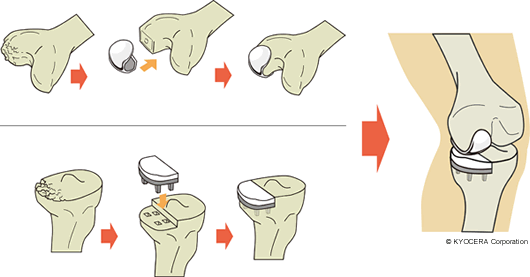
Q. TKAとUKAは、傷みが関節全部に及んでいるか片側だけなのかによって使い分けるということですか?
 A. それだけではありません。医師によって多少考え方は違いますけど、O脚が強い方の場合、UKAにしてもO脚自体が直るわけではありません。どちらの耐久性が高いかといえばTKAです。UKAの設置面積は関節の約1/3と小さく、ものすごいO脚なら、体重のかかるところに金属を入れても、早い時期に人工関節にダメージを与える可能性があります。ですから私の考えでは、UKAはO脚がそれほど強くない人にやるのが良いと思っています。片側だけが悪くても、O脚が強い人や体重がかなり重い人、活動性の高い人はTKAのほうが良いと思います。
A. それだけではありません。医師によって多少考え方は違いますけど、O脚が強い方の場合、UKAにしてもO脚自体が直るわけではありません。どちらの耐久性が高いかといえばTKAです。UKAの設置面積は関節の約1/3と小さく、ものすごいO脚なら、体重のかかるところに金属を入れても、早い時期に人工関節にダメージを与える可能性があります。ですから私の考えでは、UKAはO脚がそれほど強くない人にやるのが良いと思っています。片側だけが悪くても、O脚が強い人や体重がかなり重い人、活動性の高い人はTKAのほうが良いと思います。
Q. なるほど。一概に変形や痛みの程度だけで選択するわけではないんですね。
A. 患者さんの年齢や症状、病気の進行度合い、生活様式、考え方、さらに人工関節の耐用年数のこともありますので、そういったことを考慮して手術を使い分けることが大切だと思います。少し大雑把ないいかたですが、まず症状を重たい軽いで大きく分けて、重たければTKA、軽くて年齢も若く、まだまだいろんなことがしたいという人にはHTO、軽くてある程度年齢もいっておられて、そんなに無理はしませんという人にはUKAということになります。
Q. わかりやすい説明をありがとうございます。ちなみに人工膝関節の耐用年数はどれくらいですか?
A. TKA、UKAともに材質、デザインもますます進化するでしょうし、一概にはいえないのですが、現在の最新の人工関節で、上手にきちんと手術をすれば15年はまず大丈夫だろうと思います。
Q. 人工膝関節の手術手技の進歩についてはいかがでしょうか?
 A. 一時期、MIS(エムアイエス:最小侵襲術)がもてはやされました。皮膚を切る量も筋肉を切る量も、通常の手術より減らすという手術です。確かに術後の回復が早いし、4週間かかるところが2週間で退院できるなどのメリットもあります。しかし、私の考えはMISについて少し否定的です。傷口が小さいと手術時間が長くなります。特に、日頃の症例数の多い医師でない場合では、傷口が小さくなればなるほど、この手術時間にしわ寄せがくるのだと思います。手術時間が延びると出血量や感染のリスクが高まり、麻酔の時間も増えますので、私はMISにはあまりこだわる必要はないという考えです。もちろんMISの得意な医師もいますし、それぞれに考え方はあります。ほかに進歩としてあげられるのは、ナビゲーションシステムでしょう。手術をしている部分に赤外線を当てると、パソコン上に切ろうとしている骨の角度、たとえば本当に90度なのかということを示してくれるようなシステムで、手術の精度がより増すというデータがあります。時間的にも慣れれば5分増しくらいで収まるので問題ないと思いますが、患者さんの骨の形を事前にコンピュータに覚えさせるために、脛骨に指標となるマーカーピンを立てないといけないんです。そこが骨折した事例も報告されていたりして、メリットは大きいですが良いことづくめではないですね。そんなこんなで、私自身は今は使っていなくて、従来の手術法の精度を高めるための努力を日々している、というところです。
A. 一時期、MIS(エムアイエス:最小侵襲術)がもてはやされました。皮膚を切る量も筋肉を切る量も、通常の手術より減らすという手術です。確かに術後の回復が早いし、4週間かかるところが2週間で退院できるなどのメリットもあります。しかし、私の考えはMISについて少し否定的です。傷口が小さいと手術時間が長くなります。特に、日頃の症例数の多い医師でない場合では、傷口が小さくなればなるほど、この手術時間にしわ寄せがくるのだと思います。手術時間が延びると出血量や感染のリスクが高まり、麻酔の時間も増えますので、私はMISにはあまりこだわる必要はないという考えです。もちろんMISの得意な医師もいますし、それぞれに考え方はあります。ほかに進歩としてあげられるのは、ナビゲーションシステムでしょう。手術をしている部分に赤外線を当てると、パソコン上に切ろうとしている骨の角度、たとえば本当に90度なのかということを示してくれるようなシステムで、手術の精度がより増すというデータがあります。時間的にも慣れれば5分増しくらいで収まるので問題ないと思いますが、患者さんの骨の形を事前にコンピュータに覚えさせるために、脛骨に指標となるマーカーピンを立てないといけないんです。そこが骨折した事例も報告されていたりして、メリットは大きいですが良いことづくめではないですね。そんなこんなで、私自身は今は使っていなくて、従来の手術法の精度を高めるための努力を日々している、というところです。
Q. ありがとうございました。最後に、先生にとって特に印象深い患者さんのエピソードをお聞かせください。
 A. 90歳のおじいちゃんが、片側の膝が痛いから手術してくれといって来られました。ご高齢ですから人工膝関節の適応ですので、「15年くらいしたら入れ換えなければならないかもしれませんが、貴方であれば、まぁ、それで......(笑)」と申し上げましたところ、「何をいっとる! わしは100歳になってもまだまだ働く。死ぬまで大丈夫な人工関節を入れてくれなきゃ困る」と一喝されました。ものすごく良くなられ、退院して3ヵ月ほどで山仕事に精を出されていました。しかし、しいたけの原木を何千本か運んで、大腿骨を疲労骨折され「痛いがな、折れてるがな」と再び来院されました。それで手術をして、無事治りましたら、「まだ片膝残っとるけん、こっちも手術してもらわな」といって、自ら望んで両膝とも人工膝関節にされました。この例は極端ですが、ほとんどの患者さんは、人工膝関節にして痛みが取れ、体も精神的にもお元気になって復帰されますよ。
A. 90歳のおじいちゃんが、片側の膝が痛いから手術してくれといって来られました。ご高齢ですから人工膝関節の適応ですので、「15年くらいしたら入れ換えなければならないかもしれませんが、貴方であれば、まぁ、それで......(笑)」と申し上げましたところ、「何をいっとる! わしは100歳になってもまだまだ働く。死ぬまで大丈夫な人工関節を入れてくれなきゃ困る」と一喝されました。ものすごく良くなられ、退院して3ヵ月ほどで山仕事に精を出されていました。しかし、しいたけの原木を何千本か運んで、大腿骨を疲労骨折され「痛いがな、折れてるがな」と再び来院されました。それで手術をして、無事治りましたら、「まだ片膝残っとるけん、こっちも手術してもらわな」といって、自ら望んで両膝とも人工膝関節にされました。この例は極端ですが、ほとんどの患者さんは、人工膝関節にして痛みが取れ、体も精神的にもお元気になって復帰されますよ。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2015.11.17
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
ほとんどの患者さんは、人工膝関節にして痛みが取れ、体も精神的にもお元気になって復帰されますよ。