先生があなたに伝えたいこと
【金山 康秀】痛くて動けずに要介護状態になってしまう前に、適した時期に人工股関節手術を受けて元気に健康寿命を延ばしてほしいと思います。
 Q. 先生は膝関節、股関節ともに多くの症例を診ておられます。そのうち今回は股関節のお話を中心にお聞かせください。まず、股関節はどうして痛くなってしまうのでしょうか?
Q. 先生は膝関節、股関節ともに多くの症例を診ておられます。そのうち今回は股関節のお話を中心にお聞かせください。まず、股関節はどうして痛くなってしまうのでしょうか?
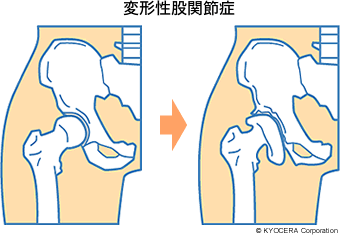
A. 日本人の特に女性に多いのですが、もともと、股関節の被りが浅く、亜脱臼傾向の方がいらっしゃいます。これを寛骨臼形成不全(かんこつきゅうけいせいふぜん)といい、その方は加齢であるとか、荷重の動作で負荷がかかると経年的に股関節の不安定性が少しずつ増し、軟骨が徐々にすり減って痛みが出る、ということが多いです。軟骨がすり減って消失すると骨と骨が直接こすれるので、立ったり歩いたり、階段の昇り降りをする度に痛みが出るのです。こうしたことが変形性股関節症(へんけいせいこかんせつしょう)の原因となります。
ほかにも、股関節を深く曲げたときに大腿骨が関節唇(かんせつしん)にぶつかることによって生じる、関節唇の損傷、外傷による股関節脱臼や靭帯損傷でも痛みが出ます。さらに、アルコールやステロイドの多量摂取が要因となる大腿骨頭壊死症(だいたいこっとうえししょう)、転倒による大腿骨頸部骨折(だいたいこつけいぶこっせつ)など、痛みの原因にはさまざまありますが、患者数が圧倒的に多いのは変形性股関節症です。
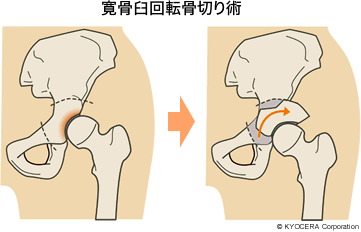
Q. 寛骨臼形成不全の段階で治療することは可能ですか?
A. はい。変形が進む前に痛みが出て、その原因が寛骨臼形成不全の場合、骨切り術(こつきりじゅつ)が選択肢になります。骨切り術には寛骨臼の周囲を切って前外方に回転させ骨頭を覆うようにする寛骨臼回転骨切り術などいくつかの方法があります。
Q. では変形性股関節症の診断方法について教えてください。
A. 基本的にはレントゲンでの所見となります。軟骨はレントゲンに写らないのですが、変形性股関節症は初期でも軟骨がすり減ることで関節の隙間が狭くなっているので確認できます。
 Q. 変形性股関節症と診断されれば、すぐに人工関節手術が必要なのですか?
Q. 変形性股関節症と診断されれば、すぐに人工関節手術が必要なのですか?
A. まず保存療法で経過をみます。具体的には痛み止めなどの内服、股関節周囲の筋力を鍛えるリハビリなどをします。ただ、当院のような急性期病院では手術が必要な患者さんが主体となりますので、保存療法で治療したほうがよいのではないかという場合は、患者さんの近くの通いやすい病院をご紹介するようにしています。
Q. どういう状態になれば人工股関節手術が選択肢になるのでしょうか?
A. 保存療法でも痛みが改善せず、生活に支障が出るようであれば人工股関節手術が第一選択となるでしょう。手術のタイミングについては、術前の状態が術後の成績を左右しますから、あまりに我慢をして延ばし延ばしにするのも決していいことではないと思います。痛みによって思うように歩けなくなると、患者さんの健康寿命に大きく影響します。
ただし、人工股関節は人工物であるために耐用年数の問題があります。昔に比べて耐用年数はずいぶん延びましたので、今では30代、40代でも、必要があれば手術をお勧めしています。その際は必ず、患者さんに「将来もう一度手術が必要になるかもしれません」という説明を行います。
Q. 耐用年数が延びたということですが、具体的には何年くらい大丈夫なのでしょうか?
A. 20年以上前に手術した人工股関節の9割以上が再手術をせずに済んでいます。そのため、最新の人工股関節では30年以上も期待できると思います。ただし、人工股関節を長く使い続けるために、骨粗鬆症(こつそしょうしょう)の方は、手術のあともきちんとその治療を続けていただくことが大切です。
Q. それだけ耐用年数が延びた理由は何でしょうか?
A. 以前はカップにはまるポリエチレンライナーと呼ばれる部分が、ボールがくるくると動くことで摩耗し、その摩耗粉(まもうふん)が原因で骨が弱くなり、人工股関節がゆるんでしまうというケースがありました。今ではライナーの素材であるポリエチレンが改良されて摩耗しにくくなり、高齢者では、人工股関節がゆるんでしまうケースはほとんどありません。現在では、人工股関節を入れ換える手術が必要になるのは、細菌感染とか骨折などが大部分となっています。
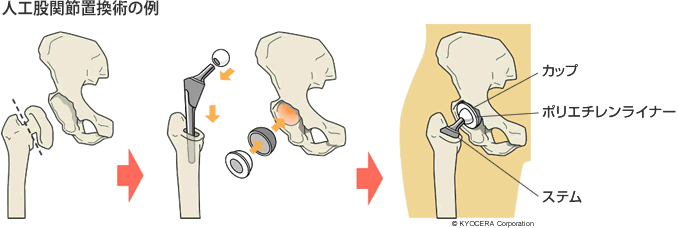
Q. わかりました。それでは、人工股関節には種類があるのですか?
A. 大きくは骨セメントを使って骨と固定するセメントタイプと、骨セメントを使わなくても固定できるセメントレスタイプがあります。私はおもに後者で手術をしていますが、骨粗鬆症の傾向のある患者さんには、より早く、より強く骨と固定する必要があるために、セメントタイプを使うこともあります。
 Q. 人工股関節手術において先生が最も留意されていることを教えてください。
Q. 人工股関節手術において先生が最も留意されていることを教えてください。
A. 脱臼や感染などの合併症を起こさないよう最大限の注意を払うこと、優れた長期成績のために術前計画通りに正確に手術を行うことです。人工股関節を正確な位置に正確な角度で設置することで、その人工股関節は最大のパフォーマンスを発揮するのです。
Q. 術後のリハビリテーションにはどんなメニューがあるのでしょうか?また入院期間はどれくらいですか?
A. 当院では退院までの3週間を設定しています。その間に股関節周囲の筋力アップや歩行訓練を中心に行い、ある程度の歩行能力を獲得して、階段の昇降ができるようになるというのが退院の目安です。杖や歩行器を使って退院される方もあり、まだ日常生活に自信がないという場合は、転院してリハビリを続けていただきます。早ければ術後1週間くらいでテクテク歩かれる方もいますので、ひとりひとりに応じたリハビリ方法やスピードが大事ですね。
 Q. 人工股関節手術後に、動作制限などはありますか?
Q. 人工股関節手術後に、動作制限などはありますか?
A. 動作の制限はほとんどありません。体をぶつけあうハードなスポーツや、リハビリ時にお伝えする脱臼しやすい動作は避けていただいています。むしろ、趣味程度のスポーツや買い物、旅行、ウォーキングなどで積極的に動いて、筋力をキープしていただきたいと思います。
Q. 人工股関節はその方の活動性を上げる、取り戻すための手術なのですね。
A. その通りです。要介護になる原因の20%から25%は関節の疾患や骨折といわれています。痛くて動けずに要介護状態になってしまう前に、適した時期に人工股関節手術を受けて元気に健康寿命を延ばしてほしいと思います。
 Q. ありがとうございました。先生は関節リウマチや骨粗鬆症のお薬について多くの論文を発表されています。まずリウマチについて、治療薬の最新情報や将来の展望を教えてください。
Q. ありがとうございました。先生は関節リウマチや骨粗鬆症のお薬について多くの論文を発表されています。まずリウマチについて、治療薬の最新情報や将来の展望を教えてください。
A. 2010年に、アメリカとヨーロッパ共同で作成されたリウマチの新しい診断基準、正式には分類基準といいますが、これができました。それに当てはめて、10点満点中6点以上ある方で、膠原病(こうげんびょう)などリウマチに類似する疾患の可能性がないことを確認して、リウマチの診断を下します。診断がつけば抗リウマチ薬、すなわち免疫を調節したり抑えたりする薬で治療を開始します。患者さんに応じて投与しますが、投与前に副作用のリスク検査をします。現在、抗リウマチ薬はたくさんの選択肢があり、患者さんの病状と副作用のリスクを総合的に判断して適切な薬を決めます。たとえば「メトトレキサート」という薬では、50~60%の方に効果がみられます。それでコントロールできればそれを継続し、コントロールできなければもうワンランク上の薬、すなわち生物学的製剤で治療をします。かつてはリウマチから関節が壊れて人工関節手術に至るケースも多かったですが、早期発見で早く治療を始めれば、現在ではリウマチはそれ以上悪くはならなくなりました。ですから早めに専門医にかかってほしいと思います。
Q. 関節リウマチの早期発見のポイントはありますか?
A. 関節の痛みです。50代前後になるとそういう方が多くなりますが、リウマチの場合は主に手や足の指から始まることが多く、複数の関節の痛みやこわばりが継続的に続きます。関節の腫れがあるかどうかもポイントですが、腫れは相当でないと一般の方にはわかりにくいので、やはり痛みが気になれば専門医にかかっていただくということが重要です。
Q. 骨粗鬆症の治療はどのような状況ですか?
A. 骨粗鬆症ではまず骨密度を測って、若年成人以下ですね、30代とか40代の平均と比べて70パーセント以下、あるいは腰椎や大腿骨頸部などの骨折を起こしていれば治療対象です。骨粗鬆症もいろいろな薬が出ていて、内服のほか、毎月打つ注射、半年に1回の皮下注射、1年に1回の点滴など、いろいろあります。投与期間が1年間だけという新しい薬も出ています。患者さんの状態やご希望に合わせて選択できますし、大きな効果が期待されます。
Q. 最後に先生が整形外科医を目指された理由を教えてください。
A. 整形外科の目的は運動機能の再建です。骨折を治して動けるようにする、関節疾患を治して元気な日常を取り戻せるようにすることは、高齢化が進む現代では非常に重要だと考えました。今でも、多くの方々の運動機能回復に携わっていることに大きなやりがいを感じています。
取材日:2019.2.13
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
痛くて動けずに要介護状態になってしまう前に、適した時期に人工股関節手術を受けて元気に健康寿命を延ばしてほしいと思います。