先生があなたに伝えたいこと
【関 泰輔】治療というのは医師が一方的に行うものではありません。患者さんがどう感じているかを知り、反映させていくことが、より良い医療の提供につながると考えています。

愛知医科大学メディカルセンター
せき たいすけ
関 泰輔 先生
専門:股関節
関先生の一面
1.最近気になることは何ですか?
中間管理職の年代となって仕事が多忙になり、昔と比べメールの数が10倍に増えました... 余裕を持って仕事をするにはどうすれば良いか思案しています。
2.休日には何をして過ごしますか?
子どもが4人いるので、家族サービスに徹しようとがんばっています。
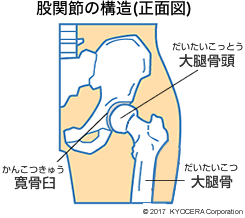 Q. まずはじめに、股関節はどんな構造になっているのかを教えてください。
Q. まずはじめに、股関節はどんな構造になっているのかを教えてください。
A. 股関節は球関節と呼ばれる構造をしています。骨盤の中に入っている大腿骨頭(だいたいこっとう)というボール状の骨がすべるように動くことで、曲げる、捻る、開くという3次元的な動きをします。肩の関節と似ていますが、主に筋肉で支えられている肩に比べ、股関節は骨盤の骨で深く包まれているので安定性があります。
そのため、肩はふとした拍子に脱臼することがありますが、股関節は構造的に脱臼しにくいのです。
Q. 次に、股関節の疾患について教えてください。
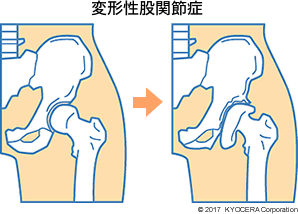
 A. 股関節疾患で最も多いのは「変形性股関節症(へんけいせいこかんせつしょう)」です。大腿骨頭を包む寛骨臼(かんこつきゅう)のかぶりが浅く、骨同士がぶつかり合って軟骨がすり減ることで痛みが生じます。日本人の変形性股関節症の大部分が、かぶりが浅いことが原因と言われています。
A. 股関節疾患で最も多いのは「変形性股関節症(へんけいせいこかんせつしょう)」です。大腿骨頭を包む寛骨臼(かんこつきゅう)のかぶりが浅く、骨同士がぶつかり合って軟骨がすり減ることで痛みが生じます。日本人の変形性股関節症の大部分が、かぶりが浅いことが原因と言われています。
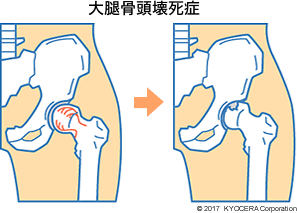
もう1つは「大腿骨頭壊死(だいたいこっとうえし)」です。これは大腿骨頭が壊死を起こす、原因不明の病気です。壊死を起こしただけでは自覚症状が出にくく、つぶれてきたときに痛みが出ます。原因はわからないのですが、壊死を引き起こすきっかけになるのは、過度のアルコール摂取、もしくはステロイドだといわれています。ステロイドは少量であれば問題ありませんが、内科疾患などの治療で大量に投与されるような場合には注意が必要です。ステロイドが骨中の血流を阻害し、壊死が起こると考えられています。
ステロイドの大量投与は、全身性エリテマトーデスなどの自己免疫疾患、ぜん息、ネフローゼ症候群などの腎疾患などで行われます。これらの疾患は若い人に多く、大腿骨頭壊死も含めて社会的な影響が大きいので、的確な治療が大切になります。
Q. 大腿骨頭壊死に対してはどのような治療が行われるのですか?
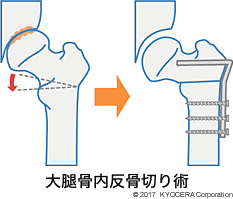 A. 患者さんの全身状態によりますが、骨の状態が比較的良いのであれば骨切りという手術を行います。大腿骨の大転子(だいてんし)、小転子(しょうてんし)という部分を切って内側に倒し、金属のネジやプレートで固定する「弯曲内反骨切り術(わんきょくないはんこつきりじゅつ:大腿骨内反骨切り術ともいう)」という手術方法です。
A. 患者さんの全身状態によりますが、骨の状態が比較的良いのであれば骨切りという手術を行います。大腿骨の大転子(だいてんし)、小転子(しょうてんし)という部分を切って内側に倒し、金属のネジやプレートで固定する「弯曲内反骨切り術(わんきょくないはんこつきりじゅつ:大腿骨内反骨切り術ともいう)」という手術方法です。
壊死は体重がかかる部分に起きます。骨頭を傾け、傷んでいない部分に荷重がかかるようにすることで、骨がつぶれることを防ぎます。その他にも、大腿骨頭を回転させる大腿骨頭回転骨切り術(だいたいこっとうかいてんこつきりじゅつ)もあります。症例に応じて検討しています。
 Q. 手術後に壊死が進むことはないのでしょうか?
Q. 手術後に壊死が進むことはないのでしょうか?
A. 基本的に、一度起きた壊死が広がることはありません。だからこそ、このような手術が可能なのです。
Q. では、変形性股関節症の治療について伺います。すぐに手術になるのでしょうか?
A. 一般的に軟骨が完全になくなり、骨が変形するまでには長い時間がかかります。したがって、基本的には痛みや日常生活への影響を考えながら、計画を立てて治療を進めます。もちろん、痛みが強くて歩くことができない、夜も眠れないなどの場合はすぐに手術を行うこともあります。
Q. 手術になる場合、必ず人工股関節になるのでしょうか?
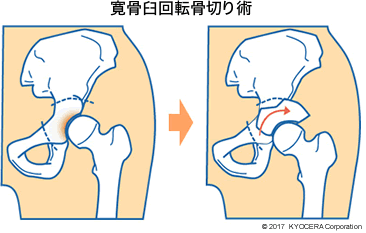
A. 我々は軟骨が残っていて比較的若い患者さんであれば、寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)を行うこともあります。寛骨臼を切って回転させ、大腿骨頭がはまる部分を深くする手術方法です。
自分の骨を温存できることが大きなメリットなのですが、適応が限られていること、患者さんの体に大きな負担がかかること、高い技術を要するため実施している医療機関が限られていることがネックです。
また、骨を切るということは、人工的に骨折を起こすということです。骨が癒合(ゆごう:くっつくこと)するのに数ヵ月、患者さん自身が「自分の骨だ」と感じられるまでには、もっと時間がかかります。そのため、数ヵ月から年単位で経過を見る必要がありますが、基本的にはメンテナンスの必要はなくなっていきます。
Q. では、人工股関節になった場合はメンテナンスが必要なのでしょうか?
 A. 人工股関節はあくまでも人工物なので、自分の骨と完全に馴染むわけではありません。年数が経つにつれて隙間ができ、弛んでしまうこともあります。早期であれば再置換手術が可能ですが、骨がボロボロになっていたり欠損してしまっていたりすると手術そのものが難しくなります。少しでも痛みや違和感があれば、早めに相談してください。そのためにも痛みの有無にかかわらず、定期的にレントゲン検査を受けてほしいと思います。私の患者さんには、「何ともなくても1年に1度は来てください」とお願いしています。
A. 人工股関節はあくまでも人工物なので、自分の骨と完全に馴染むわけではありません。年数が経つにつれて隙間ができ、弛んでしまうこともあります。早期であれば再置換手術が可能ですが、骨がボロボロになっていたり欠損してしまっていたりすると手術そのものが難しくなります。少しでも痛みや違和感があれば、早めに相談してください。そのためにも痛みの有無にかかわらず、定期的にレントゲン検査を受けてほしいと思います。私の患者さんには、「何ともなくても1年に1度は来てください」とお願いしています。
Q. 先生が携わっていらっしゃる「骨バンク」について教えてください。
A. 大学病院というところは再手術などの特殊な症例を多く扱っています。とくに骨欠損を起こしている場合は、骨移植や人工骨を使って人工股関節を埋め込む土台そのものを作る必要があります。
自家骨(じかこつ:自分の骨)を使うことが理想ですが、人工股関節再置換術では骨欠損の範囲が大きく、自家骨では足りないケースがほとんどです。 また、切開する部分が増えるため、感染症のリスクも増えます。そういった症例に対して、他人の骨を移植する「同種骨(どうしゅこつ)移植」という方法があります。
当院が管理する「骨バンク」では 大腿骨頭を扱っています。関連病院で行われた人工股関節手術や、癒合が見込まれない大腿骨頸部骨折(だいたいこつけいぶこっせつ)の手術の際に除去した大腿骨頭を、患者さんの同意のもとに提供していただいています。
Q. 骨はどのように保管されているのですか?
 A. 提供された骨はまず、マイナス80℃の冷凍庫で3ヵ月間保管します。この処理によって抗原性(こうげんせい)がない、いわゆる拒絶反応が起きにくい状態になります。また、移植時には加温処理によって細菌やウイルスを不活性化することで感染症を防ぎます。
A. 提供された骨はまず、マイナス80℃の冷凍庫で3ヵ月間保管します。この処理によって抗原性(こうげんせい)がない、いわゆる拒絶反応が起きにくい状態になります。また、移植時には加温処理によって細菌やウイルスを不活性化することで感染症を防ぎます。
Q. 骨移植には、人工骨と比べてどのようなメリットがあるのでしょうか?
A. 何といっても体への馴染みが良いことです。また、骨組織はどの部位にでも移植することが可能です。たとえば大腿骨頭を背骨の手術に使うこともあります。
骨髄バンクや臍帯血バンクに比べてまだまだ認知度は低いですが、同種骨移植は可能性を秘めた治療法なので、より多くの方に知っていただきたいです。
Q. 先生は「QOL(生活の質)向上に対する取り組み」にも注力されていると伺いました。
A. これまでの医療は、医師の客観的な判断で治療成績を測ってきました。しかし、治療を受けた患者さん自身がどう感じているかも大切です。医師が「成功した」といっても、患者さんが満足していなければ、本当に成功したとはいえないのではないでしょうか。私は、そのあたりをどう評価すべきかを研究しています。
医師の評価と患者さんの感じ方の関係を研究することで、手術の適応などをより精密に判断できるようになり、結果的に患者さんのQOLを向上させることができると考えています。
一般企業でも「顧客満足度」を大切にしていますよね。私たち医師も、患者さんの満足度を知ることで、より良い治療につなげていけるのではないでしょうか。
 Q. ありがとうございました。最後に、先生が医師を志されたきっかけや、整形外科医になって良かったと思うことをお聞かせください。
Q. ありがとうございました。最後に、先生が医師を志されたきっかけや、整形外科医になって良かったと思うことをお聞かせください。
A. 子どもの頃に読んだ医者が主人公の漫画に影響を受けたことや、生物の授業が好きだったのがきっかけなのだと思います。
整形外科は運動器を扱うところです。治療後の患者さんが普段どおりの生活に戻られた姿を見ると、私も嬉しく思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2017.9.19
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
治療というのは医師が一方的に行うものではありません。患者さんがどう感じているかを知り、反映させていくことが、より良い医療の提供につながると考えています。