先生があなたに伝えたいこと
【黒坂 健二】患者さんのライフスタイルに合った治療法を選択します。手術は身体に負担の少ない術式で早期の社会復帰を目標としています。
このインタビュー記事は、リモート取材で編集しています。
【股関節の仕組みと疾患】
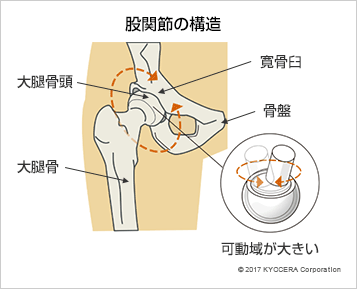 Q. まず始めに、股関節の構造について教えてください。
Q. まず始めに、股関節の構造について教えてください。
A. 股関節は骨盤という受け皿に大腿骨の先端にあるボール状の大腿骨頭がはまり込む構造の関節で、関節の表面は軟骨で覆われ、周辺の筋肉が動きを安定させています。
Q. 股関節に多い疾患について教えてください。
A. 最も多いのは軟骨がすり減ることで痛みを感じるようになる変形性股関節症(へんけいせいこかんせつしょう)です。日本人の女性には元々骨盤の被りが浅い寛骨臼形成不全(かんこつきゅうけいせいふぜん)の方が多く、被りが浅いと大腿骨頭を支え切れず、一部に荷重がかかって早く軟骨がすり減ってしまいます。ほかに変形性股関節症になる原因としては、股関節唇損傷(こかんせつしんそんしょう)や大腿骨と寛骨臼がぶつかりあうFAI(エフエーアイ:大腿骨寛骨臼インピンジメント症候群)があります。
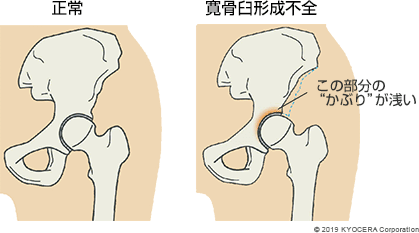
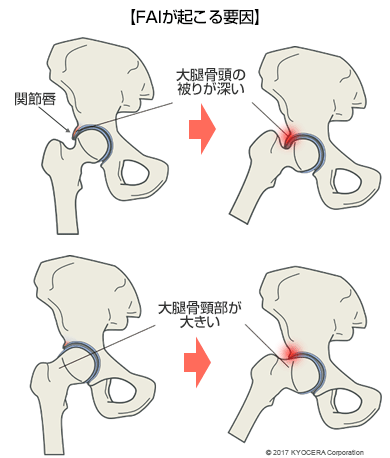
Q. 変形性股関節症になる患者さんの特徴はありますか? どんな症状を訴える方が多いのでしょうか?
A. 40~70代の女性に多くみられ、鼠径部(そけいぶ:脚の付け根)や股関節の前面が痛むとおっしゃる方が多いです。
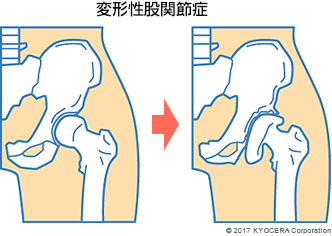
Q. 変形性股関節症の治療法について教えてください。
A. 変形性股関節症は変形の度合いによって前期、初期、進行期、末期と段階があり、軟骨が残っている進行期までは保存的治療といって手術以外の治療で症状の改善をはかります。痛み止めや炎症を抑える薬を使い、理学療法士による運動療法や炎症を抑える注射を打つといった方法があります。保存的治療を3~5ヵ月続けても効果がみられない場合は手術を検討します。
Q. どのような手術になりますか?
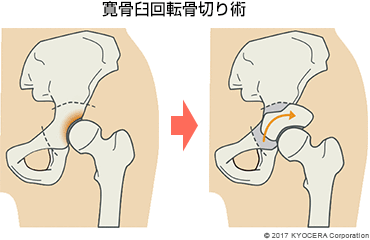
A. 軟骨が残っており、骨盤のかぶりが浅い寛骨臼形成不全の症例では、骨盤骨切り術を行います。また軟骨が残存しており、骨盤のかぶりが十分にあるような症例(股関節唇損傷やFAI)には股関節鏡手術にて大腿骨の骨を削り、股関節唇を縫合する手術を行います。軟骨が残存していない末期の変形性股関節症では関節の傷んだ部分を切り取って、骨の部分に金属のインプラントやセラミックを、軟骨の代わりにポリエチレン素材を使った人工股関節に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)になります。傷んだ部分を人工物に置き換えることで、痛みが治まることが期待できます。
![]()
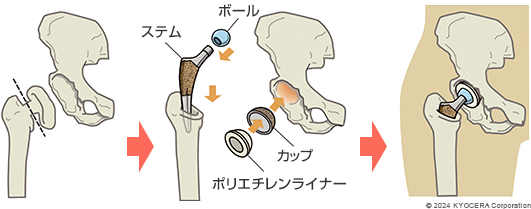
 Q. 人工股関節にも種類があるのでしょうか?
Q. 人工股関節にも種類があるのでしょうか?
A. いまでは様々な素材や形状のインプラントが開発され、骨質や症状に応じたものを選べるようになっています。また、人工股関節には、骨に固着させるのに骨セメントを使うセメントタイプと、インプラントの表面に骨と固着しやすくなる加工がされているセメントレスタイプがあります。当院では基本セメントレスタイプを使い、骨が弱い方や変形の程度が強い方にはセメントタイプを使っています。
Q. 人工股関節で以前に比べて進歩したところはありますか?
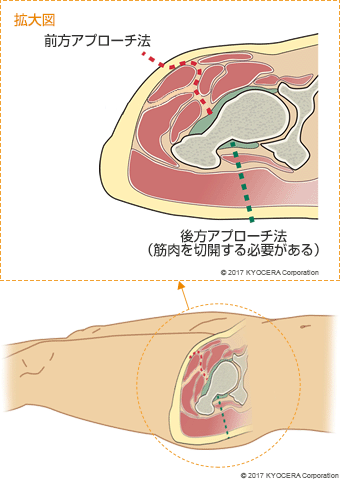
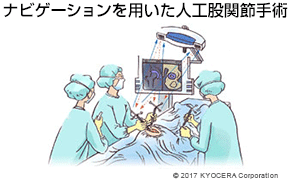
A. まず、人工股関節で軟骨の代わりになるポリエチレンライナーでクロスリンクポリエチレンという摩耗しにくい素材が開発され、耐久性が飛躍的に向上しました。手術では、筋肉を切らずに筋肉の間から入って股関節に到達する前方アプローチという術式が普及し、侵襲(しんしゅう:身体への負担)が減っています。手術前にCT画像をコンピューターに取り込んで最適な設置箇所を3次元でシミュレーションし、手術中はナビゲーションシステムで位置や角度を確認しながら行えるようになったことも大きいです。さらに、手術の痛みを和らげる方法も進歩しています。当院では数種類の鎮痛剤を混ぜたカクテル注射で術後の痛みを抑え術後のリハビリの負担を軽減する工夫を行っています。
【膝関節の仕組みと疾患】
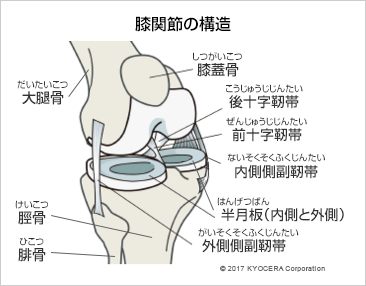 Q. 次に、膝関節の構造についても教えてください。
Q. 次に、膝関節の構造についても教えてください。
A. 膝関節は太腿の骨である大腿骨、脛(すね)の骨の脛骨、膝のお皿の骨である膝蓋骨(しつがいこつ)から成る関節です。大腿骨と脛骨の間には半月板というクッションのような組織があり、周囲の強靭な4つの靭帯が関節を安定させる重要な役割を果たしています。
Q. 膝関節に多い疾患にはどのようなものがありますか?
A. 最も多いのは変形性膝関節症(へんけいせいひざかんせつしょう)です。股関節と同様に、軟骨がすり減り、骨同士がぶつかり合うようになって痛みを引き起こします。膝の内側が痛む方が多いですが、関節に炎症ができて水が溜まり、膝の裏側が痛む方もおられます。
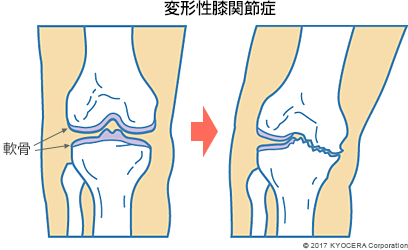
Q. 変形性膝関節症になる原因は何ですか? 患者さんの特徴についても教えてください。
A. 加齢による変化もありますが、半月板がすり減ったり、過去にスポーツで傷めたり、骨折したことが原因になることもあります。変形性膝関節症は50~80代の女性に多くみられます。
Q. 変形性膝関節症の治療法について教えてください。やはり保存的治療から始め、効果を認めなければ手術も検討することになるのでしょうか?
A. はい。股関節と同様に、軟骨が残っている場合には薬や注射を使いながら保存的治療から始めます。理学療法士が歩き方をチェックし、日常生活で負担のかからない動作を指導するほか、膝関節周辺の筋力を鍛える運動療法を行います。
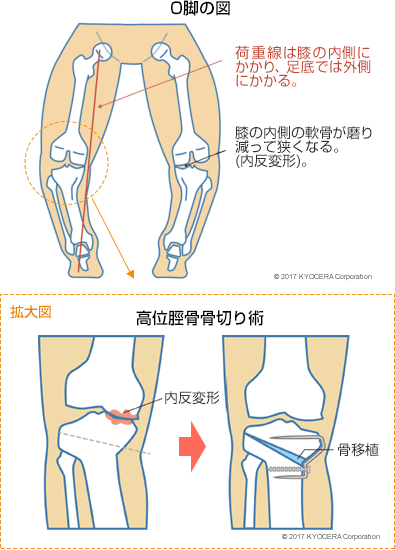
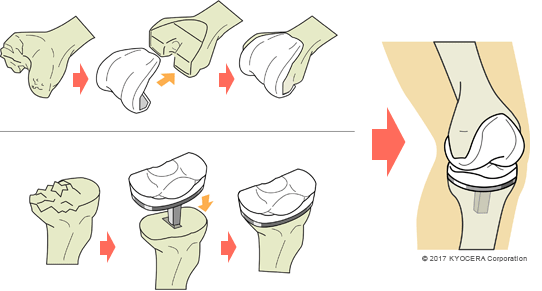
保存的治療に効果がない方には手術も検討します。軟骨が残っており、変形が少なく、正座をしたい、スポーツに復帰したいという方には、脛骨の骨を切って角度を変えて荷重を調整する骨切り術(こつきりじゅつ)を行うことがあります。また、軟骨が消失しており、変形の程度が強い方は人工関節置換術の適応になります。O脚やX脚を矯正し、膝の痛みを取り除いて歩きやすくするという手術です。
![]()
【合併症についてなど】
 Q. 手術で考えられる合併症と、先生が取られている対策について教えてください。
Q. 手術で考えられる合併症と、先生が取られている対策について教えてください。
A. ばい菌感染やエコノミークラス症候群と呼ばれる深部静脈血栓症、術中骨折などが考えられます。まず、当院では手術はクリーンルームで行い、手術時間を短くすることで感染を防いでいます。次に、深部静脈血栓症は長期間脚を動かさないことで起こりますから、術後は早期にリハビリを始めることで予防しています。術中骨折は、骨が弱い方は骨折が少ないインプラントの選択や骨粗鬆症の治療も行うことで対応しています。
 Q. 治療にあたって先生が心がけておられることはありますか?
Q. 治療にあたって先生が心がけておられることはありますか?
A. 保存的治療を最優先に、患者さん一人ひとりのライフスタイルや状況に応じて治療していくことです。手術になった場合、患者さんに合わせて手術の計画や、術後の計画を立てるようにしています。
Q. 関節の痛みに悩んでいる方へメッセージをお願いします。
A. 関節の痛みには、状態やライフワークに合わせた治療法がありますので、まずは関節を専門にしている整形外科を受診し、症状に応じた治療を行っていただくとよいでしょう。
Q. 最後に患者さんへのメッセージをお願いいたします。
リモート取材日:2024.10.2
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
患者さんのライフスタイルに合った治療法を選択します。手術は身体に負担の少ない術式で早期の社会復帰を目標としています。