先生があなたに伝えたいこと
【野村 将彦】手術からリハビリ、退院まで、患者さん一人ひとりにチーム体制を敷いて、治療に取り組んでいます。

赤羽中央総合病院
のむら まさひこ
野村 将彦 先生
専門:膝関節外科
医師・看護師・理学療法士の連絡を密に
Q. 最近、新聞等でチーム医療体制の記事をよく目にするようになりました。先生方もそのような取り組みをされているのですか?
 野村先生:はい。まず大切なのは、医師・看護師・理学療法士がしっかりとしたコミュニケーションを取ることだろうと思います。私自身、手術後の患者さんの様子を看護師や理学療法士にマメに聞きますし、リハビリ室へもよく足を運びます。患者さんをよくするのは手術半分・リハビリ半分というのが私の考え方なんです。
野村先生:はい。まず大切なのは、医師・看護師・理学療法士がしっかりとしたコミュニケーションを取ることだろうと思います。私自身、手術後の患者さんの様子を看護師や理学療法士にマメに聞きますし、リハビリ室へもよく足を運びます。患者さんをよくするのは手術半分・リハビリ半分というのが私の考え方なんです。
中村さん:患者さんにしますと、医師と看護師、私たち理学療法士のいっていることが違うというのがものすごく不安なことだと思うんですね。ですので、時間差なく情報を共有するよう心がけています。それこそ朝な夕なに時間の許す限り、医師や看護師さんと患者さんの話をしている感じです。また、患者さんの状況とか言葉とか、何か気になることがあったらすぐ医師に伝えるようにしています。医師からも、「今日は患者さん、患部が少し腫れているよ」「ちょっと痛むようだよ」ということがすぐに伝わってきて、それに応じて、リハビリテーションに当たっています。
 野村先生:特に気になるのは術後の腫れですね。腫れたり痛みがないほうが、当然、リハビリがスムーズに進みますから。あとからも触れますが、術後の腫れを抑える処置はするわけですけれども、たとえばあまり無理に膝を曲げますと、リハビリを行うことでかえって腫れてしまうこともありますので、そのあたりも理学療法士との連携プレーで様子を見ながら行うことが必要ですね。たとえば患者さんがトイレに行きたいといわれた場合も...。
野村先生:特に気になるのは術後の腫れですね。腫れたり痛みがないほうが、当然、リハビリがスムーズに進みますから。あとからも触れますが、術後の腫れを抑える処置はするわけですけれども、たとえばあまり無理に膝を曲げますと、リハビリを行うことでかえって腫れてしまうこともありますので、そのあたりも理学療法士との連携プレーで様子を見ながら行うことが必要ですね。たとえば患者さんがトイレに行きたいといわれた場合も...。
中村さん:看護師さんに付いてもらった方がいいのか、お一人で行けるのか、ですね?
野村先生:そう。そこは看護師も入れて三者の連携プレーということになります。このような情報の共有は、患者さんを評価する上でもとても大事。「回復はこれぐらいかな」と思っていても、実はもっとできる方だったり。それぞれの立場で先入観を持たないことが、その方の可能性を伸ばすのだと思いますね。
患者さんへの負担が少ない治療・手術を
Q. 人工膝関節置換術について、順を追ってお話を伺いしたいと思います。患者さんが術前にしておいた方がよいことはありますか?
野村先生:術前のリハビリテーションは大事ですね。
中村さん:医師から依頼が入り、術前の状態を評価させていただきます。これにより、術後のリハビリテーションがスムーズに行えますし、術前から筋力をつけ、膝関節の動きをよくしておくことが回復力を高めますから。通うのが難しい方には、ご自宅で行える、筋力をつける運動やストレッチなどをお教えしています。
Q. 事前にきちんと手術に備えておくわけですね。それでは人工膝関節の手術とはどのようなものなのでしょう? 関節をすべて人工物に置き換えるイメージがあるのですが。
 野村先生:簡単にいいますと、すり減ってしまった関節の軟骨と骨の代わりに、金属やセラミックなどを被せる治療です。虫歯の治療で金属などを被せると、痛むことなく噛むことができますよね。そういうイメージに似ています。この人工膝関節の手術例数は年々増えていて、現在では年間でおよそ7万件。人工膝関節のデザインの進歩や手術法も確立して非常に安定した成績が出ていますし、耐用年数も今では15年から20年といわれています。
野村先生:簡単にいいますと、すり減ってしまった関節の軟骨と骨の代わりに、金属やセラミックなどを被せる治療です。虫歯の治療で金属などを被せると、痛むことなく噛むことができますよね。そういうイメージに似ています。この人工膝関節の手術例数は年々増えていて、現在では年間でおよそ7万件。人工膝関節のデザインの進歩や手術法も確立して非常に安定した成績が出ていますし、耐用年数も今では15年から20年といわれています。
Q. 決して特殊な手術ではないのですね。ところで手術が必要な患者さんとは?
野村先生:代表的な疾患としては、膝関節の軟骨がすり減る変形性膝関節症、そして関節リウマチが挙げられます。一般的にレントゲンで診て関節の軟骨がなくなり、お薬や関節へのヒアルロン酸注射、理学療法などのリハビリ、装具治療でも痛みが取れない、という方が手術の対象になります。
Q. 高齢の方でも手術を受けられますか?
野村先生:変形性膝関節症は加齢とともに発症することが多く、当院での手術時年齢は70歳代の方が中心です。もちろん80歳以上の方でも、内臓機能などに問題がなく、よくなりたい、リハビリも頑張るという意欲のある方なら手術を受けていただけます。今年(2012年11月現在)の最高齢は93歳の方でしたが、元気に歩いて帰られました。
Q. それは他の患者さんにも励みになりますね。ここでぜひ、先生の治療理念をお伺いしたいのですが。
野村先生:なるべく患者さんへのご負担の少ない治療を目指しています。たとえば早い回復が期待できる低侵襲手術。MIS(エム・アイ・エス)といわれる手術ですね。これは一般的には切開する皮膚が小さい手術をいいますけれども、実は種類があって、通常は人工膝関節手術をするために関節の前にある太ももの筋肉を切開しますが、私はその筋肉を切らずに手術を行うことが重要と考えています。
Q. そのような手術ができるのですか?
野村先生:ええ。わかりやすく説明しますと、筋肉の脇から切開をして、関節の前に立ちはだかっている筋肉をお皿ごと横にずらして、手術のあとに元に戻す。
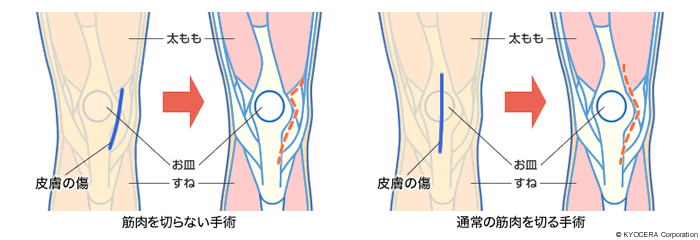
筋肉は損傷していませんので、術後の回復がずいぶん早いと実感しています。すべての方にできるわけではありませんが、その患者さんにとって何が負担の少ない治療なのかを考えて選択しています。
Q. その方、その方で手術の仕方も変わるのですね。
野村先生:その通りです。特に私は、その方、その場にあった手術の方法が採れる、臨機応変に対応できるのがいい医者だと思っていますので。
Q. よくわかりました。ありがとうございます。手術の安全面での対応についてはいかがでしょう?
 野村先生:合併症への対応はさまざまに行っています。たとえば出血に関してですが、この手術では手術中の出血が400~800ml認められるといわれています。そこで当院では、患者さんご自身の血を膝の手術の際400ml、両膝なら800ml、手術の2、3週間前に貯蔵。手術のあとにご自身に戻すことで輸血のリスクを減らしています(自己血貯血術)。また手術時の出血、術後の出血に関して、その出血した血を患者さんご自身に戻す「術中術後自己血回収術」を併用し、輸血リスクをさらに軽減させています。特殊な電気メスを使うことでも出血を減らしています。
野村先生:合併症への対応はさまざまに行っています。たとえば出血に関してですが、この手術では手術中の出血が400~800ml認められるといわれています。そこで当院では、患者さんご自身の血を膝の手術の際400ml、両膝なら800ml、手術の2、3週間前に貯蔵。手術のあとにご自身に戻すことで輸血のリスクを減らしています(自己血貯血術)。また手術時の出血、術後の出血に関して、その出血した血を患者さんご自身に戻す「術中術後自己血回収術」を併用し、輸血リスクをさらに軽減させています。特殊な電気メスを使うことでも出血を減らしています。
Q. なるほど。ほかに、患者さんへの負担の少ない手術のため実践されていることはありますか?
 野村先生:そうですね、一例をあげますと、術後の痛みや腫れも患者さんにはつらいことと思いますが、今では、坐骨神経と太ももの前を通る大腿神経に痛み止めの注射を行うことで、劇的に痛みが取れるようになりました。加えて、膝が腫れないよう、術後すぐから専用の装具をつけて患部を24時間冷却します。抜糸というのも患者さんには少なからず恐怖ですから、当院では手術の傷は、溶ける糸でていねいに縫い、皮膚の表面を特殊なボンドで覆います。抜糸の必要もないですし、ガーゼも数日で不要になるんですよ。
野村先生:そうですね、一例をあげますと、術後の痛みや腫れも患者さんにはつらいことと思いますが、今では、坐骨神経と太ももの前を通る大腿神経に痛み止めの注射を行うことで、劇的に痛みが取れるようになりました。加えて、膝が腫れないよう、術後すぐから専用の装具をつけて患部を24時間冷却します。抜糸というのも患者さんには少なからず恐怖ですから、当院では手術の傷は、溶ける糸でていねいに縫い、皮膚の表面を特殊なボンドで覆います。抜糸の必要もないですし、ガーゼも数日で不要になるんですよ。
そして負担といえば医療費の問題もありますね。それで、両膝の手術が必要な患者さんは同じ月に片方ずつ手術を行うことで、トータルで支払うひと月の自己負担額を減らせるよう心がけています。私の経験では、2週間程度空けば、この手術をするのに特に問題はありません。
個々の目標に向かってリハビリテーション
Q. 手術後のリハビリテーションで心がけておられることは?
 中村さん:患者さんご本人に、どうして手術を受けようと決心されたのか、手術後の生活で望むことは何かをお聞きします。具体的に目標を設定することでリハビリへのモチベーションも上がりますし、ただ歩ければいい、膝関節が曲がるようになればいいというのではなくて、私たちも患者さんの社会的な背景や望まれることを目標に、リハビリテーションを行いたいと思っていますので。
中村さん:患者さんご本人に、どうして手術を受けようと決心されたのか、手術後の生活で望むことは何かをお聞きします。具体的に目標を設定することでリハビリへのモチベーションも上がりますし、ただ歩ければいい、膝関節が曲がるようになればいいというのではなくて、私たちも患者さんの社会的な背景や望まれることを目標に、リハビリテーションを行いたいと思っていますので。
いろいろなご希望がありますよ。お孫さんを抱っこしてあげたい、趣味の社交ダンスをまた始めたい、仕事をやめざるを得なくなったので社会復帰がしたい...。もちろん治療計画に従って進めるわけですが、患者さん個人個人に合わせたリハビリテーションも、大切にしたいですね。
野村先生:お一人おひとりに生活像があって、我々はそれを実現するためにサポートをするのが役割だと思います。患者さんが頑張られて、ご自分として納得されることがその後の生活にもよい影響が出ますし、重要なことです。
Q. 先生方は患者さんにとっての応援団なのですね。その術後のリハビリテーションですが、痛くて辛そうなイメージがあります。
 中村さん:そうなんですよね、大抵の患者さんは「痛いと聞いていた」「ちゃんとできるかどうか不安だった」とおっしゃいます。私たちはそのイメージをいい意味で裏切るような、できるだけ痛みを感じない、むしろ気持ちのよいと感じるリハビリテーションを提供したいと思っているんです。膝関節を曲げる練習も人に曲げてもらうのではなく、可能な限りご自分で曲げていただくとか。恐怖心を持たれてしまいますとリハビリテーションが進まず回復が遅れる可能性もありますし。そしてスタッフ一同、明るい雰囲気づくりに取り組んでいます。「リハビリテーション室に来ると元気が出る」、これからもそういっていただけるよう努めたいです。
中村さん:そうなんですよね、大抵の患者さんは「痛いと聞いていた」「ちゃんとできるかどうか不安だった」とおっしゃいます。私たちはそのイメージをいい意味で裏切るような、できるだけ痛みを感じない、むしろ気持ちのよいと感じるリハビリテーションを提供したいと思っているんです。膝関節を曲げる練習も人に曲げてもらうのではなく、可能な限りご自分で曲げていただくとか。恐怖心を持たれてしまいますとリハビリテーションが進まず回復が遅れる可能性もありますし。そしてスタッフ一同、明るい雰囲気づくりに取り組んでいます。「リハビリテーション室に来ると元気が出る」、これからもそういっていただけるよう努めたいです。
Q. 退院後もリハビリに通うほうがいいのでしょうか?
中村さん:退院後の2ヵ月は、週に2回程度、外来でのリハビリを続けられた方がいいと思いますね。術後1年の成績が、していない方に比べてよいといわれています。お仕事をされていたり遠方で通院が困難な方には、ご自宅で自主トレーニングをしていただけるよう、退院時に個人用トレーニングのメニューをお渡しして説明させていただいています。
 Q. ありがとうございました。最後に、実際には術前と術後でどれくらいの回復が見込めるのでしょうか?
Q. ありがとうございました。最後に、実際には術前と術後でどれくらいの回復が見込めるのでしょうか?
野村先生:参考にビデオを見ていただければわかりやすいかと思います。ご覧の通り、極度のO脚だったり、足を引きずって歩いておられたり、階段の上り下りのできなかった方が、見た印象はほぼ一般の方と変わりなく、日常生活も支障なく送ることが可能。それぞれの方が人生の目標を掲げて、それに向かって前向きに手術、リハビリテーションに取り組んでいただければと思います。
取材日:2012.11.19
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
手術からリハビリ、退院まで、患者さん一人ひとりにチーム体制を敷いて、治療に取り組んでいます。