先生があなたに伝えたいこと
【富沢 一生】人工股関節、人工膝関節ともに、身体への負担が最小限に抑えられるMISなら、術後早期の回復が期待できます。
このインタビュー記事は、リモート取材で編集しています。
Q. 股関節の代表的な疾患について教えてください。
A. 変形性股関節症(へんけいせいこかんせつしょう)や関節リウマチのほか、最近よく話題になる疾患として、股関節唇損傷(こかんせつしんそんしょう)などがあります。
変形性股関節症は、子どもの頃から股関節の形態に異常がある寛骨臼形成不全(かんこつきゅうけいせいふぜん)によって起こるケースが多いです。太ももの付け根にある大腿骨頭(だいたいこっとう)に被さる骨盤の寛骨臼が小さいことで、少ない面積に体重がかかり、軟骨がすり減りやすくなります。加齢に伴って軟骨が減り、徐々に骨同士がこすれ合うようになって痛みが出ます。そして、減った軟骨を補うかのように骨がどんどん増殖して大きくなり、股関節の可動域が狭くなる疾患です。
関節リウマチは、股関節に対する自己免疫が働き、軟骨がどんどんなくなっていく自己免疫疾患です。最近は、治療薬の発展によって手術が必要になるケースは減ってきています。
股関節唇損傷は、寛骨臼の縁に沿って大腿骨頭を吸着する唇のように付いている股関節唇という組織が傷む疾患です。その多くが形態異常のある骨盤や大腿骨頸部に股関節唇が挟まれて受傷します。
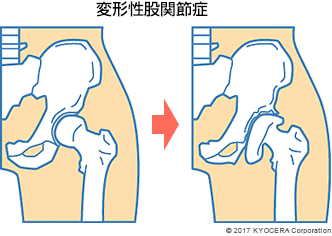
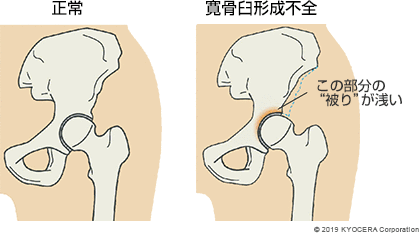
Q. 変形性股関節症は、股関節の形態異常によって起こるのですね?
A. そういうケースが多いですが、股関節唇損傷や外傷などによって軟骨が傷んで起こってくる方もおられます。さらに筋力の低下や体重の増加などによって、股関節に負担がかかって徐々に変形が進行していくこともあります。
 Q. 治療法について教えてください。
Q. 治療法について教えてください。
A. 原因を取り去る治療としては、体重が重い方には減量をしていただく、筋力が落ちている方には運動によって筋肉を鍛えていただきます。特に、水中歩行などを勧めています。対症療法としては、痛み止めの薬を組み合わせて処方します。こうした保存的な治療を行い、それでも痛みが強くなり、股関節の動きが悪くなってきて日常生活に支障をきたす場合は手術を検討します。
Q. どのような手術ですか?
A. 年齢が若く、もともと寛骨臼の被りが浅い寛骨臼形成不全がある場合は、骨切り術を行うことがあります。骨を切って角度を変え、寛骨臼の被りを深くする手術です。一方で、変形が進行している患者さんの場合は、股関節の傷んだ部分をインプラント(人工物)に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)を行う場合が多いです。リスクが少ない手術で、日常生活への復帰が早くできることが大きなメリットです。
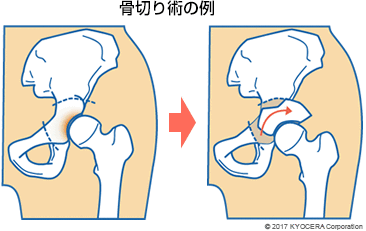
![]()
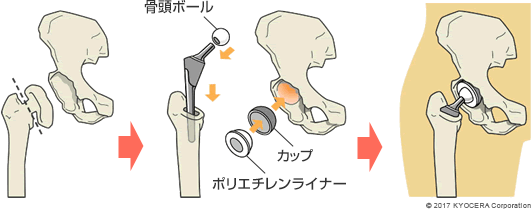
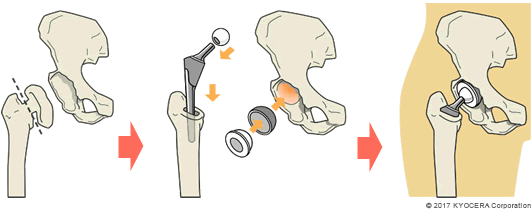
Q. 人工股関節置換術には、種類があるのですか?
A. 基本的な構造は同じですが、人工股関節全置換術(じんこうこかんせつぜんちかんじゅつ:THA)と人工骨頭置換術(じんこうこっとうちかんじゅつ:BHA)の2種類があります。THAは、寛骨臼と大腿骨頭の両方をインプラントに置き換えるものです。一方、骨盤側の寛骨臼が傷んでいない場合は、大腿骨頭だけを置換するBHAを選択します。適応となるのは大腿骨頸部骨折(だいたいこつけいぶこっせつ)で、年齢が比較的高い方です。
また、手術法だけでなく、インプラント自体にもいろいろな形状や加工による種類があり、それを固定する方法にも種類があります。
![]()
![]()
Q. 昔に比べ、インプラントは進歩しているのですか?
A. インプラントの性能が向上したことによって、人工股関節の耐用年数が上がり、脱臼もしにくくなっています。インプラントの素材はもともと金属でしたが、セラミックなども開発されたほか、骨の中に固着してズレにくくなり、長期成績が確保できるものが開発されています。特に、摺動面(しゅうどうめん:人工関節のこすれあう面)に使われているポリエチレンの表面加工に工夫が施され、摩耗しにくくなっています。
Q. 手術手技の面でも進歩していますか?
A. 最近では、できるだけ小さい皮膚切開で手術を行うMIS(エムアイエス:最小侵襲手術)が行われていて、私は10cm以内の大きさの切開で手術を行っています。筋肉を含むあらゆる組織に対する侵襲(身体への負担)が小さくなるので、術後の回復が早くなることが期待できます。
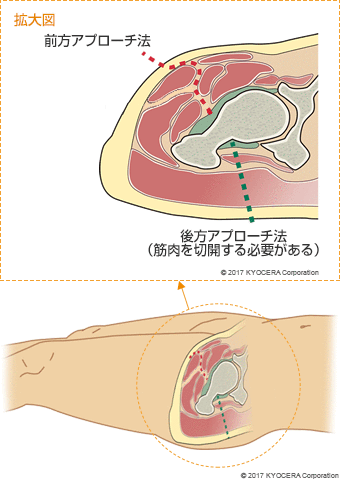
また、手術時の進入方法も、以前は大腿骨の後ろ側から筋肉を切り開く後方アプローチ法が一般的でした。しかし当院では現在、前側から進入する前方アプローチ法を取り入れています。この手技は、筋肉の間を通ることで筋肉を傷つけずにすむことから、術後の筋力低下がありません。そのため、術後早期から歩行ができ、動作制限もなく、術後に股関節を深く曲げたときに後ろに外れてしまう脱臼も回避できます。
Q. 続いて、膝関節の疾患についても教えてください。
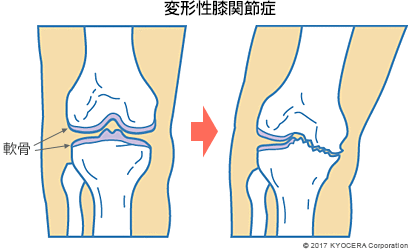
A. 膝関節で特に多い疾患は、変形性膝関節症(へんけいせいひざかんせつしょう)です。ほかには、半月板損傷(はんげつばんそんしょう)や靱帯損傷などの外傷も少なくありません。
変形性膝関節症の原因は特定されておらず、加齢に伴って膝関節の軟骨がすり減って変形するケースが多いです。また、半月板や靱帯の損傷によって起こる場合もあります。
 Q. どのような治療になりますか?
Q. どのような治療になりますか?
A. 変形性股関節症と同じく、体重を落とし、膝関節まわりの筋力を鍛える運動を行うほか、痛み止めを用いた保存的な治療からスタートします。また、装具を使って膝関節をサポートしたり、杖を使ったりする場合もあります。それでも膝関節の動きが悪くなり、O脚やX脚が進む方には、手術を検討することもあります。
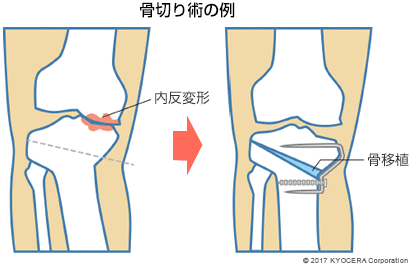
Q. 手術の内容について教えてください。
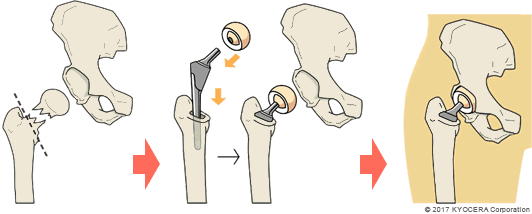
A. O脚で膝関節の内側だけがすり減って内反変形している場合は、骨の角度を変える骨切り術を行うことがあります。年齢が若く、軟骨の損傷が軽度な場合に選択します。高齢の方で変形が進行している場合は、人工膝関節置換術(じんこうひざかんせつちかんじゅつ)になることがあります。
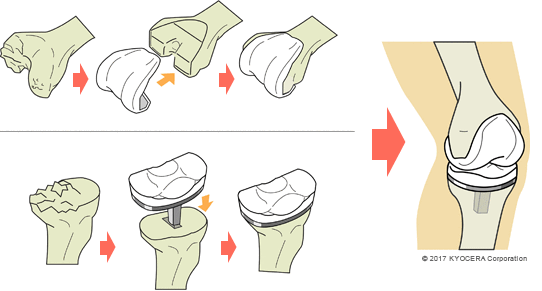
Q. 人工膝関節置換術は、どのように行われるのですか?
A. 大腿骨と脛骨(けいこつ)、膝蓋骨(しつがいこつ:膝のお皿)から成る膝関節のアライメント(位置や角度)を整え、表面をインプラントに置換します。その際、体重がかかる軸となる荷重線というものがあり、それが正しい位置になるように調整します。
インプラント設置の精度をより高めるために、ナビゲーションシステムが開発されました。術中に患者さんの骨の形状をセンサーで読み取って、骨を切る角度や骨切り幅、インプラント設置の角度などをリアルタイムで細かくナビゲーションしてくれる装置です。
![]()
Q. 人工膝関節置換術においても、インプラントや手技が進歩していますか?
A. 人工股関節と同様に、人工膝関節もポリエチレンの改良により、摩耗が少なくなることで耐用年数が格段に伸びています。また、自然な膝関節の動きを再現するデザインのインプラントや、前十字靭帯を温存できるインプラントも開発されています。
手技の面でも、MISによって膝蓋骨に付いている大腿四頭筋(だいたいしとうきん)を切らずに手術ができます。現在は、温存できるものはできるだけ残せるようになりました。
Q. では、術後の患者さんの満足度も上がっているのでしょうね。
A. 切開が小さくて済みますし、術後の痛みも抑えられるようになってきたので、満足度は上がっていると思います。膝関節の手術は術後の痛みがかなり強いため、術中からさまざまな痛み止めを混ぜたカクテル注射で抑えています。最近は、痛み止めの点滴や内服薬も種類が豊富にあるので、強力な疼痛コントロールが可能になってきています。痛みが軽減できるとリハビリも進みやすく、早期の機能回復につながります。
 Q. ありがとうございました。先生が治療において大切にされていることを教えてください。
Q. ありがとうございました。先生が治療において大切にされていることを教えてください。
A. 患者さんのニーズに合った治療法をご提案し、保存治療で改善できるケースを見きわめることが大切だと考えています。手術をする場合は、インプラントの選択はもちろん、骨移植が必要な場合などに備え、それぞれの患者さんに合わせて入念に計画を立てるようにしています。
印象に残っている患者さんで、変形によって関節が拘縮して動けなくなり、車いすの生活を余儀なくされている40歳代の方がおられました。その方が、人工関節の手術をされて歩行できるようになったときに、とても喜ばれたことが忘れられません。それまで自分の脚で自由に移動できなかったのが、できるようになるというのは、まさに人生が変わります。人工関節の手術は、その人の人生をも大きく変える可能性がある手術なのだと、医者として改めて強く自覚しました。
Q. 最後に患者様へのメッセージをお願いいたします。
リモート取材日:2023.1.25
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
人工股関節、人工膝関節ともに、身体への負担が最小限に抑えられるMISなら、術後早期の回復が期待できます。