先生があなたに伝えたいこと
【上杉 雅文】「地域で診る」ために多職種、医療機関の連携がますます重要になると考えています。【河野 衛】地方であっても都市部と遜色のない最新の手術、最先端の医療の提供を常に目指しています。

茨城県厚生連 茨城西南医療センター病院
うえすぎ まさふみ
上杉 雅文 先生
専門:脊椎外科
上杉先生の一面
1.最近気になることは何ですか?
車の自動運転に関心があります。老いると反応がちょっとずつ衰えてくるものですので(笑)。
2.休日には何をして過ごしますか?
ドライブと料理を楽しんでします。茨城は農産物、海産物ともおいしいですから、ドライブで行った先で食材を買って帰るのが楽しみなんです。

茨城県厚生連 茨城西南医療センター病院
こうの まもる
河野 衛 先生
専門:脊椎外科
河野先生の一面
1.最近気になることは何ですか?
筑波大サッカー部の活躍です。今年の天皇杯でプロを相手に快進撃したときの選手のイキイキとした表情を見て、これからも応援したくなりました。
2.休日には何をして過ごしますか?
J2の水戸ホーリーホックのチームドクターとして、試合に同行しています。
Q. 腰の痛みと疾患との関係について教えてください。
 上杉先生:腰痛にはゆっくり対応できるものと急いで対応しないといけないものがあります。私たちはまずそこをしっかりと見極めます。急ぐものの中には腫瘍や重症の感染症、あるいは内科的な病気を原因とする痛み、たとえば大動脈瘤破裂などでも腰の痛むことがありますので、まずはそれらから疑ってかかります。また、加齢や繰り返すストレスによって痛みが引き起こされることもあり、痛みの原因を診察や検査を通じて慎重に探っていきます。
上杉先生:腰痛にはゆっくり対応できるものと急いで対応しないといけないものがあります。私たちはまずそこをしっかりと見極めます。急ぐものの中には腫瘍や重症の感染症、あるいは内科的な病気を原因とする痛み、たとえば大動脈瘤破裂などでも腰の痛むことがありますので、まずはそれらから疑ってかかります。また、加齢や繰り返すストレスによって痛みが引き起こされることもあり、痛みの原因を診察や検査を通じて慎重に探っていきます。
河野先生:整形外科的な疾患にはどんなものがあるかというと、多いのは脊柱管狭窄症(せきちゅうかんきょうさくしょう)です。あとは椎間板ヘルニア、成人脊椎変形などの変性疾患、骨や軟部組織の疾患、そして高齢化によって増えているのが骨粗鬆症(こつそしょうしょう)を伴う脊椎の圧迫骨折です。
Q. 感染症もあるんですね。
河野先生:糖尿病や腎臓病など持病があって体力の衰えている方は、細菌が体のどこかから血液にのって脊椎に達するということがあります。なかなか診断も難しいのですが、そういうこともありますので、やはり疑ってかからないといけないということです。
 Q. 治療法にはどういうものがあるのでしょうか。また治療の在り方について先生方はどのようにお考えですか?
Q. 治療法にはどういうものがあるのでしょうか。また治療の在り方について先生方はどのようにお考えですか?
上杉先生:患者さんの症状や状態はもちろんのこと、患者さんの希望すなわち治療にかけられる時間的なことや目標やライフスタイルなど... そういったご要望を伺って、それにできる限り応えられるよう治療を選択していきます。具体的には、姿勢や日常生活の動作指導、薬やリハビリで対応するのか、手術まで視野に入れて対応するのか、ということです。さらには、良くなった方には再発を防ぐための「予防医療」も重要です。
河野先生:私たちも予防や生活指導についての啓蒙を、市民講座や院内講演などを通して積極的に始めています。看護師や理学療法士らと一緒に他職種で啓蒙活動することで、外来では伝えきれない部分も網羅できます。患者さんにはそういう機会も上手に利用していただきたいと思います。
上杉先生:このように、院内では多職種で患者さんのニーズにお応えしていますが、さらに「地域で診る」ということを推進する必要があると思っています。それは開業医や近隣の整形外科の先生方と、個々の患者さんの治療コンセプトを共有することです。私たちのような施設では最初の見極めを、開業医ではリハビリや投薬をというように地域の多様な医療機関と連携しながら、地域のみなさんの腰痛を含む脊椎の疾患の治療を進めていきたいと考えています。
 Q. 多職種と地域連携が治療のキーワードなのですね。それでは、こちらが担われている役割のひとつ、手術について最新の情報などを教えていただけますか?
Q. 多職種と地域連携が治療のキーワードなのですね。それでは、こちらが担われている役割のひとつ、手術について最新の情報などを教えていただけますか?
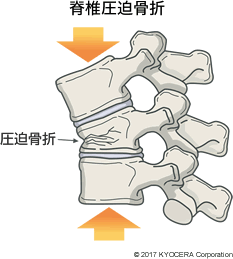
河野先生:近年は低侵襲手術が広く行われるようになっています。そのなかで私が取り組んでいるのは、BKP(Baloon Kypoplasty:経皮的椎体形成術)といわれる手術です。「脊椎圧迫骨折」における低侵襲手術で、保存的治療で痛みが緩和しなかったり癒合不全を起こして骨が不安定な状態になったりしているときに用います。
Q. 癒合不全とは?
河野先生:安静にしていても骨がくっつかない状態のことです。癒合しないと痛みがでて、胸郭の形が変わって前のめりになることで歩行しづらくなったり、お腹が張ってご飯が食べづらくなったりというような症状があらわれます。上下の背骨にも負担がかかるため、ドミノ式に骨折するリスクもあります。
Q. では、BKPについて教えてください。
河野先生:わかりやすくいうと、潰れてしまった椎体の中に風船の付いた小さな器具を入れ、風船を膨らませて潰れた骨を持ち上げるのです。その後、風船を抜き、骨セメントを注入して固めます。この手術は認定資格が必要です。
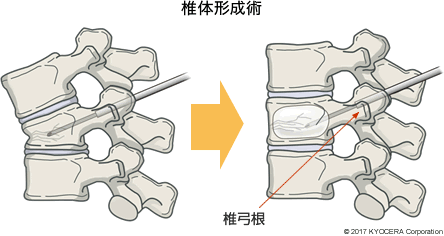
Q. 資格が必要ということはかなり専門的な知識が求められるのですね。
 河野先生:知識はもちろん必要ですが、適応をきちんと見極めること、手術後のフォローも専門医としての能力が問われると思います。並行して治療することが多い骨粗鬆症についても患者さんに理解してもらってその重要性をきちんと伝えることを大事にしたいと考えています。特に骨粗鬆症の治療は日常に根差してやっていくものですので、地域の医療機関と手を取り合うことが大切になります。BKPは手技として新しいために、治療の地域連携もそれに合わせていく必要があります。
河野先生:知識はもちろん必要ですが、適応をきちんと見極めること、手術後のフォローも専門医としての能力が問われると思います。並行して治療することが多い骨粗鬆症についても患者さんに理解してもらってその重要性をきちんと伝えることを大事にしたいと考えています。特に骨粗鬆症の治療は日常に根差してやっていくものですので、地域の医療機関と手を取り合うことが大切になります。BKPは手技として新しいために、治療の地域連携もそれに合わせていく必要があります。
Q. ほかに先生がやっておられる低侵襲手術はありますか?
河野先生:たとえばPPS(Percutaneous Pedicle Screw:経皮的椎弓根スクリュー)を用いた固定術があります。脊椎圧迫骨折や脊柱管狭窄症などで神経が圧迫されているときには、圧迫している骨などを除去する除圧術を行いますが、骨に不安定性が残る場合には固定術を併行します。そのときに用いるのがPPSです。従来のやり方では大きく皮膚を切開していました。PPSではスクリューを入れるだけの傷をつけて、あらかじめ撮っておいたCT画像などのデータで確認した解剖学的な位置に、正しく固定します。侵襲が小さく手術時間も短いので、高齢者にとって手術の合併症リスクを大幅に低減することができました。
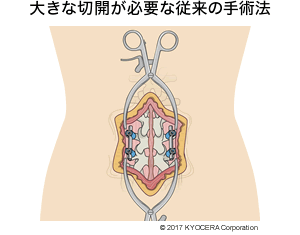
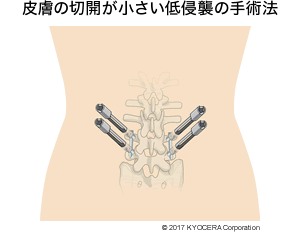
上杉先生:手術に用いる器械も日本人に合うものが出てきて手術もしやすくなりましたね。これまでとは違って日本人の骨格、サイズに合わせたものが開発されています。
河野先生:さらに顕微鏡の進歩も大きいと思います。低侵襲手術は小さな傷で筋肉の周囲の組織を傷めてしまうリスクも小さいのですが、それを確実に安全に行う上で、顕微鏡の進歩は必要不可欠だったと思います。
上杉先生:工学的な進歩なので整形外科の中でも話題になることは少ないのですが、焦点深度や明るさが進歩し、可動範囲が広がるなど、すごく使いやすくなりました。私が整形外科医になった頃は平面的な視野しか得られず使いにくいものでした。今では立体的できれいな画像を見ることができます。長時間の手術も楽になり、組織の分離などにも非常に役に立ちます。
Q. 器械や周辺機器の進歩があってこそ手術手技も進歩するということですね。地域にあって質の高い医療を受けられることは患者さんには本当に福音です。
 上杉先生:それは私たちの最も目指すところですね。すべての手術を地域で完結することはできないとしても、ある一定水準のものは都市部の施設に決して劣らない、あるいはそれ以上のものを提供する、特殊なものに関しては高度な施設と手を取りながら役割分担をしていくことが理想なのです。今後、高齢化がますます進むと、先進的な都市部の病院だけですべての治療を行うことは難しくなることは必至です。
上杉先生:それは私たちの最も目指すところですね。すべての手術を地域で完結することはできないとしても、ある一定水準のものは都市部の施設に決して劣らない、あるいはそれ以上のものを提供する、特殊なものに関しては高度な施設と手を取りながら役割分担をしていくことが理想なのです。今後、高齢化がますます進むと、先進的な都市部の病院だけですべての治療を行うことは難しくなることは必至です。
Q. ますます住み分けが必要になるということですね。
上杉先生:そうです。脊椎には小児から高齢者まで幅広い患者さんがいます。症状もさまざまです。非常に高度な治療が必要な患者さんは都市部の施設にお送りし、地域で診られるものは地域で診るということです。より患者さんに近いところで問題を解決するようなことを考えるのが必要なのです。外来で慎重に経過を見ながら診療する、ということは地域に根づいた脊椎外科の大きな役割となります。
Q. これからの時代、地域医療の連携、地域医療のありようはどのような方向に向かうのでしょうか?
 上杉先生:連携が緊密な地域は治療自体が豊かであり、治療情報を共有することで医師一人一人の負担も少なくなり、手術や担うべき治療に専念できます。
上杉先生:連携が緊密な地域は治療自体が豊かであり、治療情報を共有することで医師一人一人の負担も少なくなり、手術や担うべき治療に専念できます。
当院は教育病院としての機能も担っていますので、単なる連携だけでなく、周辺の医療機関と協力して次世代の医療をさらに発展させていきたいと考えています。
河野先生:インターネットの普及などで地方や都市部という枠を超えて情報を共有できるようになり、技術格差もフラットになってきたと思います。サポートしてくださる先生も身近にいますので、この恵まれた環境を生かして地域一丸で貪欲にスキルアップしていきたいと思います。
上杉先生:自らの技術を高めてもらうことにもおおいに期待していますが、それとともに、脊髄再生治療あるいは細胞生物学的な手法など、これからの医療にもどんどんチャレンジしてほしいと思います。治療に携わる者は、今、治療することができない患者さんに対して「どうすれば、どうにかして」、ということを考えていかなければならないのですが、そうした観点で、まったく新しい治療手段にチャレンジして、整形外科の新しい扉を開いてほしいと思っています。次の世代に委ねるのは身勝手ですけどね(笑)。地方であっても、都市部であっても、海外であっても難しい手術を積極的にやっている施設、新しい術式を開発している人たちとコミュニケーションすることで理念やコンセプトは共有できる時代になってきているのです。
 Q. 若手の先生方へのエールですね。ありがとうございます。最後に、上杉先生に治療にあたって大切にされていることをお聞きしたいのですが。
Q. 若手の先生方へのエールですね。ありがとうございます。最後に、上杉先生に治療にあたって大切にされていることをお聞きしたいのですが。
上杉先生:患者さんとの円滑なコミュニケーションです。患者さんが求められていることを柔らかく汲み取る姿勢が大事だと思っています。また高齢化に伴い1回目の手術が成功しても2回目、3回目が必要になることもあります。そういった長い目で、患者さんの人生に寄り添いながら治療する医療を心がけたいと思います。
Q. それでは河野先生に、特に思い出に残っているエピソードがあればお聞かせください。
 河野先生:交通事故による脊椎骨盤骨折の若い患者さんで、緊急手術を検討したのですが重症で全身状態が悪く、結局手術できなかったことがありました。それでも状況に応じて、全身状態をコントロールしながら感染創の治療など、日々、いろいろな治療を粘り強く続けました。その結果、患者さんは社会復帰して大学へ進学され将来は医療関係に進みたいといっています。まだ治療は完結していませんが、私にとってもうれしく、これからの励みになる出来事でした。
河野先生:交通事故による脊椎骨盤骨折の若い患者さんで、緊急手術を検討したのですが重症で全身状態が悪く、結局手術できなかったことがありました。それでも状況に応じて、全身状態をコントロールしながら感染創の治療など、日々、いろいろな治療を粘り強く続けました。その結果、患者さんは社会復帰して大学へ進学され将来は医療関係に進みたいといっています。まだ治療は完結していませんが、私にとってもうれしく、これからの励みになる出来事でした。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2017.7.20
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
「地域で診る」ために多職種、医療機関の連携がますます重要になると考えています。(上杉先生)
地方であっても都市部と遜色のない最新の手術、最先端の医療の提供を常に目指しています。(河野先生)