先生があなたに伝えたいこと
【松井 嘉男】どんなに変形した膝関節でも必ず手術前より良くして、患者さんのこれからの人生の助けとなりたいと思っています。

大阪市立総合医療センター
まつい よしお
松井 嘉男 先生
専門:人工膝関節
松井先生の一面
1.最近気になることは何ですか?
安全、安心な暮らしが今後いつまでも続くようにと思います。
2.休日には何をして過ごしますか?
子どもの面倒をみながら家でゆっくりしています。
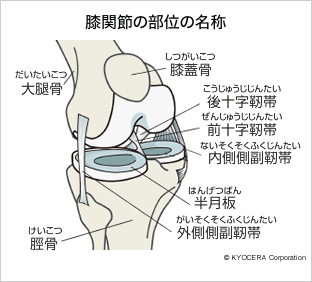 Q. 今回は変形性膝関節症(へんけいせいひざかんせつしょう)についてお伺いします。まず、膝関節はどのような構造になっているのでしょうか?
Q. 今回は変形性膝関節症(へんけいせいひざかんせつしょう)についてお伺いします。まず、膝関節はどのような構造になっているのでしょうか?
A. 膝関節は、大腿骨(だいたいこつ)、脛骨(けいこつ)、お皿の骨である膝蓋骨(しつがいこつ)から成り立っていて、前十字靭帯(ぜんじゅうじじんたい)、後十字靭帯(こうじゅうじじんたい)、内側側副靭帯(ないそくそくふくじんたい)、外側側副靭帯(がいそくそくふくじんたい)の4つの靭帯で動きを制御しています。骨の表面には軟骨、大腿骨と脛骨の間には内と外に1つずつ半月板(はんげつばん)があって、それらがクッションの役割をしています。
Q. 変形性膝関節症は、どこがどのように悪くなってしまうのですか?
A. クッションの役割の軟骨がすり減って、骨と骨が直接こすれ合うことで炎症が起き、痛みが生じて、少しずつ変形していきます。
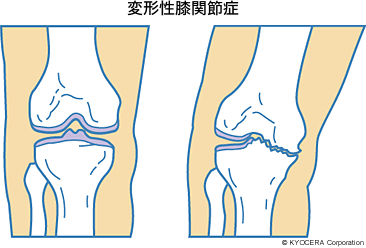
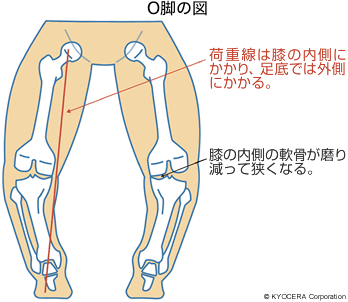
Q. その原因は? なりやすい方というのはあるのでしょうか?
A. 主な原因は加齢です。60代以上の女性に多いのが特徴ですね。発症のリスクが高いのは、日本人の場合はO脚の方です。O脚という形状のために、荷重が分散されず内側の軟骨がすり減っていきます。また、若い頃に骨折や靭帯損傷などの外傷を負った方や肥満の方も、それだけ膝に負担がかかりますので、比較的早い時期に変形性膝関節症になるリスクが高くなります。特発性膝骨壊死(とくはつせいひざこつえし)も、病変が大きければ変形性膝関節症へ移行してしまう可能性があります。
Q. 特発性膝骨壊死とはどのような病気なのですか?
 A. 壊死とはいいますけれども、実は "壊死したような変化が見られる"という意味であって、本当に壊死なのか微細な骨折を起こしているだけなのか諸説があります。そのため、最近では、「骨壊死様病変(こつえしようびょうへん)」ともいわれます。初期ならば負担をかけないようにして経過観察をしますが、進行すると外科的な治療が必要になります。原因ははっきりしていません。脚をどこかにぶつけたとか、ひねってしまったというような小さなことで引き起こされることもあります。治療は変形性膝関節症とほぼ同じです。
A. 壊死とはいいますけれども、実は "壊死したような変化が見られる"という意味であって、本当に壊死なのか微細な骨折を起こしているだけなのか諸説があります。そのため、最近では、「骨壊死様病変(こつえしようびょうへん)」ともいわれます。初期ならば負担をかけないようにして経過観察をしますが、進行すると外科的な治療が必要になります。原因ははっきりしていません。脚をどこかにぶつけたとか、ひねってしまったというような小さなことで引き起こされることもあります。治療は変形性膝関節症とほぼ同じです。
Q. それでは変形性膝関節症の治療について教えてください。すぐに人工膝関節手術が必要なのでしょうか?
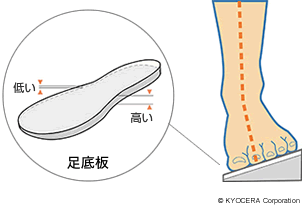 A. いいえ、まずは保存療法です。膝の周りの筋力を鍛えるトレーニングを中心に、状態に応じて痛み止めを使ったり、炎症を抑えるヒアルロン酸の関節内注射をしたりして痛みを緩和する処置をします。ほかにも体重コントロール、内側だけが痛む場合に靴底に傾斜のついたアウターウェッジ(足底板:そくていばん)を挿入して、体重を分散させるというような装具療法などを併行します。そのような保存療法でも変形が進行したり、痛みが軽減されなかったりという場合は手術を考えることになります。
A. いいえ、まずは保存療法です。膝の周りの筋力を鍛えるトレーニングを中心に、状態に応じて痛み止めを使ったり、炎症を抑えるヒアルロン酸の関節内注射をしたりして痛みを緩和する処置をします。ほかにも体重コントロール、内側だけが痛む場合に靴底に傾斜のついたアウターウェッジ(足底板:そくていばん)を挿入して、体重を分散させるというような装具療法などを併行します。そのような保存療法でも変形が進行したり、痛みが軽減されなかったりという場合は手術を考えることになります。
Q. 手術にも種類があるのですか?
A. 比較的お若い方で、内側の軟骨だけが傷んでいるケースなら、高位脛骨骨切り術(こういけいこつこつきりじゅつ)という方法があります。脛骨を関節に近い部分で切って角度を変え、内側にかかる体重を外側に分散させる手術です。自分の関節を残しながら可動域(かどういき:関節を動かすことのできる角度)が確保されます。正座ができることも多く、労働者やスポーツをする患者さんにも適しています。施設によっては高齢の患者さんに対して行われることもありますが、当院ではお若い方を対象としています。
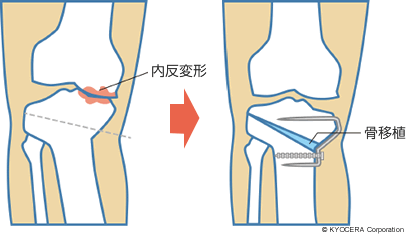
 Q. 高齢の方で内側の軟骨だけが傷んでいる場合は、どのような手術が考えられますか?
Q. 高齢の方で内側の軟骨だけが傷んでいる場合は、どのような手術が考えられますか?
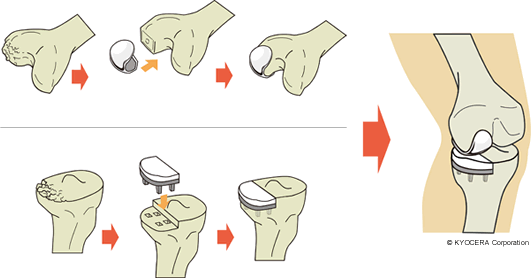
A. 選択肢として単顆人工膝関節置換術(たんかじんこうひざかんせつちかんじゅつ:UKA)があります。人工膝関節置換術には膝関節全部を人工物にする全人工膝関節置換術(ぜんじんこうひざかんせつちかんじゅつ:TKA)と、悪いところを部分的に置換するUKAがあります。UKAなら出血量が少なくて手術時間も短いので、体力の負担が軽減されるので高齢者に適しているのです。但し、人工関節には寿命というものがありますので、同じように傷みが内側に限局している場合でも、若い方には関節を温存する骨切り術のほうが良いと私自身は考えています。ちなみにUKAは、人工膝関節手術全体をみると少数派です。
![]()
![]()
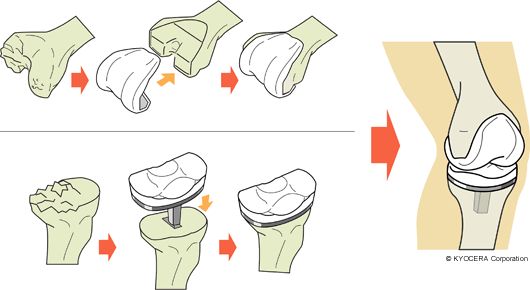
Q. 大多数はTKAなのですね。
 A. はい。軟骨が全体的に傷んでいる場合だけではなく、今は片側だけ悪くても、比較的早い段階で全部が悪くなることが予測される場合においては、適応の範囲がとても広い優れた手術です。
A. はい。軟骨が全体的に傷んでいる場合だけではなく、今は片側だけ悪くても、比較的早い段階で全部が悪くなることが予測される場合においては、適応の範囲がとても広い優れた手術です。
Q. 人工膝関節手術は進歩しているのでしょうか?
A. 手術法の開発や器具などの進歩で、皮膚切開とともに筋肉の切開も最小限に抑える最小侵襲手術(さいしょうしんしゅうしゅじゅつ:MIS)が一般化してきました。手術後早期の回復が早く、痛みも軽減されるのでリハビリがスムーズに進むのが利点です。
Q. MIS手術の方法には種類があるのですか?
A. 患部へのアプローチのしかた(進入法)には、いくつか種類がありますがどれも一長一短で、どの方法でも長期成績に大差はなく、医師がそれぞれ得意とする方法を採用しているのが現状です。ちなみに私はメディアル・パラパテラ・アプローチ(Medial para patellar approach)といって、仰臥位(ぎょうがい:仰向けの姿勢)で、膝蓋骨(しつがいこつ)のすぐ横から大腿直筋(だいたいちょっきん)の内縁を4cmほど切り、脛骨結節(けいこつけっせつ)の付着部まで切除する方法を採っています。このアプローチ法は視野をしっかり確保できるのが最大のメリットだと考えます。また靭帯バランスを重視したギャップテクニック(Gap technique)という方法を合わせて用いています。人工膝関節を正確に設置することは当然ですが、靭帯など軟部組織のバランスを正常に近く整えることで、歩いているときの不安定感をできる限り解消します。安定して歩けることが患者さんの満足度を上げることにもつながります。
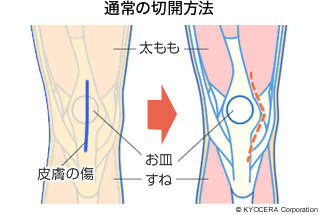
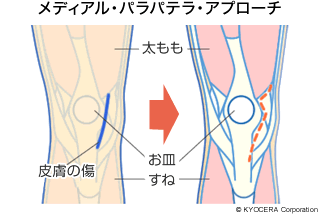
Q. 現在、人工膝関節の耐用年数はどれくらいですか?
A. データの出し方で多少左右されますが、「手術後だいたい20年間で90%の方は再手術をせずに過ごしておられますよ」とご説明しています。
 Q. 人工膝関節自体も進歩したのでしょうか?
Q. 人工膝関節自体も進歩したのでしょうか?
A. 関節の摺動面(しゅうどうめん:こすれあう面)に使われるポリエチレンが摩耗しにくくなり、人工関節がゆるんでしまうリスクが低減したことと、日本人の膝関節の解剖学的形状に合ったものが出てきたことがあげられます。30年以上前に人工膝関節が開発されてから、これまでの歴史の中で長期成績の優れないものは淘汰され尽くしたといえるのではないでしょうか。
Q. 人工膝関節手術後の、入院期間はどれくらいですか? どういう状態になれば退院、という目安があるのでしょうか?
A. 当院では入院は3週間程度です。ただ回復力には個人差がありますので、3週間ではまだ家に帰るのが心配という方にはリハビリを長期間できる病院に移っていただきます。目安としては杖を使ってお買い物に行ける、階段は手すりを持って両足を揃えながら昇り降りできることです。こうした動作は日常生活の中で少しずつ良くなりますが、杖や手すりはずっと使っていただくほうが安全です。
 Q. 最後に、膝関節の疾患に対して、先生のお考えや夢がありましたらお聞かせいただけますか。
Q. 最後に、膝関節の疾患に対して、先生のお考えや夢がありましたらお聞かせいただけますか。
A. 私は常に、どんなに変形した膝でも、必ず手術前より良くなっていただくことを最大の目標にしています。これは患者さんの生活の質の向上を重んじた手術をすることだともいえます。
将来の夢としては、人工膝関節にしないで済むようになれば、患者さんには一番の朗報だと思います。つまり、ずいぶん先になると思いますが、変形性膝関節症にならないような薬が開発されれば良いなと思いますね。
取材日:2016.7.21
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
どんなに変形した膝関節でも必ず手術前より良くして、患者さんのこれからの人生の助けとなりたいと思っています。