先生があなたに伝えたいこと
【上岡 顕】手術以外にも様々な治療法がありますので、股関節の痛みに悩まれている方は早めに治療を始めてください。

独立行政法人地域医療機能推進機構 金沢病院
うえおか けん
上岡 顕 先生
専門:股関節
上岡先生の一面
1.最近気になることは何ですか?
医師になって10年が経ち、順調に体重が増えてきたので(笑)、そろそろ減量しようと思っています。
関西出身ですが、気が付けば人生の半分を北陸で過ごし、いまや第二の故郷とも呼べるようになりました。北陸は料理もお酒もおいしく、海も山も近くて本当にいいところです。コロナが落ち着いたら外食するのを楽しみに、日々業務に邁進しています。
2.休日には何をして過ごしますか?
昨年長男が生まれ、近所の公園に行って一緒に遊んでいます。
このインタビュー記事は、リモート取材で編集しています。
股関節の仕組みと疾患
 Q. まず始めに、股関節の構造について教えてください。
Q. まず始めに、股関節の構造について教えてください。
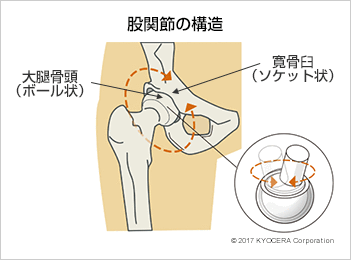
A. 股関節は大腿骨の先端にある大腿骨頭(だいたいこっとう)というボール状の骨が、寛骨臼(かんこつきゅう)という骨にはまり込むボール&ソケット構造の球関節です。大腿骨頭は寛骨臼に深く包まれ、可動域は制限されるものの、きわめて安定性が高いことが特長です。
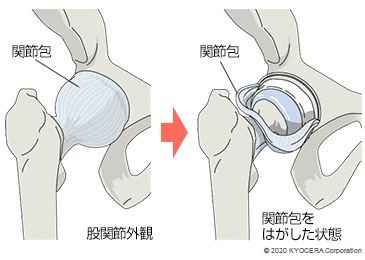
寛骨臼の周りには関節唇(かんせつしん)と呼ばれる組織が骨頭を囲い込み、さらにその外側にある関節包(かんせつほう)という袋状の組織が股関節を包み込んで安定性を高めています。関節の表面は軟骨というクッションのようなもので覆われ、滑らかに動かせるようになっています。
Q. 股関節の疾患について教えてください。
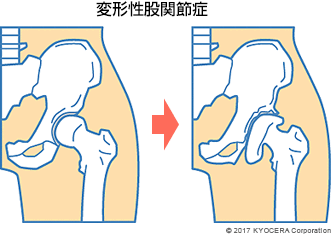
A. 代表的な疾患に、変形性股関節症(へんけいせいこかんせつしょう)や寛骨臼が骨頭を十分に被覆しきれない寛骨臼形成不全症(かんこつきゅうけいせいふぜんしょう)があります。変形性股関節症とは、様々な原因で軟骨が摩耗して関節が変形し、股関節痛や可動域制限を引き起こす疾患です。
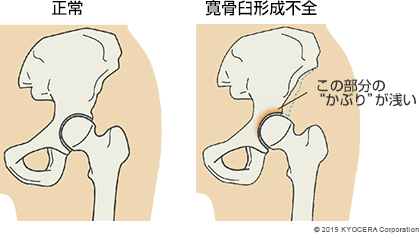
寛骨臼形成不全はアジア人に多く、寛骨臼の骨頭に対する"かぶり"が浅いと股関節にかかる負荷が大きくなり、将来的に変形性股関節症に移行するリスクが高まります。変形性股関節症の多くは寛骨臼形成不全や外傷歴が原因で、年齢とともに増えていくため、高齢化社会の現代では患者数が年々増加傾向にあります。
 Q. その治療法について教えてください。
Q. その治療法について教えてください。
A. まずは、痛み止めの内服や鎮痛剤を使って痛みをやわらげ、ストレッチや股関節周囲の筋肉を鍛える保存療法から始めます。運動は股関節に負担をかけない水中ウォーキングやエアロバイクがお勧めです。
減量や杖を使用して股関節にかかる負担を減らすことで症状が改善されることも多いです。
Q. 保存療法で効果が見られない場合にはどのような治療法がありますか?
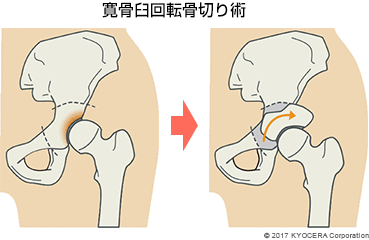
A. 患者さんの状態や背景によって、様々な治療法があります。一例として、変形が軽度で軟骨が残っている40代くらいまでの方には、患者さんご自身の骨を切って向きを変えて寛骨臼の"かぶり"を深くする寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)という治療法があります。
自分の関節を温存できるのがメリットですが、術後に痛みが残ったり、切った骨が癒合するまでに時間がかかるので社会復帰が遅れたりすることがあります。また、将来的には変形が進行して手術が必要になることもあります。
Q. 骨切り術の適用にならない場合には、人工股関節になるのでしょうか? 手術の決断に至るまでのプロセスについても教えてください。
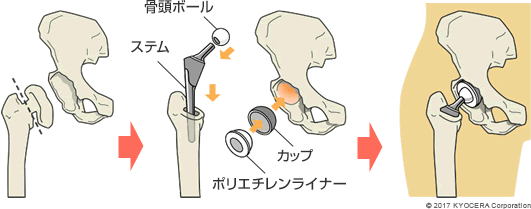
A. 保存療法で痛みが治まらず、日常生活が送りづらくなった時には、関節の傷んだ部分を人工物に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)も治療の選択肢となります。あくまで一人ひとりの患者さんの生活スタイルや希望に沿う形で、相談しながら検討していきます。
![]()
Q. 人工股関節にするメリットは何ですか?
A. 痛みの原因となる股関節を人工物に換えることで痛みの緩和が期待できます。現在は様々な薬剤を組み合わせる事により、術後の痛みを和らげる手法が進歩しているので、手術当日の夜でも、手術翌日の朝においても「痛みをまったく感じない」とおっしゃる方も多くいます。また、早ければ7~10日ほどで退院できるので、早期の社会復帰も可能です。
 Q. 人工股関節には色々な種類があるのでしょうか?
Q. 人工股関節には色々な種類があるのでしょうか?
A. 人工股関節の種類や材質は多岐にわたります。人工関節と骨との固定様式には、医療用セメントを用いて固定するセメントタイプと、特殊な加工を金属表面に施した人工関節を術後数カ月かけて患者さんの自身の骨と固着させるセメントレスタイプの2種類があります。当院では手術前にCTを撮影し、三次元で確認できる術前計画ソフトも使って患者さんの個々の股関節の形状や変形の程度に応じた最適な人工股関節を選んでいます。
Q. 人工股関節自体も以前に比べて進歩しているのでしょうか?
A. はい。人工股関節で軟骨の役割を果たすポリエチレン素材の耐久性が劇的に向上したことが大きいです。人工股関節は使っているうちに徐々に人工軟骨部分が摩擦ですり減り、ポリエチレンの摩耗粉(まもうふん)を生じます。その摩耗粉を人体の免疫システムが異物と判断して対応する為に周囲の正常な筋肉や骨までがダメージを受けてしまうという問題がありました。これによって人工股関節にゆるみが生じて再手術が必要となり、過去には人工股関節の寿命は10~15年程度とされていました。
それが2000年以降、ポリエチレンの耐摩耗性が向上して摩耗粉が減ったことに加え、近年はビタミンを添付して抗酸化作用を付加したものまで出回るようになり、いまではより長期の耐用年数も見込まれるほどまでに進化しました。
Q. 人工股関節の手術も以前に比べて進歩しているのでしょうか?
A. はい。人工股関節の手術は、術後の可動域を保ち、脱臼リスクを減らすために人工股関節を正確に設置することが何より重要です。近年はコンピューターによる手術支援システムの導入で、より綿密な術前計画、手術が可能となりました。一部の医療機関では術中にリアルタイムで人工関節の設置具合を確認できるナビゲーションシステムや手術支援ロボットの導入も始まっています。
また、手術で股関節に到達する方法として、当院では、従来の後ろから侵入して筋肉を切離する後方系アプローチに対し、前方から筋肉の間を侵入して筋肉を温存する前方系アプローチを採用しています。筋肉を温存することで術後の疼痛を抑えるとともに、脱臼リスクを大きく軽減できることがメリットです。
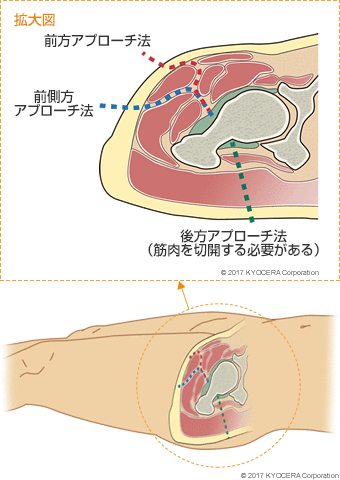
Q. 手術後に控えるべきことはありますか?
A. 後方アプローチでは脱臼リスクを軽減するために、術後に和式トイレの使用や、いわゆる女性座りを禁止するような指導も見受けられますが、当院では、基本的に術後の禁止行為は設けていません。ジャンプや激しく人とぶつかるようなことがなければ、軽負荷のスポーツもしていただいて結構です。
合併症についてなど
Q. 手術で考えられる合併症と、合併症を防ぐための取り組みがあれば教えてください。
A. 起こりうる合併症としては感染、神経障害、血栓症、脱臼などが挙げられます。
創部(手術で切った箇所)に細菌感染を起こすと、発熱や創部が赤くなることがあり、その際は抗生剤による加療や創部の洗浄を行います。術後数年~数十年経っていても肺炎などで体調を崩したことをきっかけに創部感染を生じたり、再手術が必要となったりすることもあります。
糖尿病患者や免疫抑制剤を使用している場合には感染リスクが高まりますので、当院では総合病院である強みを活かし、内科医と協力して血糖値のコントロールをする為に手術前から介入するなど予防に努めています。
まれに手術後に神経障害で創部周囲の感覚が鈍く感じたり、下肢の筋力低下が起こったりすることがありますが、数ヵ月から1年程度で改善することが多いです。
また、長時間足を動かさないことで静脈内に血の塊(血栓)が生じる下肢深部静脈血栓症が起きることがあります。血栓が肺に及ぶ肺塞栓症になると命に関わることもあるので、当院では弾性ストッキングの着用や術後は足をマッサージする機械の使用、早期のリハビリ開始など様々な対策に努めています。
手術後は、人工股関節にゆるみが生じていないかをチェックするために、1~2年に1回程度はレントゲンを用いた定期検査を受けることを勧めています。
 Q. 実際に手術をされた患者さんからはどのような声が届いていますか?
Q. 実際に手術をされた患者さんからはどのような声が届いていますか?
A. 「杖を使わずに温泉に行けた」「ゲートボールに復帰できた」「孫の結婚式で楽に歩くことができた」という声をいただいています。痛みで出不精になっていた方が手術後に元気に過ごされている話を聞くと、こちらまで嬉しくなります。
Q. 先生が医師を志されたきっかけがありましたら教えてください。
A. 幼少期に小児ぜんそくになり、医師や看護師の方に親身に接していただいたことがきっかけで医療に興味を持ちました。数ある診療科のなかで、治療で痛みが治まり元気になっていく患者さんが多いことにやりがいを感じて整形外科を選びました。
リモート取材日:2022.4.5
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
手術以外にも様々な治療法がありますので、股関節の痛みに悩まれている方は早めに治療を始めてください。