先生があなたに伝えたいこと
【竹内 拓海】腰部脊柱管狭窄症、骨粗鬆症性脊椎圧迫骨折は、負担の少ない低侵襲手術で治療可能です。

社会福祉法人康和会 久我山病院(現 杏林大学医学部付属病院)
たけうち たくみ
竹内 拓海 先生
専門:脊椎
竹内先生の一面
1.休日には何をして過ごしますか?
もっぱら子どもと遊んでいます。最近野球のグローブを買ってあげたので、キャッチボールをすることが多いです。
2.最近気になることは何ですか?
子どもの成長でしょうか。趣味がサーフィンなのですが、もう少し子どもたちが大きくなったら海に連れていきたいです。
 Q. 脊椎の疾患でお悩みの方には、どのような疾患が多いのでしょうか?
Q. 脊椎の疾患でお悩みの方には、どのような疾患が多いのでしょうか?
A. 一番多いのは腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)です。脚の痛みを訴える方が多く、休み休みでないと歩けないような方もいらっしゃいます。あとは高齢の女性に多い骨粗鬆症性脊椎圧迫骨折(こつそしょうしょうせいせきついあっぱくこっせつ)です。そのほか、若年層の方では椎間板ヘルニアの方、背骨の変形やずれからくるすべり症の方では40代、50代の方もいらっしゃいます。
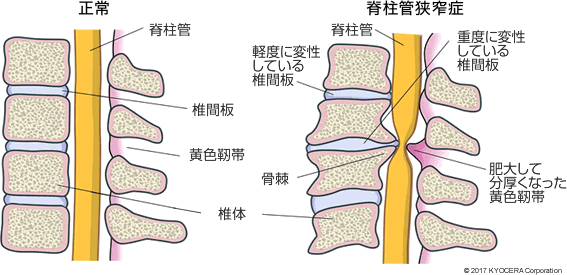
Q. 生活習慣や姿勢なども原因でしょうか?
A. 腰部脊柱管狭窄症や骨粗鬆症性脊椎圧迫骨折は、生活習慣というよりは加齢が原因で起こることが多いです。加齢により椎間板の高さが減ったり、靭帯がたわむことが一因だと考えられます。背骨で最も骨折が起きやすいのが胸椎から腰椎の辺りなのですが、この部分が折れると腰曲がりになり、腰痛が起こります。転倒がきっかけで起こる場合もあれば、腰を支える部分の骨がもろくなって時間をかけてドミノ倒しのように症状が悪化していく場合もあります。「なんとなく腰が痛い」と来院される高齢者の中には、いつの間にか骨折しているケースも多いんです。
Q. どのような治療が行われていますか?
A. まずは薬の内服や体幹筋のトレーニングといった運動療法を行います。インナーマッスルを鍛えることで筋肉が自前のコルセットになり、背骨にかかる負担を減らし、症状の進行を防ぐことができる場合があります。それでも症状が進んだり、痛みが取れない場合は、手術を行います。高齢になると狭窄症に骨折が加わることもあるので、早期診断、早期治療が大切です。
Q. 手術についてくわしく教えてください。
A. 腰部脊柱管狭窄症に対しては、神経の周りの靭帯や骨を削って切除し、神経の圧迫を取る低侵襲除圧手術を行っています。骨粗鬆症性脊椎圧迫骨折に対しては、骨折の仕方によっても異なりますが、折れた背骨の代わりに後ろから人工の骨を入れたり、セメントのようなものを入れる手術があります。
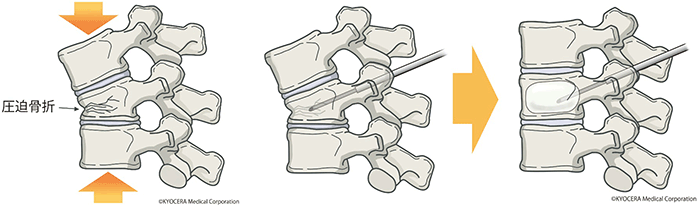
Q. 低侵襲とは、よく耳にする言葉ですが、どういう意味ですか?
A. 身体への負担をできるだけ減らしたうえで効果的な治療を行うことです。外科や内科では腹腔鏡や内視鏡カテーテル治療のように低侵襲手術が発達していましたが、脊椎の領域でも、この10年ほどの間に機器が進化し、より低侵襲に固定術や制動術を達成することで脊椎の安定化を図るMISt(ミスト:最小侵襲脊椎安定術)が一般的になってきました。研究会などを通じて病院や大学の枠を超えて症例の情報共有も進んでいて、今後さらに発展していくことが期待できます。
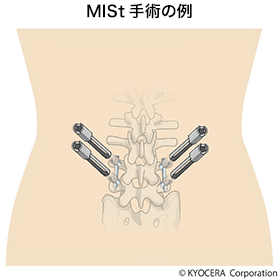
 Q. それまでの手術とはどんな違いがあるのでしょうか?
Q. それまでの手術とはどんな違いがあるのでしょうか?
A. 切開部が小さくて済むようになり、その分出血量が減り、背骨を傷めることもなくなるなど、患者さんにとっての負担が目に見えて減りました。術後に痛みを訴える割合も減りました。手術中の出血量は1割程度になり、貧血になる割合も激減しています。
Q. 入院期間はどれくらいですか?
A. ボルトを入れる箇所、患者さんの年齢やどれだけ動けていたかにもよりますが、術後一週で抜糸となり、リハビリ次第ですが、ほとんどの場合はその段階で退院されます。
Q. 手術の安全面で工夫されていることについて教えてください。
A. 手術室のスタッフや技師による専門チームをつくり、事前の確認、術後にはCT等の検査をして、不具合がないかなどの確認を徹底しています。
 Q. 手術を受けた場合、デメリットもあるのでしょうか?
Q. 手術を受けた場合、デメリットもあるのでしょうか?
A. まず、痛みを取ることができても、可動域が減るデメリットがあります。背骨という、本来動くべきものを固定するわけですから、その部分に余計な負担がかかってしまうのです。高齢者の場合、固定した骨に隣接する部分の骨が折れてしまうこともあるので、骨粗鬆症の治療も並行して行っていかねばなりません。いずれにせよ、不必要な固定の手術は避けるべきで、最低限の場所で最低限の固定をすることが大切です。
傷跡に関しては、昔は背中の真ん中に大きい傷が一ヵ所というのが一般的でしたが、小切開になってむしろ小さい傷が散見するようになったので、傷口としては目立つかもしれません。ただ、出血と筋肉への負担を減らすためなので、これはご理解いただきたいと思います。
Q. 手術後のリハビリやフォローについて教えてください。
A. 検査をして問題がなければ翌日にはリハビリを開始します。その後は3日目、1週間目、2週間目に採血、レントゲン撮影を行い、状態を確認します。3ヵ月目までは毎月、その後は半年、1年目に受診していただきます。隣接部分に影響が及んでいないか、経過観察を行うためです。
Q. 術後の日常生活の制限はありますか?
A. もちろんあります。動くはずの背骨をボルトで固定しているわけですから、腰を曲げて前屈する動きはボルトが抜けてしまうので、絶対に行ってはいけません。入院中に、リハビリを通じて腰を曲げないで前屈する姿勢など、正しい身体の使い方を覚えてもらいます。また、術後3ヵ月は、無理をしないためにもコルセット(装具)を着用してもらっています。あとは、足腰を鍛えるには有酸素運動、なかでもウォーキングが一番いいので、どんどん歩いてほしいとお伝えしています。
 Q. 劇的に症状が回復したケースもありますか?
Q. 劇的に症状が回復したケースもありますか?
A. 寝たきりだった方が歩けるようになるケースも多いですし、背骨が変形していた方が矯正手術を行ったことで、背筋がピンと伸ばせるようになったケースもあります。大体、皆さん元気になってお帰りになります。末期ガンを患い、寝たきりで余生を過ごされていた方も手術を受けられ、比較的自分の力で動けるようになった例もあります。看取り期になっても、全身状態さえ許せば手術に踏み切ることはあり得ます。
Q. 低侵襲手術が一般的になって、健康寿命も延ばせるようになってきたのですね。
A. まさに、私たち医師が目指しているのは健康寿命を延ばすことです。
大腿骨の骨折ではこれまでにも90歳、100歳であっても手術に踏み切っていましたが、長年、背骨に関しては、寝たきりになったり、麻痺や車いすになったりするリスクが高いとして、手術を控えられてきました。それが、いまでは手術が低侵襲でできるようになってきたので、これまで手術に踏み切らなかったケースでも手術を行えるようになってきました。90代後半の方が手術をされ、歩いて帰宅されるケースもあります。
 Q. いくつになっても手術は可能ですか?
Q. いくつになっても手術は可能ですか?
A.糖尿病や心臓病、肝硬変などの持病があったり、抵抗力がない場合は行えないこともあります。その場合には他の科のドクターと連携しながら、まずは持病を治療したうえで手術を行う方法もあります。「腰が痛い」といって来院された方に、検査で初めて糖尿病がみつかるケースも多いです。
低侵襲手術が一般的になった現在、体力さえあれば、基本的には何歳でも手術は可能です。いくつになっても、自分でできることが多ければ、それだけ生活の質も高まります。腰や脚などの痛みでお悩みの方は、早めに脊椎の専門医を訪ねていただきたいと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2018.6.12
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
腰部脊柱管狭窄症、骨粗鬆症性脊椎圧迫骨折は、負担の少ない低侵襲手術で治療可能です。