先生があなたに伝えたいこと
【河井 利之】人工股関節置換術に対する患者さんの満足度は高いと感じています。

京都大学医学部附属病院
かわい としゆき
河井 利之 先生
専門:股関節
河井先生の一面
1.最近気になることは何ですか?
新型コロナウイルスの影響で、受診離れが起こっていることが気がかりです。痛みを我慢されていたり、手術をキャンセルされたりなど、我々がすべきことができないのは残念です。早く誰もが出歩ける世の中になってほしいです。
2.休日には何をして過ごしますか?
テニスで汗を流してリフレッシュしたり、子どもを連れて公園に行ったり、スポーツ観戦が好きなのでサッカー試合の動画配信を観たりなどして、ゆったりと過ごしています。
このインタビュー記事は、リモート取材で編集しています。
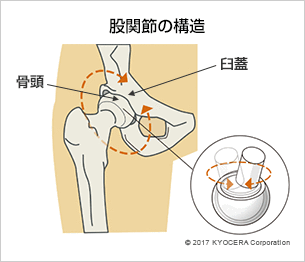 Q. 股関節はどのような構造になっていますか?
Q. 股関節はどのような構造になっていますか?
A. 股関節は、骨盤と大腿骨(だいたいこつ)から成り立っていて、骨盤の臼蓋(きゅうがい)というくぼみに沿うように、大腿骨の先端にあるボール状の骨頭(こっとう)がはまってジョイントを形成しています。人体のなかで最も荷重がかかる関節で、臼蓋の上部には体重の約3倍の荷重がかかります。
 Q. 股関節の代表的な疾患を教えてください。
Q. 股関節の代表的な疾患を教えてください。
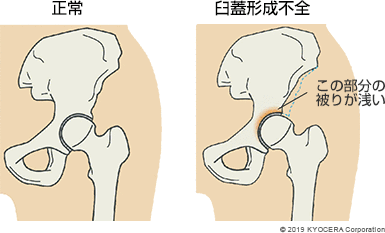
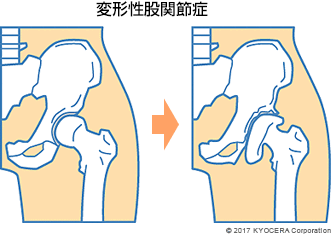
A. 骨頭を覆う臼蓋の屋根となる部分が生まれつき小さい臼蓋形成不全(きゅうがいけいせいふぜん)が代表的で、それによって骨がすり減って変形する変形性股関節症(へんけいせいこかんせつしょう)があります。20~30代で股関節の痛みやだるさで受診される方は臼蓋形成不全が多く、股関節のジョイントが浅いため安定性に欠け、運動に伴って症状があらわれます。そこから骨の端がこすれて軟骨が削れてしまい、40~50代になると変形性股関節症に進行するケースが多いです。
一方で、臼蓋形成不全を伴わない原発性の変形性股関節症もあり、体重の重い方や運動などによって過度に股関節に力がかかる方は、骨がすり減って変形することがあります。日本における変形性股関節症は、8割が臼蓋形成不全に伴って起こるものですが、欧米では原発性が大半となっています。
また、国内で年間約2000人に見られる疾患として、血流障害による大腿骨頭壊死(だいたいこっとうえし)があります。ステロイド治療薬を使っている方や、大量にアルコールを摂取する方がかかりやすい傾向があります。ほかには、全身の関節に起こる炎症性の関節炎として関節リウマチがあります。最近はよく効く薬が開発され、リウマチによって股関節を悪くされる方は減ってきています。
 Q. 変形性股関節症はどのような症状がありますか?
Q. 変形性股関節症はどのような症状がありますか?
A. 多くの患者さんは、痛みを訴えて受診されます。正常な股関節は軟骨によって骨がコーティングされているため、骨と骨がこすれる衝撃をクッションのように吸収してくれるのですが、軟骨がはがれて骨がむき出しになるとゴリゴリとこすれて痛みが出ます。ほかには、股関節の可動域(かどういき)が狭くなって、脚を組んだりしゃがんだりがしづらくなることもあります。
Q. 治療法について教えてください。
 A. まずは鎮痛薬で痛みを取り除き、進行期に至っていない場合は筋力トレーニングを行います。特に臼蓋形成不全の方は、筋肉をつけると股関節まわりの安定につながります。歩行は健康には良いのですが、60kgの体重の方なら約180kgの荷重が股関節にかかるので、変形を進行させてしまう可能性があります。そのため私は、股関節にほとんど重力がかからない状態で、水の抵抗を活かして筋力トレーニングができる水中ウォーキングを推奨しています。
A. まずは鎮痛薬で痛みを取り除き、進行期に至っていない場合は筋力トレーニングを行います。特に臼蓋形成不全の方は、筋肉をつけると股関節まわりの安定につながります。歩行は健康には良いのですが、60kgの体重の方なら約180kgの荷重が股関節にかかるので、変形を進行させてしまう可能性があります。そのため私は、股関節にほとんど重力がかからない状態で、水の抵抗を活かして筋力トレーニングができる水中ウォーキングを推奨しています。
このような保存療法を3~6カ月続けても、痛みの緩和が見られない場合は手術をご提案しています。患者さんの仕事や家事などを考慮し、どのタイミングで行うかを相談して決めています。
Q. どのような手術になりますか?
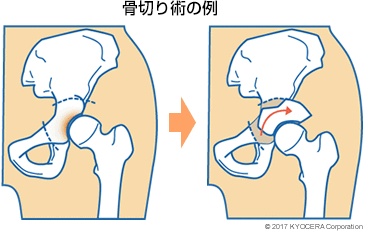
A. 当院で股関節の手術をされる患者さんの平均年齢は60代後半で、傷んだ股関節を人工股関節に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)を行うのが一般的です。しかし、人工関節の寿命は20~30年なので、若い方が人工関節にすると再度入れ替える手術が必要になります。そのため、基本的に50代未満の方にはご自身の骨を活かす骨切り術(こつきりじゅつ)を勧めています。
骨切り術とは、恥骨、坐骨、腸骨にかけて球状に骨をくり抜いて、骨盤の臼蓋を回転させて外側前方に少し張り出すように移動し、骨頭をしっかりと覆う屋根ができるよう骨の形状を作り変える手術です。初期の変形性股関節症や、進行する可能性のある臼蓋形成不全に適応となります。
Q. 人工股関節置換術のほうは、どのような手術なのですか?
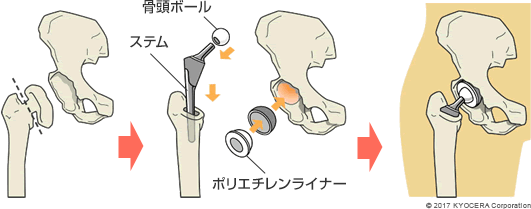
A. 傷んだ臼蓋の骨を削って、ポリエチレンライナーを装着したお碗状のインプラントを設置し、大腿骨側には骨頭ボールが付いたステムを挿入します。つまり、骨同士がこすれ合って痛みを引き起こしていた股関節を人工物に置き換えてしまうのです。
![]()
 Q. 手術を躊躇される患者さんもおられますか?
Q. 手術を躊躇される患者さんもおられますか?
A. 非常に治療成績が良い手術なのですが、体内に人工物を入れることに抵抗を示される方も少なくありません。その場合はできるだけ手術以外の治療を続け、患者さんが納得のいくタイミングで検討していただいています。
一方で、最初から手術を望まれる方もおられます。整形外科学会によるガイドラインでは変形性股関節症の治療法別にその効果がランク付けされているのですが、それを確認されたうえで受診される患者さんは、手術がベストだと考えられています。というのも、人工股関節置換術は60年以上の歴史があり、国内で毎年約8万人の方が受けられる手術で、95%以上の方が「やって良かった」と感じておられます。
Q. 60年以上の歴史のなかで、インプラント(人工物)は改良されてきているのですか?
A. はい。工学と医学の専門家によって緻密に計算され、これまでさまざまな形状のインプラントが開発されてきました。現在使用されているものは、手術直後の固定力を維持しながら、数十年間にわたる荷重に耐え、力が均一にかかることをコンセプトに設計されたインプラントです。コンセプトによって多種類あり、症例に合わせて使用されています。
例えば、セメントを使って固定するステムと使わないステムがあります。当院では、骨密度が低下しがちな高齢の方にはしっかりと固定でき、かつ大腿骨の広い範囲に力が分散されるセメントタイプを使い、若くて活発に過ごされている方は、旺盛に生成される骨がステムと直接結合されるセメントレスタイプを使うケースが多いです。いずれも国内外の研究データに基づいて、患者さんの年齢や活動量に合わせ、メリットの大きいものを採用しています。
Q. 手術のやり方も進歩していますか?
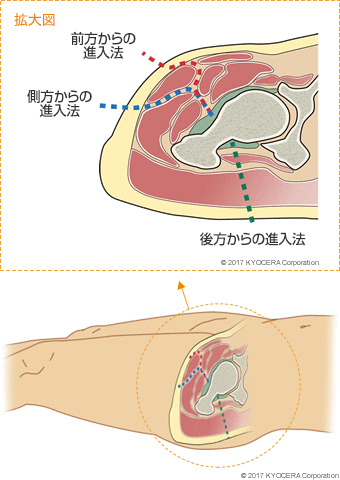
A. 現在はさまざまな進入法があります。当院では股関節の側方から10~12cmぐらい切開して進入する手法をとっています。基本的には、筋肉を温存する最小侵襲手術(MIS:エムアイエス)を行っていますが、大学病院という特殊性から、かなり複雑な症例や再置換術(人工関節の入れ替え)も行うため、皮膚や筋肉をある程度切らなければ安全性が保てないケースもあります。
Q. 手術において、どんなことを心がけていらっしゃいますか?
A. 筋肉を傷めないことと、インプラントを正確に設置することです。手術後に両脚の長さがぴったりと揃うように心がけています。そのためにコンピュータを使った術前計画プログラムで、インプラント設置の計画を入念に行い、それに基づいて手術をしています。計画通りに行うために、患者さんの各部の骨の位置から身体の軸をチェックし、視覚と触覚で入念に確認しながら手術を行っています。毎回、手術の約2週間後にCT撮影をして設置の正確性をチェックするのですが、術中にナビゲーションシステムやロボットを使用する手術に劣らない精度を保っています。
 Q. 手術の合併症についても教えてください。
Q. 手術の合併症についても教えてください。
A. 患者さんにとって初めての手術だと、0.5%前後の確率で起こりうる合併症が感染症です。確率は低いのですが、インプラントに細菌が付くと再手術が必要になるので深刻です。あとは1%前後の確率で、脱臼が起こる可能性があります。深く股関節を曲げたときにインプラントが骨の縁にぶつかって、テコの原理で抜けてしまうことがあります。予防するには、インプラントを正確な角度で設置することが大切です。当院では、術前に患者さんの骨の形状と股関節の可動域を確認し、どの程度の活動性があり、どういった生活スタイルであるかということをヒアリングして、患者さんごとに最適なインプラントの角度を検討しています。
また、エコノミークラス症候群といわれる静脈血栓症も合併症の一つに挙げられます。ふくらはぎや太ももに血栓ができ、それが肺に詰まって命に関わる肺塞栓症になる可能性もあります。実際に呼吸困難に陥る方は1000人に一人もいませんが、脚に血栓ができるだけなら、おそらく10%程度はいると思われます。それを防ぐためには、早期の離床とリハビリが重要になります。
Q. リハビリはどのようなものですか?
A. 手術の翌日から車椅子に乗り、リハビリを始めていきます。まずは、平行棒を掴んで歩く、また歩行器を使って歩く、さらに階段の昇降運動や日常動作を想定した動きのトレーニングを行います。これを術後2~3週間続けることが基本となります。その後は、スパンを徐々に長くしながら通院で経過を見て、年に一度はレントゲンチェックを行います。
 Q. ありがとうございました。では最後に、先生が医師を志された理由をお聞かせください。
Q. ありがとうございました。では最後に、先生が医師を志された理由をお聞かせください。
A. 祖父母が長寿だったのですが、身体に痛みがあって動けないことが多く、幼少期に一緒に遊べないことを残念に思っていました。歩けない、運動できないという方に対して、健康寿命を延ばすお手伝いができたらと考え、整形外科医になりました。ビルや橋を建設する建築家にも興味があったのですが、最終的に困っている方の役に立ちたいと考えて医師の道を選びました。
Q. 最後に患者さんへのメッセージをお願いいたします。
リモート取材日:2020.12.24
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
人工股関節置換術に対する患者さんの満足度は高いと感じています。