先生があなたに伝えたいこと
【石本 佳之】人工膝関節置換術は、痛みのない日常生活を取り戻し、人生を明るくするための手術です。

高の原中央病院
いしもと よしゆき
石本 佳之 先生
専門:人工膝関節
石本先生の一面
1.休日には何をして過ごしますか?
10kmマラソンによく出場するので、大会に合わせてジョギングを。本当は毎日続けたほうがいいのかもしれないですけど(笑)。あとは子どもがまだ小さいですので、できるだけ家族サービスを心がけています。
2.最近気になることは何ですか?
ニュースなどを見ていても、やはり政治問題に関心がいきます。医療問題とも密接に関わっていますので。
Q. 先生には、人工膝関節置換術をすすめられている患者さんへ、その手術の基本的なことを教えていただきたいと思います。まず、変形性膝関節症とはどのような病気なのでしょうか?
 A. 膝関節の軟骨がすり減ってしまうことで、太もも側の骨、すね側の骨、膝のお皿の骨がこすれ合って痛みが出る疾患です。初期には水が溜まったりして炎症を起こし、進行すると、軟骨がすり減ることで飛び出したそれらの骨が、周りの関節や靭帯に圧迫を起こして、さらに痛みがひどくなり、次第に膝が変形していきます。
A. 膝関節の軟骨がすり減ってしまうことで、太もも側の骨、すね側の骨、膝のお皿の骨がこすれ合って痛みが出る疾患です。初期には水が溜まったりして炎症を起こし、進行すると、軟骨がすり減ることで飛び出したそれらの骨が、周りの関節や靭帯に圧迫を起こして、さらに痛みがひどくなり、次第に膝が変形していきます。
Q. 原因としてはどのようなことが考えられるのですか?
A. もともとO脚などで膝にゆがみがある方が、加齢とともに発症されるケースが多いですね。ケガなど外傷で起こる場合もありますが、ほとんどが前者です。潜在的な患者さんの数は、40歳以上で2500万人ともいわれています。
Q. 潜在的とはいえかなりの患者さん数ですね。やはり痛みを感じて受診される方が多いと思うのですが、診断はどのようにされているのですか?
A. 問診して、水が溜まっていないか、熱を持っていないかなどを触診し、関節の動きなどを視診します。レントゲンや血液検査なども行います。
Q. 早期と診断された場合にはどのような治療法があるのでしょうか?
A. まずは安静にして冷やさないようにする、保温ですね。急性期の痛みがある場合には貼り薬、それでも痛みが取れない場合は、貼り薬に加えて、その方に合わせた鎮痛剤を処方したり、1~2週間に1回のペースでヒアルロン酸を関節に注入します。また日常生活の中でしばらく装具を利用してもらったり、温熱療法や筋力強化療法といったリハビリを並行して行うこともあります。そのような保存療法でよい方向に向かうケースも多いんですよ。
Q. それでも改善しない方に対して、手術ということになるのですね。
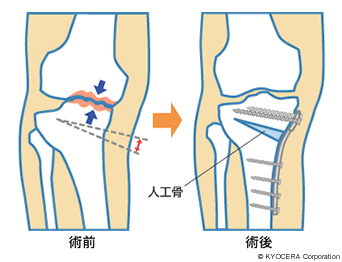 A. ええ、そうです。手術には大きく分けて3つの種類があります。まず関節鏡での手術で、関節の中の傷ついている半月板や軟骨、炎症を起こしている骨膜や、骨と骨がこすれ合うことで生じた軟骨の破片などを除去する手術。次に脛骨骨切り術。簡単に説明しますと、たとえばO脚の場合、足の軸が、大腿骨の骨頭と足首を結ぶ中心線よりかなり内側を通っているので、骨切りすることで足の軸を外側にずらしましょうという手術です。これらは関節が温存できるというメリットがありますが、反面、悪いところを正常に戻せるわけではありませんので、痛みがきれいに取れるかというと必ずしもそうではないというデメリットもあります。最後に、痛みが強く変形が進んでしまっている場合は、悪いところを全て入れ替える人工膝関節置換術ということになります。
A. ええ、そうです。手術には大きく分けて3つの種類があります。まず関節鏡での手術で、関節の中の傷ついている半月板や軟骨、炎症を起こしている骨膜や、骨と骨がこすれ合うことで生じた軟骨の破片などを除去する手術。次に脛骨骨切り術。簡単に説明しますと、たとえばO脚の場合、足の軸が、大腿骨の骨頭と足首を結ぶ中心線よりかなり内側を通っているので、骨切りすることで足の軸を外側にずらしましょうという手術です。これらは関節が温存できるというメリットがありますが、反面、悪いところを正常に戻せるわけではありませんので、痛みがきれいに取れるかというと必ずしもそうではないというデメリットもあります。最後に、痛みが強く変形が進んでしまっている場合は、悪いところを全て入れ替える人工膝関節置換術ということになります。
Q. なるほど。人工膝関節置換術になりますと、少し怖いですとか躊躇されるケースもあるかと思うのですが。
 A. 中にはそういう方もおられますね。ですが今では一般的な手術として日本でも定着していますし、手術の対象年齢も幅広くなっています。人工膝関節の素材が進化し、深く曲げても耐えられるような日本人のニーズに合わせたデザインのものなど出てきて、もちろん寿命はありますけれども、初期に比べて耐久性が格段によくなっています。今では下は50代から上は90代の方まで手術を受けられています。
A. 中にはそういう方もおられますね。ですが今では一般的な手術として日本でも定着していますし、手術の対象年齢も幅広くなっています。人工膝関節の素材が進化し、深く曲げても耐えられるような日本人のニーズに合わせたデザインのものなど出てきて、もちろん寿命はありますけれども、初期に比べて耐久性が格段によくなっています。今では下は50代から上は90代の方まで手術を受けられています。
ただ、力仕事や山登りをされているとか、そういう活動性の高い方の場合は、人工膝関節が摩耗して緩むということも考えられます。「痛みは取りたいが活動を制限したくない」という方で、可能ならば、まずは関節温存の手術を行って様子をみるということもあります。症例としては多くはありませんが、患者さんの状態とライフスタイルも鑑みてご相談しながら選択します。
Q. 手術手技の進歩という点ではいかがですか?
 A. 人工膝関節手術で何よりも大切なことは、正確な位置に入れるということです。そのためのツールとしてナビゲーションシステムを導入されているところもありますね。また、術後の回復の早さが期待できるMIS(最小侵襲術)を採用されているところもあります。私の場合は、可能な患者さんにはそれを適応しますけれども、正確さを追及するため、やはり悪いところがしっかり見えるところまでは切開するという方法を採っています。骨切り術の場合ですと、おそらくこれから普及していくであろうものにPSI(※)があります。これは、個々の患者さんに対応する骨切りガイドのことで、MRIやCTの画像から患者さん一人ひとりの骨のモデルを作成し、関節の形状に合わせてより正確に短時間に手術を行うというものです。
A. 人工膝関節手術で何よりも大切なことは、正確な位置に入れるということです。そのためのツールとしてナビゲーションシステムを導入されているところもありますね。また、術後の回復の早さが期待できるMIS(最小侵襲術)を採用されているところもあります。私の場合は、可能な患者さんにはそれを適応しますけれども、正確さを追及するため、やはり悪いところがしっかり見えるところまでは切開するという方法を採っています。骨切り術の場合ですと、おそらくこれから普及していくであろうものにPSI(※)があります。これは、個々の患者さんに対応する骨切りガイドのことで、MRIやCTの画像から患者さん一人ひとりの骨のモデルを作成し、関節の形状に合わせてより正確に短時間に手術を行うというものです。
※PSI(ピーエスアイ):Patient Specific Instrument
Q. 先生が目指されているのは何より、正確な手術ということでしょうか?
A. もちろんそうです。人工膝関節置換術にしても骨切り術にしても、そのことで痛みが取れ、関節の可動域を確保することになります。また、特に膝が曲がるということばかり注目されがちですけれども、実は伸ばすというのも大事で、伸びない膝は非常に歩きにくいですね。そういうことを実現するための手術を目指しています。
Q. では人工膝関節置換術の場合、入院期間はどれくらい必要ですか?
A. 当院ではリハビリを行い、歩くのに自信をつけて帰っていただくまで、大体4週間ですね。早い方で3週間位です。
Q. ありがとうございました。最後に、人工膝関節置換術をするのに悩まれている方に、アドバイスなどございましたらお願いします。
 A. 人工膝関節置換術は、治療としては最後の手段ですので、なかなか踏ん切りがつかないというのもよくわかります。ご自身のお気持ち、ご家族のご意見もあるかと思いますが、痛みがきれいに取れ、見た目にもまっすぐ歩けて印象ががらっと変わりますし、遠出や階段の昇り下りができるようになり、スポーツなどの趣味を楽しんでおられる方も大勢いらっしゃいます。リスクがゼロというわけではありませんが、それはどの手術にもいえること。人工膝関節を入れることをマイナスと捉えるのではなく、人生を明るく前向きにするためのものと捉えていただければと思います。
A. 人工膝関節置換術は、治療としては最後の手段ですので、なかなか踏ん切りがつかないというのもよくわかります。ご自身のお気持ち、ご家族のご意見もあるかと思いますが、痛みがきれいに取れ、見た目にもまっすぐ歩けて印象ががらっと変わりますし、遠出や階段の昇り下りができるようになり、スポーツなどの趣味を楽しんでおられる方も大勢いらっしゃいます。リスクがゼロというわけではありませんが、それはどの手術にもいえること。人工膝関節を入れることをマイナスと捉えるのではなく、人生を明るく前向きにするためのものと捉えていただければと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2012.11.14
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
人工膝関節置換術は、痛みのない日常生活を取り戻し、人生を明るくするための手術です。