先生があなたに伝えたいこと
【山根 淳一】頚椎の疾患は、痛みが強くても手術に至らないケースも多くあります。専門医による正しい診断で、痛みへの不安を解消しましょう。

一般財団法人神奈川県警友会 けいゆう病院
やまね じゅんいち
山根 淳一 先生
専門:脊椎脊髄
山根先生の一面
1.最近気になることは何ですか?
コロナ禍の今は難しいですが、異業種の方との交流に関心があります。以前、さまざまな業界で働く同窓生と集ったときに、とても刺激を受けました。まったく別の分野の話題から、医療につながるアイデアが得られそうな気がします。
2.休日には何をして過ごしますか?
少し前に、子どもを連れて高尾山に登りました。ご朱印帳を買って一つ目のご朱印をいただいたのですが、緊急事態宣言の発令で外出ができなくなり、それっきりになっています。いつかまた、ご朱印集めを再開したいです。
このインタビュー記事は、リモート取材で編集しています。
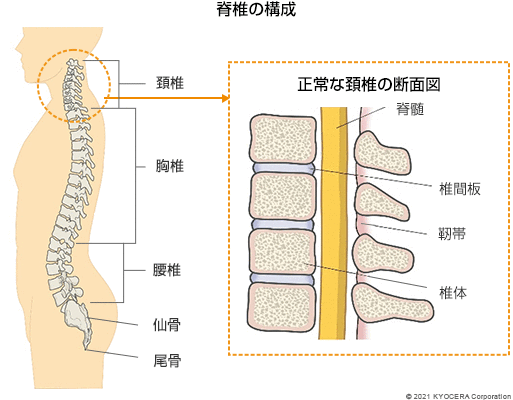
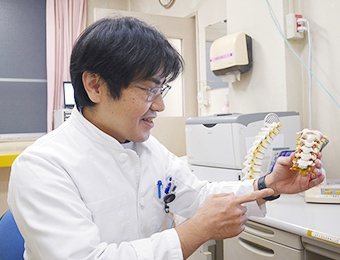
Q. そもそも脊椎は、どのような役割を果たす骨なのですか?
A. 脊椎には、大きく分けて3つの役割があります。まずは身体の軸として全身を支える役割、首や腰などを動かす役割、そして神経の通り道という役割があります。脊椎(脊柱:せきちゅう)の中には、縦につながったトンネル状の脊柱管があり、その中を脊髄が通っています。脊髄は一本一本の神経が電線の束のように集まった太い神経で、脳と手足をつなぎ、脳から発せられる「手を動かしなさい!」などの指令を末梢に伝えたり、逆に暑さや寒さなどの情報を末梢から脳に伝えたりします。脊髄が損傷すると、運動機能や知覚に大きな影響を及ぼし、手術治療が必要な場合も多くあります。
Q. 今回は脊椎の中で、頚椎について詳しくお伺いしようと思いますが、頚椎疾患の患者さんはどのような症状で来院されるのですか?
A. 主訴として多いのは、首や腕の痛みです。ほかには手足のしびれや、箸を使ったり、ボタンを留めたりという指先の細かい作業がしにくくなる、歩くときにふらつく歩行障害などがあります。
 Q. 脊椎に問題を抱えやすい人の傾向はありますか?
Q. 脊椎に問題を抱えやすい人の傾向はありますか?
A. 脊柱管が狭い人は、脊椎の病気にかかりやすい傾向があります。身長の高い人や低い人がいるのと同じように、脊柱管も生まれつき広い人と狭い人がいます。体型とは関連せず、日本人を含めたアジア系人種は脊柱管が比較的狭く、欧米系の人は広い傾向があります。一般的に、加齢に伴って背骨が変形するにつれて、脊柱管は狭くなってくるのですが、もともと脊柱管が狭い人は特に症状が出やすいといわれています。
ほかに頚椎を傷めやすいのは、最近よく問題視されている、同一姿勢でスマホやパソコンを長時間見ている人です。本来、頚椎の形状は前にカーブ「(」を描いているのですが、長時間同じ姿勢で頭の荷重が首にかかり続けることで、そのカーブがまっすぐになる、いわゆるストレートネックや、逆に後ろに弯曲する「)」ケースもあります。そうした骨の変形が神経にまで影響を及ぼすかどうかは、もともとの患者さんの身体的な特徴が関与していると考えられます。
Q. 頚椎の代表的な疾患について教えてください。
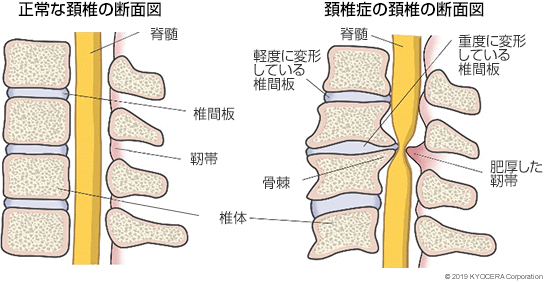
A. 加齢に伴って、脊椎の骨と骨の間でクッションの役割を果たす椎間板(ついかんばん)が変形したり、靭帯(じんたい)が肥厚したりすることで、頚椎が変形する頚椎症(けいついしょう)があります。脊髄由来の症状が発現すると頚椎症性脊髄症(けいついしょうせいせきずいしょう)といわれます。また、頚椎の変形によって頚部の脊柱管が狭くなる頚部脊柱管狭窄症(けいぶせきちゅうかんきょうさくしょう)という疾患もあります。これらの疾患は、着目するポイントの違いによって疾患名が異なるため、どちらにも該当するような病態も少なくありません。
![]()
 Q. どのように診断されるのですか?
Q. どのように診断されるのですか?
A. まずはレントゲン検査を行います。正面や側面のほか、首を前屈・後屈させた状態で撮影し、不安定性があれば動きもチェックします。ただし、レントゲンでは神経の状態まで確認できないので、神経症状が疑われる場合はMRIも撮影します。MRIは磁気を使って検査するためCTのような放射線被爆がなく、身体の断面を詳しく確認することができます。これらに、診察での所見を合わせて診断します。
Q. 治療方法を教えてください。
A. 痛みが強いからといって、必ず手術になるということはありません。まずは、痛みを抑えるための薬を服用します。最もよく使われているのは、アセトアミノフェンで、似たものとして、非ステロイド性消炎鎮痛剤であるNSAIDsも広く使用されています。また、頚椎の痛みは筋肉の硬直が影響していることもあるので、筋肉をほぐす薬や、神経障害性疼痛という神経由来で起こる痛みに効く薬、抗うつ薬などを用いることもあります。幅広い薬の選択肢の中からいろいろと試し、効果を確認しながら除痛をはかります。
また薬物療法以外にも、ストレッチや筋肉トレーニング、ヨガなどの運動療法や通院して行う低周波や温熱療法などの物理療法やリハビリテーションなども除痛に効果があると考えられています。
Q. どのような場合に手術になりますか?
A. 薬では落ち着かないレベルであれば、手術になる可能性がありますが、患者さんが自覚される重症度と、我々医師が客観的に捉える重症度とは大きく異なります。腰椎(ようつい)の場合は、強い痛み(特に下肢痛)が主訴で手術になることもありますが、頚椎の場合はどれだけ痛みが強くても、寛解(かんかい:症状が治まり、疾患が進行していない状態)するケースが少なくありません。例えば、脊髄から枝分かれした神経根(しんけいこん)に症状が出ると、強烈な痛みが出る方がおられます。「腕を切り落としてもいいから痛みをとって欲しい」と訴える方もおられるほどですが、神経根の症状であれば薬を1~2カ月服用することで改善されるケースが多いです。
一方で、痛みはそれほど強くなくても脊髄への圧迫症状があると、基本的に寛解することはありません。唯一の効果的な治療法というのが手術になるので、どのタイミングで行うかという問題になります。30年ほど前は、歩けなくなるほど症状が進んでから手術をするケースが多くありました。しかし、重症化してからの手術では、術後も神経のダメージによる後遺症が残ることが多いため、最近は早めに手術を行う傾向があります。
 Q. とはいえ、日常生活で困るような症状がなければ、手術に踏み切りにくいですよね。
Q. とはいえ、日常生活で困るような症状がなければ、手術に踏み切りにくいですよね。
A. そうですよね。しかし、仮に日常生活の中で転倒などを起こしてしまうと、通常は軽いケガで済むはずが、頚部に狭窄がある方は転倒時の衝撃によって脊髄損傷になってしまう恐れもあります。高齢者の脊髄損傷は、そういった外傷によって引き起こされ、寝たきりになってしまうケースが少なくありません。だからといって、軽いしびれが出る程度の患者さんに対して、簡単に手術をお勧めすることもできません。とても判断が難しいところですが、今は生活に支障がなくても、今後手が使いにくくなったり、歩けなくなったり、寝たきりになったりする可能性が高い場合は、それを未然に防ぐために手術をご提案しています。
Q. どのような手術なのですか?
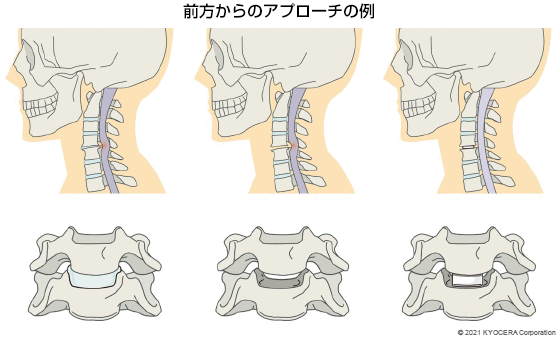
A. 大きく分けると、頚椎の前方(体の前側)からアプローチ(切開)する手術と後方からアプローチする手術があります。前方からの場合は、椎間板や椎体を削って脊髄や神経根(しんけいこん)を圧迫している骨棘(こつきょく:骨が変形して棘のように出っ張ったもの)などを取り除き、症状を改善させます。自家骨(自分の骨)や金属製のプレートで骨と骨を固定する固定術を行うことが多いです。
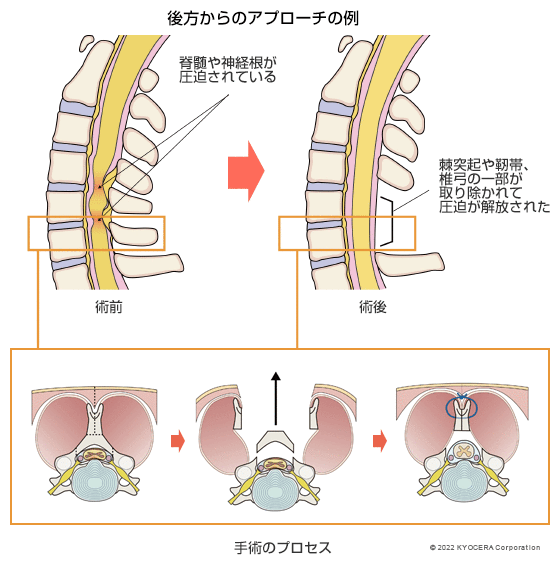
後方からの場合は、棘突起(きょくとっき)や靱帯、椎弓(ついきゅう)の一部を取り除き、後ろ側の圧迫を解放する除圧術(じょあつじゅつ)を行います。さらに後方からも固定術を行うこともあります。
![]()
Q. 疾患によって、前方か後方かアプローチが決まっているのですか?
A. いいえ、医師の考え方によってさまざまです。どちらのアプローチにもメリットとデメリットがあり、それぞれの医師のポリシーや支持する流派によって、例え同じ患者さんであっても手術のやり方は異なります。
私の場合は、広く脳外科手術で使われているような大きな顕微鏡を使って、後方からの手術を得意としていますが、もちろん病態に応じて前方からの手術も行っています。筋肉をできるだけ温存しながら圧迫を取るという、低侵襲(ていしんしゅう:身体へのダメージが少ない)手術(筋肉温存型選択的椎弓切除)を行っています。
Q. 先生がおっしゃった筋肉温存型の低侵襲手術はどういったメリットがあるのでしょうか?
A. 神経の圧迫がある部分のみにアプローチすることにより、周囲の骨や筋肉をできるかぎり残すことができます。それにより、症状を取りつつ、頚椎の機能を維持し、手術後の痛みなどを軽減することができるのが大きなメリットです。
 Q. 頚椎の手術は、時代とともに進歩していますか?
Q. 頚椎の手術は、時代とともに進歩していますか?
A. 私が医師になりたての頃は、椎弓形成術を行った患者さんは術後2週間ほどは絶対安静でした。食事も排泄もすべて寝たままで、患者さんはかなりの苦痛があったと思います。現在は、手術の翌日、遅くても2日後には歩行が可能です。当院では術後、首を固定する頚椎カラーも使用していません。手術手技の進歩により身体に与えるダメージが少なくなったため、術後も早期に身体を動かせるようになっています。
Q. 手術のリスクについても教えてください。
A. 低侵襲手術だからといって、手術のリスクがなくなるわけではありません。特に脊椎の疾患は、神経のすぐそばにある骨をドリルで削ったりするため、神経を損傷する可能性があります。そのため、医師らは学会などでさまざまな事例を共有、研究し、可能な限り術中のリスクを回避できるよう慎重に手術を行っています。
Q. 手術には合併症の心配もありますよね?
A. 気をつけるべき合併症として、3つが挙げられます。1つは細菌感染です。小さな創(きず)で行う低侵襲手術は細菌がつきづらいのですが、可能性はゼロではありません。神経が直接ダメージを受けることはありませんが、感染が起こると術部が化膿し、その治療で入院期間は長くなります。
2つめは、血腫(けっしゅ)による神経の圧迫です。当院では止血をしながら手術を行っているので、術中の出血量は5ccにも満たない少量の出血で手術を終えることも少なくありません。しかし、高血圧の患者さんや、血をサラサラにする薬を飲んでいる患者さんは術後、麻酔から覚めた際に血圧が上がり、出血することがあります。通常、血を抜くドレーンを1~2日間挿入するのですが、稀に一気に大量の出血があると、血が塊となって血腫になり、神経を圧迫して手のしびれや痛みを引き起こすことがあります。
3つめは、手術で神経が回復することによって、その反動でむくみや腫れが出ることがあります。一時的に手が上げられなくなったり、症状が強くなったりすることもありますが、多くの場合は数日から2カ月程度で治まります。しかし中には稀に、症状が続くケースもあります。
Q. 先生が治療において心がけていることを教えてください。
 A. 医師なら皆同じかと思いますが、患者さんの気持ちに寄り添うことです。特に手術はリスクを伴いますので、大半の患者さんが手術を避けることを望まれます。治療の選択肢がほかにない場合もありますが、手術をすべきかどうか判断しにくいケースもあります。そうした時に、患者さんの年齢や持病、生き方、ご家族のお考えなどを踏まえ、患者さんが納得できる決断ができるようサポートしています。
A. 医師なら皆同じかと思いますが、患者さんの気持ちに寄り添うことです。特に手術はリスクを伴いますので、大半の患者さんが手術を避けることを望まれます。治療の選択肢がほかにない場合もありますが、手術をすべきかどうか判断しにくいケースもあります。そうした時に、患者さんの年齢や持病、生き方、ご家族のお考えなどを踏まえ、患者さんが納得できる決断ができるようサポートしています。
また、自分がもし患者さんの立場、あるいは患者さんのご家族の立場だったらどうするだろうか、ということを考えてお話しするようにしています。当然ですが、自分の家族にしないような手術を患者さんに勧めることはありません。
 Q. ありがとうございました。では最後に、痛みを抱える方にメッセージをお願いします。
Q. ありがとうございました。では最後に、痛みを抱える方にメッセージをお願いします。
A. 首や腕に痛みやしびれなどの違和感がある方は、できるだけ早めに受診してください。頚椎の疾患はたとえ痛みが強くても、手術の必要がないケースも多いです。それを知っていただくだけでも、痛みに対する不安がなくなるかと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
リモート取材日:2021.8.18
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
頚椎の疾患は、痛みが強くても手術に至らないケースも多くあります。専門医による正しい診断で、痛みへの不安を解消しましょう。