先生があなたに伝えたいこと
【諸岡 孝俊】患者さんの年齢や体力、日々の活動レベル、生活環境などを総合的に踏まえたうえで、最適な治療法をご提案しています。また、痛みに対する不安にも寄り添った治療を心がけています。

兵庫医科大学病院
もろおか たかとし
諸岡 孝俊 先生
専門:膝関節
諸岡先生の一面
1.休日はどう過ごされていますか?
プロサッカーリーグ「ガンバ大阪」のチームドクターをしているので、週末は試合観戦しています。自分も社会人のサッカーチームに所属しているのですが、最近はなかなか参加できておらず。また時間をつくって参加したいです。
2.最近気になることは何ですか?
ヨーロッパに比べて、日本はサッカーの盛り上がりに欠けるので、2020年の東京オリンピックに向けてもっと活気づいて欲しいですし、サッカーが文化として根付いてほしいです。
 Q. 年齢を重ねるにつれて、膝に痛みが出る人が多くみられますが、どんな疾患が考えられますか?
Q. 年齢を重ねるにつれて、膝に痛みが出る人が多くみられますが、どんな疾患が考えられますか?
A. 代表的なのが、変形性膝関節症(へんけいせいひざかんせつしょう)です。膝の軟骨などに異常が起こり、関節が徐々に変形していく病気で、国内では潜在的な患者も含めて1500万人が該当するといわれています。主な要因は、大きく分けて2パターンあり、炎症によるものと損傷によるものです。長年にわたって膝に負担がかかり続けたせいで、軟骨が少しずつすり減って摩耗し、関節内の滑膜(かつまく)に炎症が起きるケース、または膝に体重がかかって物理的に損傷が起きるケースです。両方が合わさって疾患を引き起こす、あるいは炎症性の関節リウマチから変形性膝関節症になる場合もあります。最初は軽い症状でも、膝に損傷がもたらされて悪化していくパターンも少なくありません。
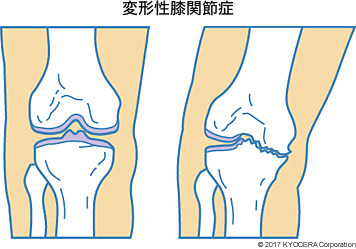
Q. 男性と女性で、罹りやすさに差はありますか?
A. 女性の患者数は、男性の2倍だといわれています。なぜ女性に多いかというと、閉経前後から女性ホルモンのバランスが崩れ、骨の密度が下がってもろくなり、膝が損傷しやすいからです。通常、歩行は体重の3倍、階段の上り下りなら体重の5倍の荷重が膝にかかります。閉経前後は骨密度の低下に加えて筋肉量も減るため、思うように脚を上げられずにつまずいたり、転んだりして外傷がきっかけとなって変形性膝関節症になることもあります。
Q. なるほど。では、変形性膝関節症はどのように診断されるのでしょうか?
A. 患者さんの多くは、膝に痛みを訴えて来院されます。痛みの強さと関節の変形程度が必ずしも比例するわけではないので、膝に体重がかかっている立位の状態でレントゲンを撮り、変形の進行程度をチェックします。
Q. 患者さんはとにかく早く痛みをとりたいという気持ちが強いでしょうね。
A. 痛みの感じ方は、人によって差があります。変形がかなり進んでいるにもかかわらず、あまり痛みを感じない方もいれば、ちょっとした痛みに対して精神的に敏感な方もいらっしゃいます。そういう方はたとえ手術しても、痛みが慢性化することもあります。そのため、当院では痛みに対してどれだけ敏感かをアンケート調査し、スコア化して認識したうえで、その方に合わせたアプローチをしています。そして、患者さんの日常での活動レベルや生活環境などをお聞きしながらベストな治療法を考えます。
Q. すぐに手術になるわけではないのですね?
A. まずは薬剤投与、もしくは可能な範囲でリハビリによる筋力強化を行います。それでも効果がなく、痛みが続く場合は手術となります。膝関節の変形の度合いが強くても、すぐに人工膝関節を勧めるのではなく、まずは膝周囲骨切り術(こつきりじゅつ)によって患者さん自身の骨を矯正する方向で検討します。特に若い方や、高齢でも活発に身体を動かされる方は、膝の可動域(かどういき:膝関節を動かせる角度の範囲)を大きく損なわない骨切り術をお勧めしています。
以前は、骨切り術だと治療期間が長くかかったのですが、最近は技術が進歩し、短期間で退院できるようになりました。ただ膝周囲骨切り術の場合は、術後に積極的なリハビリが必要になるので、体力が低下している一般的な70代後半から80代の方の場合は人工膝関節のほうがスムーズに社会復帰しやすいケースが多いです。
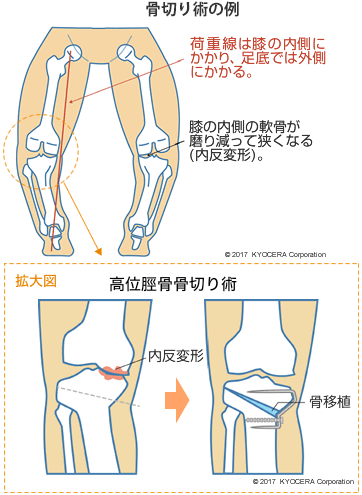
Q. 人工膝関節にする手術というのは、どんな手術なのでしょうか?
A. 膝関節をまるごと人工膝関節にする全人工膝関節置換術(ぜんじんこうひざかんせつちかんじゅつ:TKA)と、膝関節の片側だけを置き換える単顆人工膝関節置換術(たんかじんこうひざかんせつちかんじゅつ:UKA)の2種類があります。太ももの骨と膝の骨にインプラントを入れ、その間にポリエチレンの部材を介入させ、膝本来の動きを再現します。一般的なTKAの場合は、十字靭帯を切る必要があるため、どうしても術後は機械に拘束、誘導されるような動きになります。その点、UKAなら十字靭帯を温存できるため、その人が持つ膝の動きを維持できます。膝関節の変形自体は若干残りますが、骨切りも全体の3分の1程度ですむため、TKAに比べて出血や術後の痛みも少ないです。変形程度を見きわめ、可能な限りこちらをご提案しています。
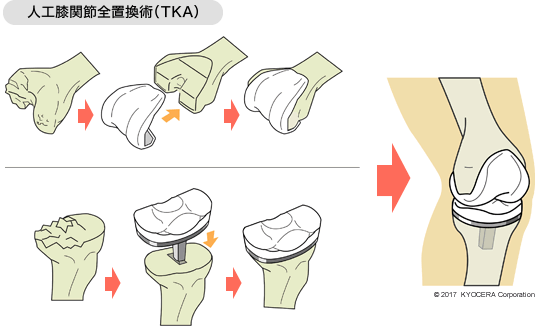
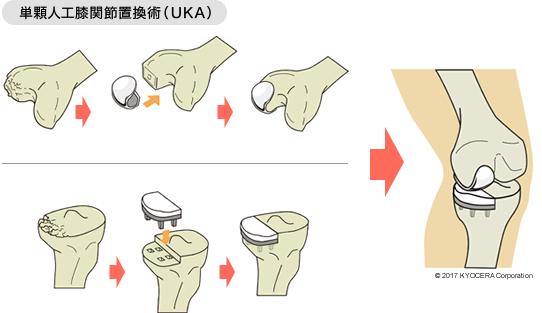
Q. 術後はどういった流れになるのでしょうか?
A. 手術の翌日からなるべく膝を動かすようにし、徐々に立ったり、歩いたりする練習を進めます。当院では、「術後3週間で歩いて帰る」ということを目標としておりますが、もちろん患者さんの体力などによって、かかる期間はさまざまです。
Q. 人工膝関節にする一番のメリットは何でしょうか?
A. 人工膝関節置換術の目的は除痛です。膝に痛みがあると動かさなくなるので筋力は落ちる一方ですが、痛みが軽減されると膝を動かしやすくするための筋力トレーニングができます。そして、この手術の場合、もともと自力で立つことができていた人は、術後直後から立つことができます。また、人工膝関節は耐久性が高く、これまで9割ぐらいの方が20年間維持できているので、高齢の方なら一度きりの手術で済むことが多いのも特長です。
Q. ただ、手術には合併症を引き起こす可能性もあるんですよね?
A. 一番厄介なのが感染症で、0.3%~2%の確率で起こるといわれています。当院ではこれを防ぐためにクリーンルームで手術を行い、医師は防護服のようなもので汗などが付着しないよう、徹底して清潔な環境を整えています。あと、人工膝関節のまわりが骨折してしまうという可能性も避けられません。転倒などの事象で通常はかからないような強い力が膝にかかった場合、人工膝関節自体は金属製で強固なので壊れないのですが、高齢で骨粗しょう症の方の場合、まわりの骨は折れてしまいます。これは、残念ながら防ぎようがないのですが、もともと杖をついていらっしゃった方には術後も使っていただくなどして、注意を払っています。
 Q. なるほど。確かに、人工膝関節以外の骨や筋肉はもとのままなので、注意が必要ですね。現在、医療の分野ではどんどん新しい技術が開発されていますが、人工膝関節置換術においてはどうでしょうか?
Q. なるほど。確かに、人工膝関節以外の骨や筋肉はもとのままなので、注意が必要ですね。現在、医療の分野ではどんどん新しい技術が開発されていますが、人工膝関節置換術においてはどうでしょうか?
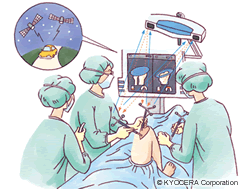
A. 当院では最新のナビゲーションシステムを使って人工膝関節置換術を行っています。人工膝関節がどれだけ長く持つかは、正確な骨切りと正確なインプラントの設置にかかっていますので、その精度をコンピュータ技術で高めています。実際に、インプラントを設置する位置や角度がベストではなかった場合は、再置換(さいちかん:人工膝関節を入れ換えること)のリスクが高まるという研究報告があります。ナビゲーションシステムを導入することで、そのリスクを低減することができるのです。
Q. ナビゲーションシステムというのはどんな機器なんですか?
A. 患者さんの太ももと脛の骨にアンテナを刺して解剖学的位置を登録すると、モニターに骨の形が投影され、軟部組織も含めたその人の膝全体が明確に把握できるようになっています。そのため、これまで目分量で行っていた処置が、何ミリ骨を切ればよいか、何度の角度でインプラントを設置できるかが見極められるようになります。また、変形性膝関節症の方は膝関節の動きにばらつきがあって、動かすたびに違った動き方をするため、手術によってその動きを集約させる必要があるのですが、ナビゲーションシステムがあれば、そうした膝の動きのデータも術中にグラフで確認することができます。
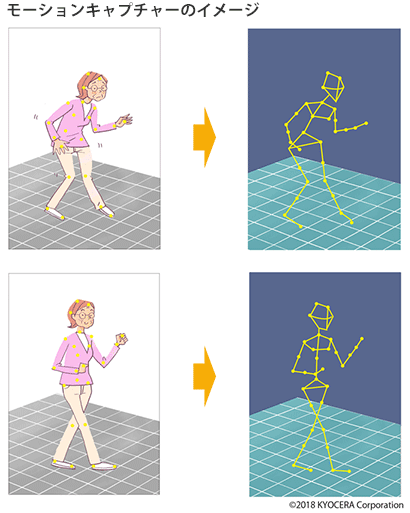
Q. リハビリにも新しい技術はとり入れられていますか?
A. はい。より効果的なリハビリを提案するために、三次元動作解析装置を用いるケースもあります。いわゆるモーションキャプチャー機器で、術前と術後に動作解析をし、患者さんがご自身の歩き方を動画で客観的に確認することができます。膝だけではなく、腰や股関節にも問題を抱えている場合もありますので、それをフィードバックしてリハビリの先生と相談しながら、負担のない歩行のトレーニングなどを進めることができます。
 Q. 今後、こうした技術はどんどん進歩していくのでしょうね。
Q. 今後、こうした技術はどんどん進歩していくのでしょうね。
A. そうです。現段階では、すべての病院でこのような機器がとり入れられているわけではありませんが、簡易的なナビゲーションシステムも普及してきているので、手術の精度も上がり、人工膝関節の耐久年数も上がってきていると思います。アメリカではロボットが手術を支援するケースも出てきており、今後日本にも導入されるといわれています。ますます精度が上がっていくでしょう。
Q. それは患者さんにとって、さらなる安心になりますね。ところで、先生はなぜ整形外科医を目指されたのでしょうか?
A. 学生の頃からサッカーをやっていて、怪我をしたときに整形外科でお世話になったことがありました。そこで、整形外科は全身の骨や筋肉を対象に治療することがわかり、興味を持ちました。患者さんの年齢層が幅広いことにも、魅力を感じました。
Q. 医師として診察や治療において、心がけておられることは何ですか?
A. 大学病院ということもあり、最初から手術を求めて来院される方もいらっしゃいます。人工膝関節をまわりから勧められ、過度な期待を持たれている方には、手術に伴う合併症のリスクもお話ししながら、手術によって何が変わるのかを具体的にお話したり、これまでまったくリハビリをした経験のない方には、手術よりも温存治療をお勧めしたりすることもあります。
患者さんは一人ひとり、毎日の過ごし方も生活環境も違うので、その方に一番合った治療法をご提案するようにしています。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2018.8.23
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
患者さんの年齢や体力、日々の活動レベル、生活環境などを総合的に踏まえたうえで、最適な治療法をご提案しています。また、痛みに対する不安にも寄り添った治療を心がけています。