先生があなたに伝えたいこと
【大森 康司】症状に応じた適切な処置を行えば、運動機能は目に見えて回復します。運動機能専門の外科医として、全力でサポートいたします。
 【股関節の仕組みと疾患】
【股関節の仕組みと疾患】
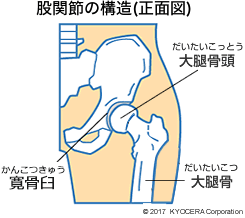
Q. 股関節の構造と仕組みについて教えてください。
A. 股関節は胴体と脚をつなぎ、体重を支える重要な関節で、大腿骨の先端にある球状の大腿骨頭(だいたいこっとう)と、骨盤の中にある大腿骨頭の受け皿となる寛骨臼(かんこつきゅう)の組み合わせで構成されています。他の関節よりも骨対骨の接触面積が大きいことが特徴です。
Q. 股関節の疾患でお悩みの方には、どのような疾患の方が多いのでしょうか?
A. 最も多いのは変形性股関節症(へんけいせいこかんせつしょう)です。骨と骨の接触面積が多い分だけ摩擦も多くなり、膝と並んで変形性関節症が発症しやすい関節です。臀部(でんぶ・お尻の部分)や鼠径部(そけいぶ・脚の付け根部分)などに痛みを感じる方が来院され、調べてみると股関節に異変が起きていることがわかることが多くあります。
Q. どのくらいの年代の方が多いのでしょうか?
A. 60代、70代の方が最も多いですが、若い年齢で発症することもあります。骨粗鬆症(こつそしょうしょう)もあり、男性に比べて骨が脆い女性が圧倒的に多いです。そのほか、寛骨臼形成不全(かんこつきゅうけいせいふぜん)で、長い年月をかけて高齢になって症状があらわれるケースもあります。
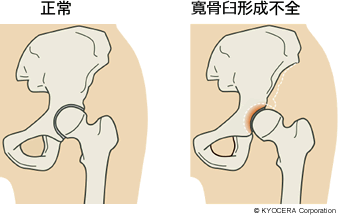
 Q. 臼蓋形成不全とは何ですか?
Q. 臼蓋形成不全とは何ですか?
A. 生まれつき受け皿となる臼蓋のつくり、つまり股関節の窪みが十分な深さで育たないことがあるために、大腿骨頭との接触面積が小さくなり、そこに負荷がかかってしまって体重を支え切れずに、外側の部分が特に変形していきます。
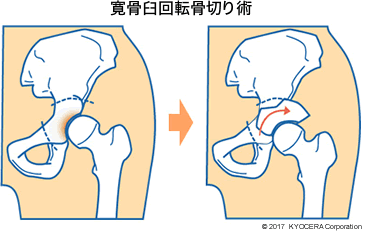
Q. 治療法について教えてください。
A. 初期の場合、体幹筋(たいかんきん)をつくる運動療法で症状を抑えられることがあります。若い方には、自分の骨盤の骨を切って大腿骨頭に被せる寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)を行うこともあります。いずれも年代や症状、関節破壊の程度を診て、最適な処置を行っています。
Q. それでも難しい場合には人工股関節になるのでしょうか?
A. そうです。レントゲン上で変形の度合いを診て判断しますが、重度でも症状が出ていないことがあるので、その場合はぎりぎりまで人工股関節を入れずにもたせる方法も考えます。
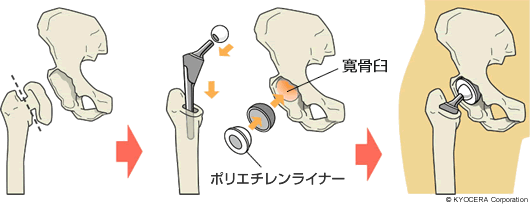
 Q. 最近の人工股関節について教えてください。
Q. 最近の人工股関節について教えてください。
A. 数十年の人工股関節の歴史の中で問題があった材料は淘汰され、強度や精度など、信用性の高いものだけが残っています。人工股関節の大腿骨頭の受け皿となる寛骨臼部分、ライナーはポリエチレン製で、これまでは動作による摩耗が懸念されていましたが、「Aquala」(アクアラ)と呼ばれる技術が開発され、ポリエチレンの骨頭ボールが接触する摺動面(しゅうどうめん)に水の膜のようなものを作ることで、摩耗を低減することができるようになりました。それ以外にも様々な工夫がなされています。
Q. 耐用年数は延びていますか?
A. 摩耗しにくくなった分、以前に比べて延びていると思います。耐用年数が不安視されていた頃には、人工股関節の適用は65歳以上とされていましたが、いまではそうした制限もありません。
Q. 手技、システムでの進化はありますか?
A. デジタル・テンプレーティングによって、事前にコンピューターの画面上で使用する人工股関節の最適なサイズ、位置を設計して、より確実な手術を行えるようになりました。
Q. 合併症はありますか?
A. 動かない時間が長くなると、下肢の静脈の血流が低下して血栓ができる、深部静脈血栓症(しんぶじょうみゃくけっせんしょう)が起こる恐れがあります。エコノミークラス症候群とも呼ばれ、条件が揃えばどんな年齢層の患者さんでも起こりえます。感染と脱臼も心配です。
Q. そのためにどんな対策をとっていますか?
A. 手術前に血栓が起きやすい箇所を超音波で広範囲にチェックし、手術後も経過を観察します。また、手術はバイオクリーンルーム内で行い、執刀直前に患部をアルコール消毒するなど常在菌の除去にも努めています。
 【肩関節の仕組みと疾患】
【肩関節の仕組みと疾患】
Q. 肩関節の仕組みについて教えてください。
A. 肩関節は胴体と上肢をつなぐ重要な関節で、股関節と異なり、骨と骨の接触が少ない関節の一つです。そのぶん靱帯や腱、筋肉といった軟部組織の支持で固定されているのが特徴です。
Q. 肩関節の疾患でお悩みの方には、どのような疾患が多いのでしょうか?
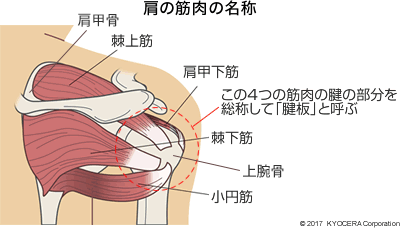
A. 上腕骨頭と肩甲骨(けんこうこつ)の間に痛みが起こり、腕が上がらない、いわゆる四十肩、五十肩と呼ばれる肩関節周囲炎が圧倒的に多く、ほかには腱板断裂(けんばんだんれつ)などがあります。
Q. 四十肩、五十肩はなぜ起こるのでしょうか?
A. 肩の周辺の軟部組織に炎症が起き、治癒する過程で組織が硬くなってしまうことが原因です。
使い過ぎや加齢もありますが、特に原因がなくて突然発症することもあります。当院に来られる患者さんは男女問わず50代以降の方が多いです。
Q. 治療方法について教えてください。
A. まずは内服や湿布、次に患部へのブロック注射や運動療法を行います。運動療法には、理学療法士や作業療法士が肩周辺の筋肉を動かし、周囲の緊張した筋肉をほぐす他動可動域訓練(たどうかどういきくんれん)があります。あまりに痛みが強い場合には痛み止めを打って安静にし、痛みがおさまってからリハビリを行います。
ひどい肩関節の拘縮(こうしゅく)に対しては徒手授動術(としゅじゅどうじゅつ)や鏡視下授動術で、硬くなった関節を包む組織・関節包(かんせつほう)を剥がす処置を取ります。
場合によっては入院する必要があり、リハビリに長期間かかることがあります。
Q. 腱板断裂についても教えてください。
A. 肩関節を安定させる腱板(けんばん)が加齢によって古くなり、日常の生活に耐えきれずに切れてしまうことを変性断裂(へんせいだんれつ)といい、スポーツや交通事故など、衝撃が原因で起こるものを外傷性腱板断裂と呼んでいます。 変性断裂は夜、寝ているときに痛みを感じるのが特徴です。
Q. どういった治療法がありますか?
A. 切れた腱板を縫い合わせる腱板修復術(けんばんしゅうふくじゅつ)を行います。腱板が縫い合わせられない場合には、大腿部から腱(腿の筋肉)を取ってきて欠損部分を塞ぐ筋膜移植(きんまくいしょく)という方法もあります。ただし、これは塞ぐだけで強度を回復させるものではありません。
【腱板修復術の例】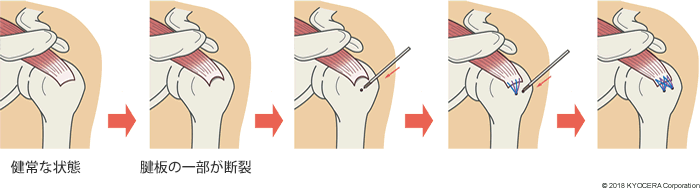
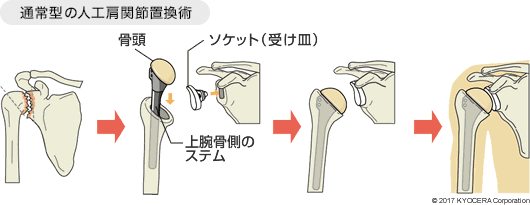
 Q. それでも難しい場合には人工肩関節になるのでしょうか?
Q. それでも難しい場合には人工肩関節になるのでしょうか?
A. そうです。これまで腱を大きく断裂し、腕を上げられなかった方にはなす術がなかったのですが、2014年に反転型人工肩関節置換術(はんてんがたじんこうかたかんせつちかんじゅつ)という治療法が日本で認可され、これまで諦められていたケースにも人工肩関節の適用が可能になりました。
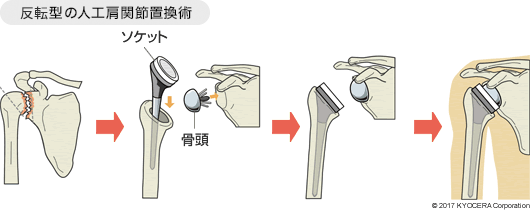
Q. 反転型とはどういうことですか?
A. 解剖学的に元に戻す従来の発想とは逆の発想で、肩関節の頭と受け皿の構造を逆にしたもので、この構造ですと、腱板の力がなくても三角筋の力を利用して肩関節の安定化が期待できます。
Q. 先生が治療で心がけていらっしゃることはありますか?
A. 初期段階や、まだ手術すべきでない方には様子を見て、症状がひどい場合には早めに処置を行うことを心がけています。症状に応じた適切な処置を行えば、目に見えて運動機能は回復します。運動機能専門の外科医として、そのサポートを全力で行っていきたいと思います。
*「Aquala」は、京セラメディカル株式会社の登録商標です。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2018.6.28
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
症状に応じた適切な処置を行えば、運動機能は目に見えて回復します。運動機能専門の外科医として、全力でサポートいたします。