先生があなたに伝えたいこと
【中村 正樹】人工股関節置換術は筋肉を温存できる手技が普及し、術後の回復も早くなっています。
このインタビュー記事は、リモート取材で編集しています。
股関節の仕組みと疾患
Q. まず始めに、股関節の特徴について教えてください。
A. 股関節は背骨と下肢をつなぐ重要な関節で、骨盤側にあるお椀状にくぼんだ寛骨臼(かんこつきゅう)という骨に大腿骨の先端にある球状の大腿骨頭(だいたいこっとう)がはまり込む構造になっています。
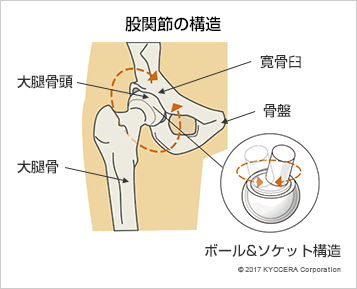
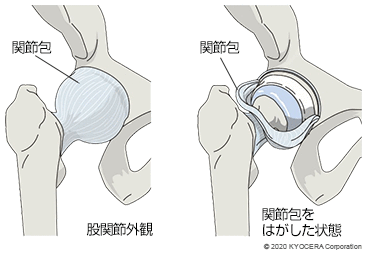
関節の表面は軟骨という組織で覆われ、体重がかかるときに衝撃を吸収して摩擦が少なく動かせるようになっていて、その周りを繊維状の関節包(かんせつほう)という組織が覆い、周囲の筋肉や靭帯が動きを安定させています。曲げ伸ばしだけでなく、脚を開閉したり、ひねったりして色々な方向に動かせるのが特徴です。
Q. 股関節の疾患について教えてください。
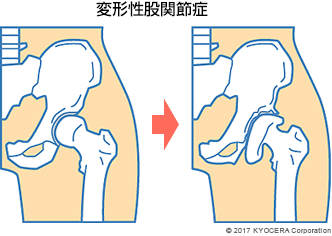
A. 患者さんで最も多いのは、加齢などで軟骨が変性したり、すり減ったりして痛みが起こるようになる変形性股関節症(へんけいせいこかんせつしょう)です。
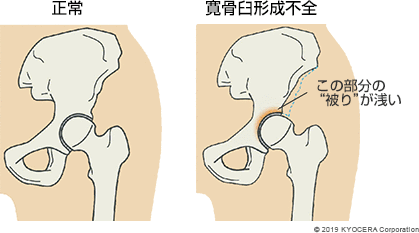
日本人には、寛骨臼形成不全(かんこつきゅうけいせいふぜん)といって、寛骨臼の被りが生まれつき浅く、大腿骨頭を受け止めきれずに軟骨が早くすり減ってしまう方が一定数います。
 Q. 変形性股関節症というと、やはり股関節の辺りが痛むことが多いのでしょうか?
Q. 変形性股関節症というと、やはり股関節の辺りが痛むことが多いのでしょうか?
A. はい。股関節周辺に痛みを感じることが多いですが、お尻や太腿、膝の辺りが痛む方もいます。痛みを避けようと股関節を動かさずに歩くことで、周辺の筋肉や関節に負担がかかることもあります。変形性股関節症は腰から来る神経痛と間違われることもあるので、慎重に見極める必要があります。
Q. 変形性股関節症になる患者さんの傾向はありますか?
A. 寛骨臼形成不全は女性に多く、その場合、早ければ10代後半から軟骨が変性して30~40代で変形性股関節症の症状があらわれます。加齢に伴う軟骨の変性で変形性股関節症になるのは60代以降の女性に多いです。
Q. その治療法について教えてください。
A. 画像所見だけでなく、歩行状態や筋力、関節の可動域、症状の強さや年齢、ライフスタイルも考慮して、患者さんと相談しながら最適な治療を考えます。
手術をしない場合は、必要性に応じて消炎鎮痛剤を使いながら股関節周辺の筋力トレーニングやストレッチなどの保存療法になります。
Q. 保存療法で症状が治まることもありますか?
A. 股関節の動きを安定させるには周辺の筋肉や靭帯のバランスが重要ですので、筋力トレーニングやストレッチで症状が治まったり、改善されたりすることはあります。肥満気味の方は減量していただき、炎症を抑えるために関節内に注射をしたり、杖を使ったりすることで症状が改善されることも多いです。
たとえば仕事や子育てなどで忙しくて手術に踏み切れない場合には、保存療法で様子を見ることになります。
Q. 手術が必要になる目安はあるのでしょうか?
A. 安静にしていても痛むなど、日常生活に支障が出るようであれば、傷んだ箇所を人工物に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)も治療の選択肢になります。股関節の動きが悪くなると靴下を履く、足の爪を切る、椅子から立ち上がるといった動作が難しくなります。高齢で歩けなくなると介護が必要になる恐れもありますので、そうなる前に手術で痛みを抑えて歩けるようにした方が良いでしょう。
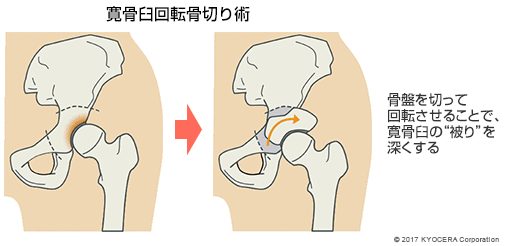
若くて活動量が多く関節症があまり進行していない方の場合には、股関節の骨を切って寛骨臼の受け皿を広げて荷重を分散させる寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)という自分の関節を残せる治療法もあります。
 Q. 人工股関節にするメリットは何でしょうか?
Q. 人工股関節にするメリットは何でしょうか?
A. 傷んでいる軟骨を削って神経の通っていない人工物を入れることで股関節の動きが良くなり、痛みが治まることです。手術後は一時的に傷の痛みとリハビリの筋肉痛をおぼえることもありますが、曲げたりひねったりするときや体重がかかるときの痛みはほとんど起こらなくなります。
人工股関節置換術は1960年代から行われている治療法で、股関節が本来在るべき正常な位置に安定した状態で収まるので、良好な長期成績が期待できます。
Q. 人工股関節にも種類があるのでしょうか?
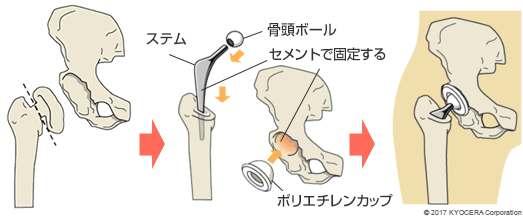
A. 人工股関節の素材や形状はさまざまで、骨セメントを使って骨に固定するセメントタイプと、インプラントの表面に特殊な加工がしてあり、直接骨に固着させるセメントレスタイプの二種類があります。
当院では主にセメントレスタイプを使っていますが、骨が丈夫ではない患者さんの場合、術中、術後の骨折を防ぐ目的でセメントタイプを使うこともあります。
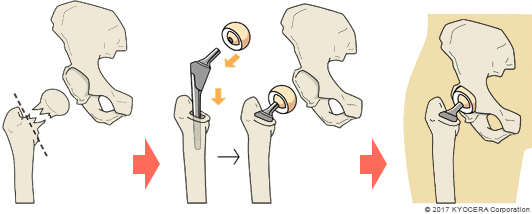
また、術式には、すべて人工物に置き換える人工股関節全置換術(じんこうこかんせつぜんちかんじゅつ:THA)と、大腿骨側だけを取り替える人工骨頭置換術(じんこうこっとうちかんじゅつ:BHA)とがあります。大腿骨側だけに問題が生じている大腿骨頭壊死(だいたいこっとうえし)や、高齢者に多い大腿骨頸部骨折(だいたいこつけいぶこっせつ)の場合、BHAで患者さんへの負担を減らし、術後の脱臼リスクを抑えることが期待できます。
![]()
![]()
Q. 人工股関節で以前に比べて進歩している点はありますか?
A. 人工股関節で軟骨の役目を果たす部分に使用されるポリエチレン素材の進歩が目覚ましいです。かつてはポリエチレン素材がすり減ることで、人工股関節のゆるみが生じて再置換手術をすることもありましたが、近年ではそういったゆるみが原因の再置換手術の件数は少なくなりました。
Q. 手術の手技も進歩していますか?
A. 身体への負担を少なくする低侵襲(ていしんしゅう)手術が広く普及しています。以前は後方からのアプローチで骨の周りにある筋肉の一部を切って手術を行っていましたが、近年は傷口を小さくするだけでなく、筋肉の間から侵入する前方、前側方からのアプローチが増えています。筋肉を切らずに温存できるようになったことで術後の痛みや脱臼が減り、回復も早くなりました。
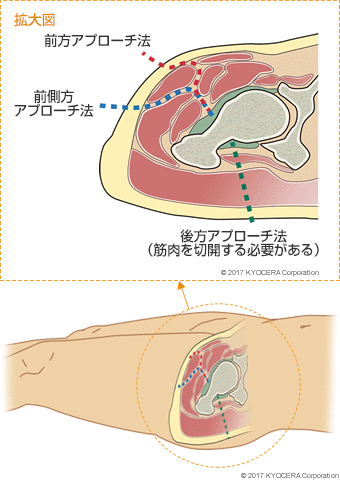
また、術前にCTのデータで立体的に個々の患者さんの関節の構造を把握し、人工股関節をどの位置に入れたらより安定して動かせるかシミュレーションが可能になり、より確実に手術が行えるようになっています。
合併症についてなど
Q. 手術で起こりうる合併症についても教えてください。
A. 手術自体が出血を含め全身への影響があるため、事前に全身的な検査を行い、安全に手術を受けられるよう対応します。その他の合併症としては感染、脱臼、血栓が通常よりできやすくなることなどが考えられます。綿密に術前計画を立て、術後は早めにリハビリを開始することで合併症の予防と早期回復に努めています。退院後は1ヵ月、3ヵ月、半年後といった節目に人工股関節の状態を定期的にチェックします。
 Q. 治療にあたって先生が心がけられていることはありますか?
Q. 治療にあたって先生が心がけられていることはありますか?
A. 患者さんによって症状や生活で大事にしておられることはさまざまです。患者さんが何に困っているかをまずお聞きし、自分の家族だったらどういう治療を受けてほしいかを考えて治療にあたっています。
Q. 手術を受けた患者さんからはどのような声が届いていますか?
A. 立ったり、座ったりするのに非常に苦労されていた方から、「手すりなしで楽に立ち上がれるようになった」「痛みが治まった」という声を聞くことが多く、患者さんが喜ばれると私も嬉しく思います。
Q. 最後に患者様へのメッセージをお願いいたします。
リモート取材日:2022.6.1
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
人工股関節置換術は筋肉を温存できる手技が普及し、術後の回復も早くなっています。