先生があなたに伝えたいこと
【櫻井 達郎】人工股関節で軟骨の代わりとなるポリエチレンライナーの素材が進化して耐用年数が向上しています。患者さんがいくつになっても痛みなく生活を楽しめるようにサポートしていきたいと思います。

医療法人社団曙会 流山中央病院
さくらい たつろう
櫻井 達郎 先生
専門:股関節
櫻井先生の一面
1.最近気になることは何ですか?
コロナ禍が収束し、世の中が早く落ち着いて元のように気兼ねなく外出できるようになってほしいと思います。
2.休日には何をして過ごしますか?
子供達と公園で遊んだり、一緒に料理をしたり、できるだけ家族と過ごす時間を大切にしています。
このインタビュー記事は、リモート取材で編集しています。
股関節の仕組みと疾患
Q. まず始めに、股関節はどんな構造になっているのでしょうか? それぞれの部位や働きを簡単に教えてください。
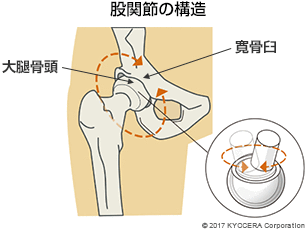
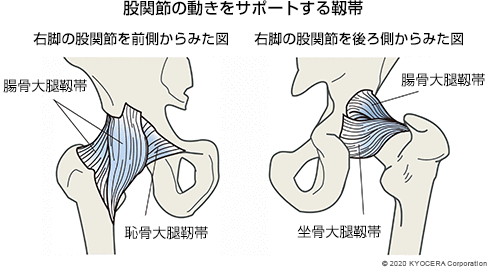
A. 股関節は、骨盤と大腿骨をつなぐ関節で、骨盤側のお椀状の受け皿(寛骨臼)に、大腿骨の先端にある大腿骨頭(だいたいこっとう)がはまり込む球関節の構造をしています。股関節周りの靭帯は非常に強固で、周囲の筋肉とともに脚の屈伸や開閉といった複雑な動きをサポートしています。
 Q. 股関節の代表的な疾患について教えてください。
Q. 股関節の代表的な疾患について教えてください。
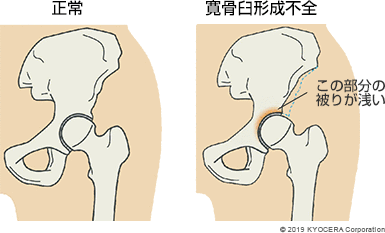
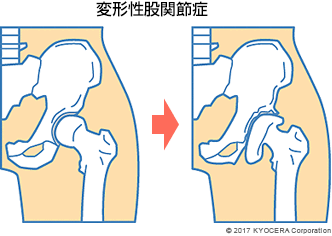
A. 最も多いのは、変形性股関節症(へんけいせいこかんせつしょう)です。変形性股関節症になる方は、元々骨盤の受け皿となる寛骨臼(かんこつきゅう)のつくりが浅い寛骨臼形成不全(かんこつきゅうけいせいふぜん)であることが多く、寛骨臼のつくりが浅いと骨盤に負荷がかかって股関節を守っている関節唇(かんせつしん)が痛み、次第に骨盤側の軟骨もすり減って痛みを感じるようになります。60歳前後の女性の患者さんが多いですが、40~90代まで幅広い年代の方が来院されます。患者さんに女性が多いのは、もともと寛骨臼形成不全が女性に多いことが関係しています。
 Q. 変形性股関節症になると、具体的にどの辺りが痛むようになるのでしょうか?
Q. 変形性股関節症になると、具体的にどの辺りが痛むようになるのでしょうか?
A. 実は、股関節の疾患から来る痛みは広範囲に及ぶので、原因が股関節にあることがわかりにくいことが多いのです。脚の付け根が痛むのであれば原因は股関節にあることは明らかですが、お尻や膝の周りが痛む患者さんもいらっしゃいます。お尻周辺の痛みは坐骨神経痛と間違えられがちですし、膝が痛む方のなかには、他の病院で何年も膝の治療をして注射を打ってきた方もいて、後になって原因が股関節にあったとわかることがあります。
Q. どうやって診断するのですか?
A. 患者さんがどのような痛みに困っているかということをお聞きし、股関節周囲の簡単な診察を行います。その後、必要があればCTやMRIの撮影を行います。
Q. その治療法について教えてください。
A. まずは、保存治療といって、痛み止めなどの薬物療法を併用しながら運動療法を中心とした治療を行います。
Q. 運動療法の内容はどのようなものになりますか?
A. 寛骨臼形成不全がベースにある場合、脚を広げる機能を担う中殿筋(ちゅうでんきん)が弱くなっているので、中殿筋と大腿四頭筋の筋力強化を行います。横向けになって脚を上げ下げしたり、脚を開いたり閉じたりすることで鍛えられます。変形が進んでいる場合には、スクワットのようなきつい運動は逆効果で、椅子に座って体重をかけない状態で小刻みに動かすジグリング、いわゆる貧乏ゆすりをお勧めしています。最近では"健康ゆすり"と呼ぶようになっていますが(笑)。
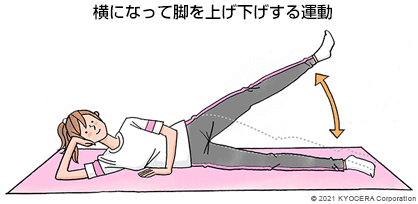
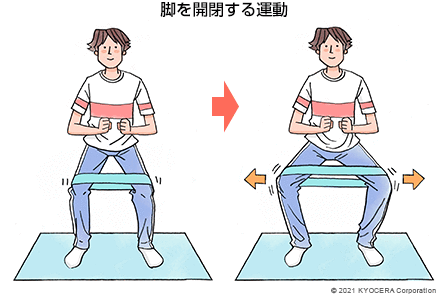
 Q. ジグリングで股関節の痛みを抑えることができるのは、どういうメカニズムなのでしょうか?
Q. ジグリングで股関節の痛みを抑えることができるのは、どういうメカニズムなのでしょうか?
A. 患者さんには「毛羽立った古タイヤの表面を乾いた布でこするとつるつるになるイメージ」とお伝えしているのですが、軟骨がすり減って股関節が痛むようになると、関節の表面が毛羽立つようになります。ジグリングで小刻みに関節に刺激を与えることで、軟骨に栄養を供給するための関節液の循環が良くなるからではないか、と考えられています。こうした保存療法で症状が改善される方も多いです。
Q. 保存療法でも症状が改善しない場合には、どういった治療法が考えられますか?
A. 30~40代の患者さんで変形が軽度であれば、人工股関節にする前に、自身の骨を切って形を整えて固定する寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)という治療法があります。
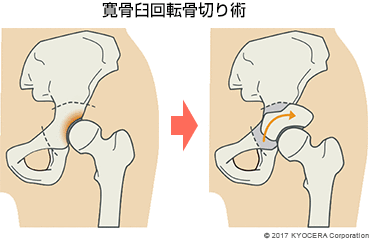
Q. 寛骨臼回転骨切り術の適用にもならない場合には、人工股関節になるのでしょうか? 人工股関節にする場合、決断に至るプロセスはどのようなものになるのでしょうか?
A. 患者さんがどれだけ日常生活に困っているかによりますが、安静時にも痛みが続くようであれば、傷んだ箇所を人工股関節に置き換える人工股関節置換術(じんこうこかんせつちかんじゅつ)も検討すべきでしょう。杖を使わないと歩けない、片足立ちが難しくなってきたということが目安になります。人工股関節にするのが怖いと思っている方もいらっしゃるので、無理に手術を勧めることはありません。「今ある痛みや生活でお困りのことが、かなり楽になる」とお伝えしています。実際に手術を受けられた方から、「スーパーまで歩いて行けるようになった」、「旅行に行けるようになった」、「傾斜地の温泉に行けるようになった」など、手術前にはできなかったことができるようになったと、多くの肯定的なご意見をいただいています。
![]()
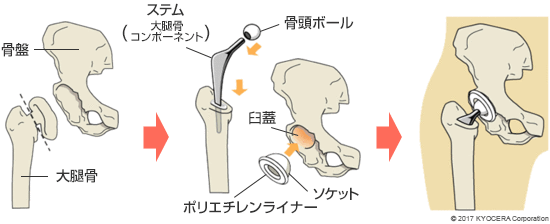
Q. それだけ人工股関節の手術は満足度が高いのですね? ちなみに、人工股関節そのものは以前に比べて進歩しているのですか?
A. 人工股関節には、骨セメントを使って骨に固定するセメントタイプと、インプラント表面が、骨セメントを用いなくても骨としっかりくっつくように処理されたセメントレスタイプがあり、いまでは様々な形状や材質のものが開発されています。
日本で人工股関節が使われるようになって40年程経ちますが、この間に人工股関節で軟骨の役割を果たすポリエチレンライナーの素材が進化したことで骨との親和性が良くなり、ライナーの摩耗が抑えられ、その結果、人工股関節の耐用年数が向上しています。
Q. こちらの病院では、どちらのタイプの人工股関節を使っているのですか?
A. セメントタイプを使っています。セメントタイプの人工股関節が長期耐久性に優れていると考えているからです。
Q. 人工股関節の問題点や、手術後に注意すべきことがあれば教えてください。
A. 人工股関節の一番の問題点は、中に入れたインプラントにゆるみが生じて耐久性を損ねることです。
骨セメントを使った人工股関節は長期的にゆるみが少ないことがわかっていますが、退院後も定期的にゆるみが起きていないか、チェックしています。術後何年経っても2~3年に一度は受診していただきたいと思います。
Q. 人工股関節置換術後のリハビリは、具体的にはどのようなことをするのでしょうか?
A. 元々可動域が狭かった方には可動域訓練を、変形が強かった方には筋力低下が懸念されますので、筋力トレーニングを指導しています。ただ、術後の疼痛が取れれば、ほとんどの患者さんは問題なく歩けるようになりますので、リハビリについてそれほど意識する必要はありません。
 Q. 先生は日々どのような想いで診療にあたっておられるのでしょうか?
Q. 先生は日々どのような想いで診療にあたっておられるのでしょうか?
A. 最近は、高齢の方も健康寿命をできる限り延ばしたいと考えるようになっています。私も、患者さんがいくつになっても痛みなく生活を楽しめるようにサポートしていきたいと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
リモート取材日:2021.6.8
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
人工股関節で軟骨の代わりとなるポリエチレンライナーの素材が進化して耐用年数が向上しています。患者さんがいくつになっても痛みなく生活を楽しめるようにサポートしていきたいと思います。