先生があなたに伝えたいこと
【芝 昌彦】股関節、膝関節ともに、人工関節の手術がより安全かつ正確にできるようになり、耐用年数も大きく延びています。
このインタビュー記事は、リモート取材で編集しています。
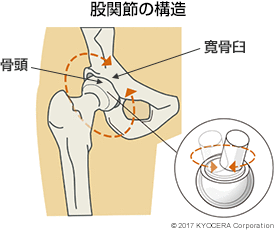
Q. 股関節はどのような構造になっていますか?
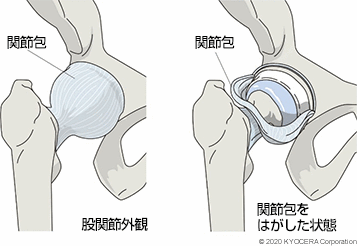
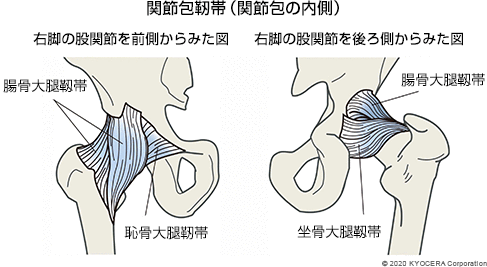
A. 骨盤と大腿骨(だいたいこつ)をつなぐ股関節は、ボール&ソケットの構造になっています。ボールにあたる大腿骨側の骨頭(こっとう)が、ソケットにあたる骨盤側の寛骨臼(かんこつきゅう)にはまり込む形になっています。周囲は関節包(かんせつほう)という袋状の組織で包まれていて、腸骨大腿靱帯(ちょうこつだいたいじんたい)、恥骨大腿靱帯(ちこつだいたいじんたい)、および坐骨大腿靱帯(ざこつだいたいじんたい)からなる関節包靭帯(かんせつほうじんたい)によって補強されています。
Q. 股関節の代表的な疾患を教えてください。
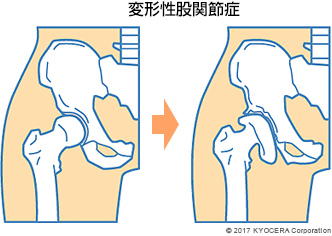
A. 特に多く見られるのは、変形性股関節症(へんけいせいこかんせつしょう)です。生まれつき、または成長の過程で生じる発育性股関節形成不全(はついくせいこかんせつけいせいふぜん)が原因となる二次性の変形性股関節症が多い中、そうした誘因のない一次性の股関節症も最近は増えてきています。
ほかには、ステロイドの使用やアルコールの過剰摂取が誘因となる特発性の大腿骨頭壊死症(だいたいこっとうえししょう)や、女性に多い免疫性疾患である関節リウマチがあります。関節リウマチは近年、効果の高い生物学的製剤が開発されたことで、手術に至る症例が減少しています。
Q. どのような治療になりますか?
 A. まずは保存治療として、鎮痛薬を使った除痛を行います。さらに、大殿筋(だいでんきん)や中殿筋(ちゅうでんきん)と呼ばれるお尻の筋肉や、大腿四頭筋(だいたいしとうきん)といわれる太ももの筋肉など、股関節の周囲の筋肉を鍛えて支えを強化することで、病状の進行を遅らせ、手術を回避することを目指します。また、肥満だと股関節に荷重がかかって進行が早まるため、減量することも重要です。
A. まずは保存治療として、鎮痛薬を使った除痛を行います。さらに、大殿筋(だいでんきん)や中殿筋(ちゅうでんきん)と呼ばれるお尻の筋肉や、大腿四頭筋(だいたいしとうきん)といわれる太ももの筋肉など、股関節の周囲の筋肉を鍛えて支えを強化することで、病状の進行を遅らせ、手術を回避することを目指します。また、肥満だと股関節に荷重がかかって進行が早まるため、減量することも重要です。
こうした保存治療を長く続けるケースもあれば、痛みがひどくて日常生活に支障が出る場合は、手術をご提案することもあります。患者さんの痛みの程度や生活の不自由度によって、治療法を検討していきます。
Q. 手術になる場合、どのような手術なのですか?
A. 股関節を温存する骨切り術(こつきりじゅつ)か、股関節をインプラントに取り換える人工股関節置換術(じんこうこかんせつちかんじゅつ)の2つが代表的なものになります。骨切り術は、軟骨がある程度残っている初期の変形性股関節症に適応となり、若い人が対象になります。すでに軟骨がすり減ってなくなってしまっている場合や寛骨臼や骨頭の変形が進行している場合は、人工股関節置換術になります。骨の変形の程度と年齢に合わせて選択しますが、最近は人工股関節自体が進歩し、すぐに痛みが取れてスムーズに動かせるため、若い人でも人工股関節置換術を選ぶケースが増えてきています。
![]()
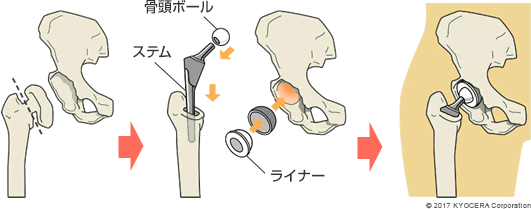
Q. 人工股関節置換術は、どのように行われるのですか?
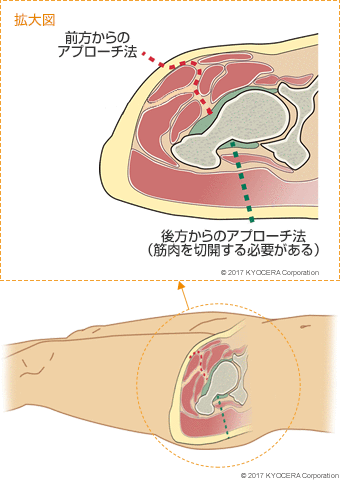
A. 股関節にアプローチするための進入法が、大きく分けて4通りあります。日本では後方から進入するやり方が多い中、当院では前方から約8cm切開し、筋肉と筋肉の間を分け入ってアプローチする方法を取り入れています。この手技のメリットは、創(きず)が小さく、筋肉をまったく切らないため、患者さんにとって侵襲(しんしゅう:身体へのダメージ)が少ないことです。筋力低下を防ぎ、スムーズにリハビリが進められるので、早期に歩行できる特長があります。
人工股関節置換術の手術手技は、今やどの進入法においても大きく進歩しています。創の大きさや筋肉を剥がす量が縮小され、より身体に優しい手術になっています。
 Q. 手技だけでなく、人工股関節自体も変わってきていますか?
Q. 手技だけでなく、人工股関節自体も変わってきていますか?
A. 製品の質が大きく向上しています。昔は10年ぐらいでゆるみが生じていたのですが、今は軟骨の代わりとなるポリエチレン材や、セラミック材が摩耗しにくくなり、30年程度はゆるまないようになりました。脱臼しにくく長持ちするので、高齢の患者さんには再置換術(さいちかんじゅつ:人工関節を入れ換える手術)は基本的に不要だとお伝えしています。
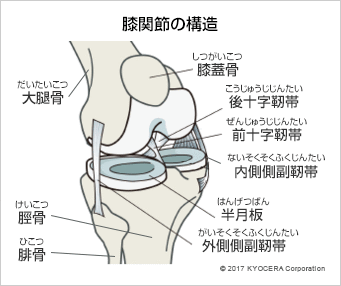 Q. 続いて、膝関節についても構造から教えてください。
Q. 続いて、膝関節についても構造から教えてください。
A. 膝関節は、股関節に比べると非常に複雑な造りになっています。大腿骨(だいたいこつ)と脛骨(けいこつ)、膝蓋骨(しつがいこつ)が組み合わさり、その間にはクッションの働きをする半月板が内側と外側それぞれにあります。さらに、大腿骨側と脛骨側の中央には前後に十字靭帯(じゅうじじんたい)、内側と外側にはそれぞれ側副靭帯(そくふくじんたい)があり、関節包や膝蓋支帯といった組織が膝関節の周りを包んでいます。
Q. 膝関節の疾患にはどのようなものがありますか?
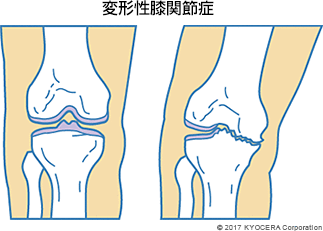
A. 最も多いのは、一次性の変形性膝関節症(へんけいせいひざかんせつしょう)です。特に肥満の方は、膝に荷重がかかることで半月板がすり切れて軟骨がすり減り、変形が進んでいきます。それにより痛みが出たり、関節周囲に水が溜まって腫れる関節水腫(かんせつすいしゅ)が見られたり、変形が進むにつれてO 脚が進行したりします。
このほかには、大腿骨内側の顆部(かぶ)という箇所に骨壊死(こつえし)が生じる大腿骨内顆骨壊死(だいたいこつないかこつえし)や、炎症を引き起こす関節リウマチなどの疾患があります。
Q. 膝関節も、まずは保存治療でしょうか?
 A. はい。まずは鎮痛薬で痛みを抑え、さらに膝関節内へのヒアルロン酸注射や、大腿四頭筋(だいたいしとうきん)の筋力強化などの保存治療を行います。それでも痛みが続く場合は、手術を勧めています。膝関節においても、骨切り術(こつきりじゅつ)か、人工膝関節置換術(じんこうひざかんせつちかんじゅつ)の2種類の手術があります。
A. はい。まずは鎮痛薬で痛みを抑え、さらに膝関節内へのヒアルロン酸注射や、大腿四頭筋(だいたいしとうきん)の筋力強化などの保存治療を行います。それでも痛みが続く場合は、手術を勧めています。膝関節においても、骨切り術(こつきりじゅつ)か、人工膝関節置換術(じんこうひざかんせつちかんじゅつ)の2種類の手術があります。
膝の骨切り術は、骨を切って角度を変える高位脛骨骨切り術(こういけいこつこつきりじゅつ)が代表的ですが、最近は骨切り術も進歩して多様になり、選択肢が増えています。変形の程度にもよりますが、比較的若くてスポーツを積極的にされる方には、ご自身の骨を温存できる骨切り術を提案しています。
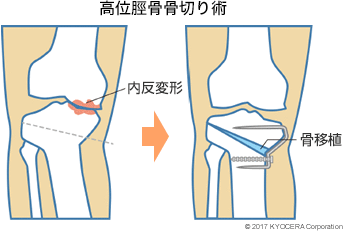
Q. 人工膝関節置換術は、どのような手術ですか?
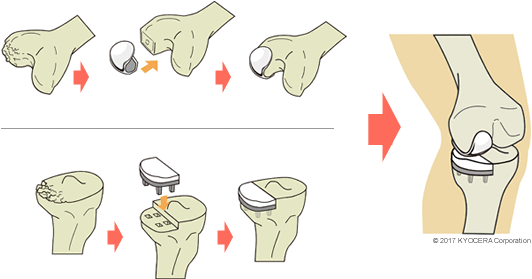
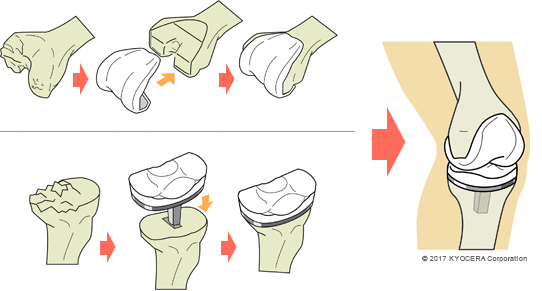
A. 部分的にインプラントに置き換える人工膝単顆置換術(じんこうひざたんかちかんじゅつ)と、膝関節を丸ごと置き換える人工膝関節全置換術(じんこうひざかんせつぜんちかんじゅつ)があります。膝関節の内側だけが損傷するケースも多く、その際は人工膝単顆置換術を選択します。当院では、かなり変形が進んでいる高齢の患者さんが多いため、人工膝関節全置換術を行うことが多いです。
![]()
![]()
 Q. こちらも手技は進歩してきていますか?
Q. こちらも手技は進歩してきていますか?
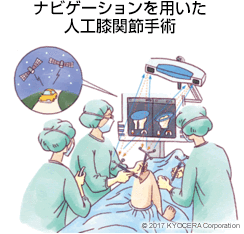
A. 昔は膝の前方に大きくメスを入れ、大腿四頭筋を切って手術をするのが一般的でした。しかし最近では、股関節ほどアプローチの種類はありませんが、できるだけ小さく切開して進入し、筋肉をまったく切らない手技も行われています。当院では、膝関節に関してはナビゲーションシステムを導入し、より小さな創で骨を正確に切る手術を行っています。
Q. 手術には合併症の不安もありますよね?
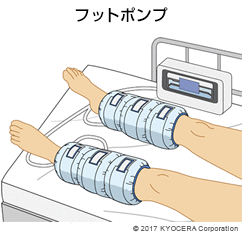
A. 一番注意が必要なのが、細菌が繁殖する感染症です。予防のために抗生物質を点滴するほか、徹底した消毒や滅菌を行い、医師も宇宙服のような特殊な手術着を着て万全に備えています。また、ふくらはぎの血管に血栓という血の塊ができる、いわゆるエコノミー症候群といわれる深部静脈血栓症(しんぶじょうみゃくけっせんしょう)も代表的な合併症です。こちらも投薬や、脚を圧迫して血栓を作りにくくするフットポンプで予防処置を行っています。細かい合併症はほかにもいろいろありますが、最近は予防策も確立されて合併症のリスクは減っているので、安心して手術を受けていただけます。
 Q. 術後のリハビリはどのように進められますか?
Q. 術後のリハビリはどのように進められますか?
A. 股関節も膝関節も、リハビリの流れは同様です。手術前の筋力によって個人差がありますが、手術翌日から車椅子に乗り、可能であれば立ったり歩いたりする練習を開始します。1週間前後で本格的な歩行練習に進み、もともと筋力のある方だと1〜2週間でしっかり歩けるようになります。当院は、交通の便からリハビリ通院がしにくいこともあり、1カ月ほど入院して十分にリハビリを行ってから退院されるケースが大半です。退院後は積極的に歩き、生活を楽しんでいただくよう、患者さんにお伝えしています。ただし、転ぶと人工関節の周囲で骨折する可能性があるので、転倒だけは注意が必要です。
Q. ありがとうございました。では最後に、先生が医師を志された理由をお聞かせください。
A. 漫画家の手塚治虫先生の「ブラックジャック」を読んだことが、きっかけの一つです。整形外科を選んだのは、手先を動かす作業が得意だったので、手術に活かせると考えました。患者さんが治療に満足され、笑顔で退院されることにやりがいを感じています。
Q. 最後に患者さんへのメッセージをお願いいたします。
リモート取材日:2020.7.21
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
股関節、膝関節ともに、人工関節の手術がより安全かつ正確にできるようになり、耐用年数も大きく延びています。