先生があなたに伝えたいこと
【加藤 慎一】患者さんには、「何が一番困っていますか?」というような聞き方をしています。そうするほうが、患者さんも先入観なく率直に自分の状態を話してくださると思うからです。

藤田医科大学ばんたね病院
かとう しんいち
加藤 慎一 先生
専門:脊椎疾患
加藤先生の一面
1.最近気になることは何ですか?
心身のアンチエイジングです(笑)。
2.休日には何をして過ごしますか?
家族と一緒に自然に触れ合うことを目的に郊外でキャンプをしています。
 Q. 腰椎の疾患で代表的なものは何でしょうか?
Q. 腰椎の疾患で代表的なものは何でしょうか?
A. 若い方なら「椎間板ヘルニア」、高齢の方では骨粗鬆症(こつそしょうしょう)を起因とし脊椎が圧潰する「脊椎椎体骨折(せきついついたいこっせつ)」、神経の通り道である脊柱管が狭くなる「腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)」や「成人脊柱変形」などがあげられます。
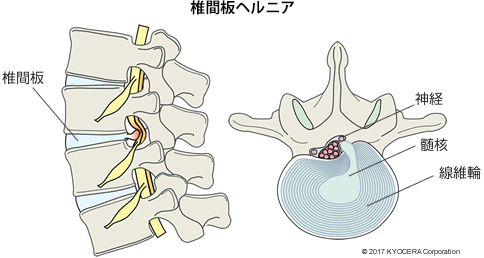
Q. それぞれの患者さんに年齢や性別の傾向はあるのでしょうか?
A. 椎間板ヘルニアは20代から40代の男性に多く、有病率が全人口の1%ほどといわれています。腰部脊柱管狭窄症は70代で10%以上に認められ、発症年齢は幅広く50代までなら男性が多く、60代以上だと女性が多くなります。骨粗鬆症性の椎体骨折は高齢の女性に多い傾向です。
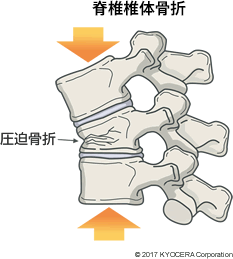 Q. それでは高齢者に多いという脊椎椎体骨折と腰部脊柱管狭窄症についてお伺いしたいと思います。まず「脊椎椎体骨折」ですが、予防することは可能なのでしょうか?
Q. それでは高齢者に多いという脊椎椎体骨折と腰部脊柱管狭窄症についてお伺いしたいと思います。まず「脊椎椎体骨折」ですが、予防することは可能なのでしょうか?
A. 骨粗鬆症の予防と治療が、脊椎椎体骨折のリスクを下げるために必要不可欠です。予防として大事なのは、食事でカルシウムやビタミンDを摂取することです。また、日光浴は、体内でのビタミンDの生成を促すために良いとされますが、喫煙は骨密度を低下させるために控えるべきです。治療の一環として、予防にもつながりますが、ウォーキングやストレッチなどの運動療法をお勧めしています。薬物治療は、現在では選択できる薬剤が多くありますので、ご自身に合ったものを医療機関で相談するとよいと思います。大切なことは、続発性骨折を防ぐことです。脊椎椎体骨折が3ヵ所以上になると、10年生存率が半減するという研究も発表されています。
Q. 脊椎椎体骨折の原因は転倒などが多いのでしょうか?
A. 骨折というと外傷をきっかけにするイメージをお持ちだと思いますが、脊椎椎体骨折はそうではなく、たとえば座ったり、ちょっと物を持ったりするなどの何でもないことで、知らない間に起こったりします。そのため、「いつの間にか骨折」と呼ばれています。脊椎椎体骨折は、多くは保存療法で軽快しますが、2割程度の方が難治性で、一部の方は手術が必要になります。
 Q. 難治性とはどういうことなのでしょうか?
Q. 難治性とはどういうことなのでしょうか?
A. 痛みや神経症状が高度な場合のことをいいます。痛みによる体動困難や、下半身マヒで車いすで病院へ来られる方もいます。難治性といっても、同じように本人に骨折した覚えがないことがあり、徐々に、知らない間に進行していることがあります。受傷時期がはっきりしている場合は、発症から3ヵ月経過しても症状が改善しない場合に該当します。
Q. では治療について教えてください。
A. まずは病歴などから原因となる骨粗鬆症に関与する疾患や薬剤など、またADL(日常生活動作)や症状や画像所見の推移などから評価を行います。
薬物治療はほぼ必須になりますが、投与時期や種類など個々にあった薬剤を判断します。装具治療は必ずしも全例で必要となってくるとは限りませんが、窮屈さを伴うため特に採寸して処方する際には、無駄にならないように意識します。
難治性の方は、手術治療が必要となる場合があります。
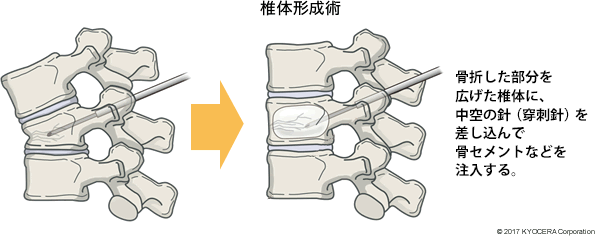
Q. 手術には種類があるのでしょうか?
A. 通常の手術よりも侵襲(しんしゅう:切開など身体を傷つけること)の少ない手術として「椎体形成術(ついたいけいせいじゅつ)」があります。骨折した部分に人工骨や骨セメントを入れて補うという方法で、手術時間も短く出血もほとんどありませんので患者さんへの負担は少なくなります。但し、脊椎の支持性が低下しているときや数ヵ所骨折している場合は、スクリュー(ねじ)やロッド(棒)で背骨を補強する手術が必要となります。
 Q. 次に「腰部脊柱管狭窄症」についてですが、なぜ脊柱管が狭くなってしまうのでしょうか?
Q. 次に「腰部脊柱管狭窄症」についてですが、なぜ脊柱管が狭くなってしまうのでしょうか?
A. 脊椎椎体骨折後に椎体すべりをおこして脊柱管が狭くなったり、加齢による背骨の変形や黄色靭帯の肥厚が原因で狭窄症を起こします。ヘルニアのように椎間板の位置で狭くなることがあり、画像上、ヘルニアと狭窄症はよく似ていることがありますが、症状の違いとして、ヘルニアは立っているほうが楽、狭窄症では座っているほうが楽な場合が多いです。
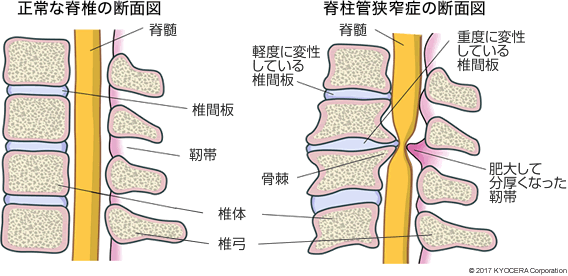
Q. さまざまな要因があるのですね。腰部脊柱管狭窄症に特徴的な症状はありますか?
A. 間欠性跛行(かんけつせいはこう)です。歩きだしてしばらくしたら、しびれが出たり脱力を感じたりして歩けなくなり、座ってしばらく休むと回復して、また歩けるようになるという症状です。さらに進行すると、腰を曲げていることが多くなり、夜も腰をまっすぐにした姿勢ではしびれや痛みで眠れないようになります。
Q. 治療法について教えてください。
A. 疼痛や歩行障害による移動能力や下肢筋力の低下を軽減させるため、無理のない範囲で運動療法を行います。薬物療法が第1選択になりますが、症状が強いからといって安易に薬効の強い薬を早期から処方しないように注意します。薬剤の副作用や神経障害の進行が見極めにくくなり、予後が悪くなる可能性があります。手術治療は以前と比較して成績が非常に良くなり、合併症も少なくなっています。
Q. それでは、どうなれば手術を検討することになるのでしょうか?
A. 明確な基準はありませんが、間欠性跛行が10分程で出現したり、日常生活が送りにくくなってきている方、たとえば台所仕事をするだけでも辛いなどが目安となります。しかし、家の中での生活が中心になっている方で、料理や掃除を代わりにする人がいる高齢者の方には、手術の必要性は必ずしも高くありません。症状はもちろん、年齢や生活環境などから総合的に判断することになります。
Q. 手術にはどのような方法があるのでしょうか?
A. 骨棘(こつきょく:骨の一部がとげ状になったもの)や靭帯など、脊柱管を圧迫している原因を切除して脊柱管を広げる「除圧術」が基本です。もし、軟骨がカサカサになって亀裂が入っている場合は、椎間板の代わりとなる人工物(スペーサー)を挿入して補います。また、腰椎変性すべり症などで背骨が不安定になっている場合は、スクリューなどを使用して骨と骨とをつなぐ「固定術」を併用します。
「成人脊柱変形」によって狭窄を起こしている場合は、変形した脊柱の矯正術を追加して行うこともあります。
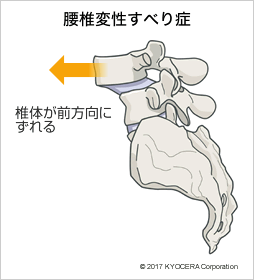
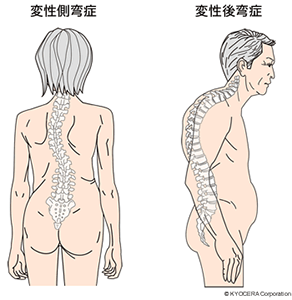
Q. その「成人脊柱変形」についても詳しく教えていただけますでしょうか?
A. 成人脊柱変形は近年注目されている病態で、主に側弯症(そくわんしょう)と後弯症(こうわんしょう)があります。側弯症は脊椎を正面から見て左右に曲がっているのに対して、後弯症は脊椎を側面から見て前方に曲がってくることです。後者のほうが日常生活に及ぼす影響が大きくなります。手術治療が必要となる方は限られていますが、しばしば腰部脊柱管狭窄症を合併しているため、病態は複雑になります。
最近では、小さな切開で金属スクリューを挿入して変形を矯正できる手術が行われるようになりました。以前に比べて、出血も少ない低侵襲の手術が可能になっています。
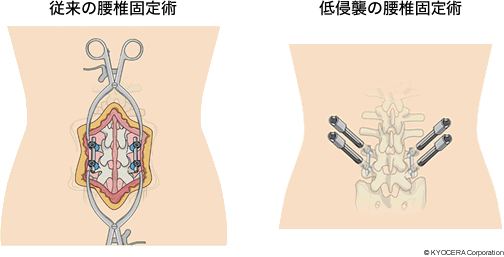
 Q. 治療や手術に関する技術の進歩は患者さんに福音となっているのですね。次に、先生が治療や手術において大切にされていることをお聞かせください。
Q. 治療や手術に関する技術の進歩は患者さんに福音となっているのですね。次に、先生が治療や手術において大切にされていることをお聞かせください。
A.一人の患者さんの運動器にいくつかの疾患がある場合、一つの疾患を治せば他の症状が回復することがあります。たとえば、首を治療すると腰痛がよくなるとか、足のしびれが取れることがあります。私は脊椎が専門ですが、股関節や膝関節を扱う関節外科にも携わってきました。治療にあたってはこれらの知識を活かして、おおもとの疾患がどこなのかを見極めることを大変重要視しています。広い視点で評価して、何を最初に治療すればいいのか、そこを治療することでどれだけの改善が見込めるのかという予測を立てて治療をするのです。そのためにも患者さんには、「何が一番困っていますか?」というような聞き方をしています。そうするほうが、患者さんも先入観なく率直に自分の状態を話してくださると思うからです。
手術に関しては低侵襲を意識していますが、私は必ずしも低侵襲ありきとは考えていません。低侵襲治療ではどうしてもできることが限られているためです。患者さんにとって最も必要な治療は何かということを考える時、特に手術を行うのであれば、症状をしっかりと改善することが大切と考えています。
しかし、手術にはどうしても合併症のリスクがあります。万全の取り組みをしても、残念ながらそのリスクはゼロとはなりません。そのことはもちろん手術前にもご説明しますが、現実に合併症が起こってしまったときには、今どのような状態なのか、治療にどれくらいかかるのかなど、その都度、ご家族を含めて丁寧に説明して、心配や不信につながらないようにしています。
Q. 最後に、これまでの患者さんで特に印象に残っているエピソードなどありますでしょうか?
A.手術をされた方が身内の方を紹介してくれて、外来受診時に親子や兄弟、夫婦で来院されます。手術治療に満足していただいていると思い、率直に嬉しいですね。これからも、ますます患者さんの満足度を上げていけるよう、日々の治療に向き合っていきたいと思います。
取材日:2018.4.10
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
患者さんには、「何が一番困っていますか?」というような聞き方をしています。そうするほうが、患者さんも先入観なく率直に自分の状態を話してくださると思うからです。