先生があなたに伝えたいこと
【村上 友彦】ひとりひとり異なる股関節・膝関節の痛みと悩み。それぞれに応じた手術や治療によって、前向きで明るい生活を目指しましょう。
【股関節の疾患と治療法】
Q. まず股関節の仕組みについて教えてください。
A. 股関節はボール&ソケットといわれ、骨盤側にあるお椀型の寛骨臼(ソケット)に大腿骨の骨頭(ボール)がはまり込む形をしています。球形なのでよく動き、屈伸、内外転、内外旋などさまざまな動きが成立、あぐらをかいたり正座をしたりいろいろな姿勢も取れます。それだけ重要な関節で、ここを鍛えることはスポーツのパフォーマンスアップやケガの予防にもつながります。
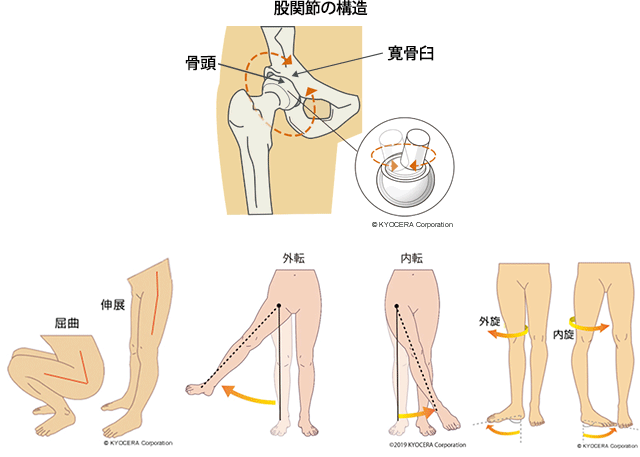
Q. そんな股関節の動きを妨げるような疾患には、主にどのようなものがありますか?
A. 日本人では、寛骨臼形成不全(かんこつきゅうけいせいふぜん)に伴う変形性股関節症(へんけいせいこかんせつしょう)が多いです。寛骨臼形成不全とは、股関節の受け口の屋根が浅い病態で、本来なら10の力が10の屋根にかかるのが、10の力が5の屋根にしかかからないため、かかる荷重が2倍になり、その負担の大きさで関節が変形しやすくなるのです。変形をきたすと関節の可動域(かどういき)が悪くなります。可動域が悪くなるとそれを補うために膝や腰の負担が増し、そちらにもよくない影響を与えてしまいます。
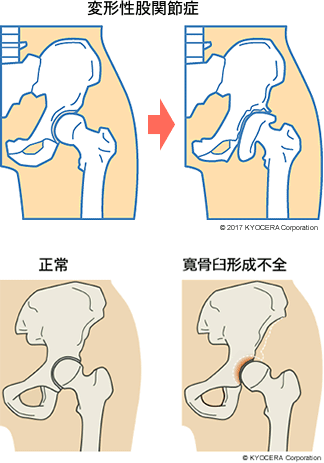
Q. 股関節が悪くなるとほかの部位にも影響を与えてしまうのですね。
A. それは、骨が全身でつながっているためです。実際、膝が痛いと来院されたのですが、レントゲンなどで検査をしても膝は特に問題なく、よく調べてみると、実は進行した変形性股関節症だったという患者さんは少なくありません。逆に、腰椎の変形や圧迫骨折後に骨盤の傾きが変化し、股関節に急な負担がかかることによる、急速破壊型股関節症という病態もあります。そのため、できるだけ全身の関節を診ることができる専門医を受診されることをおすすめします。
 Q. 股関節のほかの疾患についても教えてください。
Q. 股関節のほかの疾患についても教えてください。
A. 加齢性の変化や骨盤の形態に依存しない疾患としては、アルコールの多量摂取や糖尿病などの基礎疾患が要因となる大腿骨頭壊死症(だいたいこっとうえししょう)です。血流が滞って骨頭まで血が行かず組織がだんだん破壊されて崩れていき、骨頭に丸みがなくなります。すると、ゴリゴリッと受け口を破壊してしまいます。また、関節リウマチや、寛骨臼と大腿骨頸部の間で挟み込まれて起きる関節唇損傷(かんせつしんそんしょう)があり、これらも進行すると変形性股関節症に至ります。
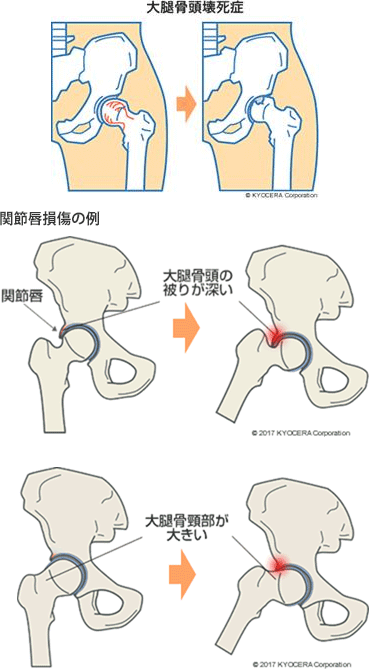
Q. そのような疾患ではすぐに手術が必要なのですか?
A. 保存療法と手術療法を使い分けています。保存療法に関しては、急性の痛みの症状であれば安静と消炎鎮痛剤で短期的に回復することもあります。疼痛(とうつう)が中長期となっている方は痛み止めのほかに、慢性疼痛を和らげる効果的な薬も出ていますので、患者さんの基礎疾患に注意を払って使用し、さらに股関節周囲の筋力トレーニングや可動域訓練を併行することで、変形があっても進行を防ぐことは可能です。保存療法でも症状が改善されない場合や、変形が大きいために大腿骨頭が寛骨臼からはずれてしまい、左右の脚の長さが違う脚長差(きゃくちょうさ)を生じている場合や、隣接関節に悪影響の出ている場合は手術が有効だと考えます。
Q. 手術にも種類はあるのですか?
A. 関節唇損傷では、関節鏡を使って損傷部分を修復する手術が主流です。また、年齢や診断によりますが、大腿骨や寛骨臼の一部を切って、荷重面を関節面の傷んでいる部分から傷んでいない部分に移行する骨切り術(こつきりじゅつ)があり、個々に応じた方法を選択します。慢性症状が強く日常生活にも支障が出る方、壮年期以降の方は人工股関節手術を行うことが多くなります。
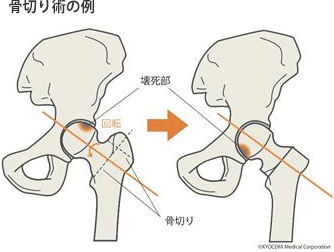
Q. 人工股関節は進歩しているのでしょうか?
A. 近年、大きく進歩しています。特に、関節軟骨の役割をする超高分子量ポリエチレンの進歩により、人工股関節は手術後25年から30年間は良好な成績を維持するだろうと期待されます。したがって、平均年齢を85歳前後とした場合、60歳を超えてから人工股関節の手術をすれば、ほぼ一生の耐久性がある可能性が高くなっています。
Q. 手術手技の進歩についてはいかがですか?
A. 人工股関節手術には、骨セメントを用いて固定するセメントタイプと、骨セメントを用いないセメントレスタイプがあり、私はセメントタイプを採用しています。その理由は、寛骨臼形成不全後の患者さんは脚長差が生じることが多いのですが、その改善を図りやすいからです。また、セメントタイプは骨のもろい患者さんにも有効で、自家骨移植術を併行することによって、もとの正常な股関節の状態の再現も可能です。本来の患者さんご自身の股関節の状態に近づけることで、見た目の歩容(歩く姿)をよくすることができ、人工股関節にかかる負担を減らして耐用年数を上げたり、脱臼を予防したりもできます。また、万一、人工股関節を入れ換えなければならなくなったとしても、セメントタイプは最低限の侵襲(しんしゅう:身体への負担)で対応できることも利点です。
【膝関節の構造と疾患】
Q. 膝関節の仕組みについて教えてください。
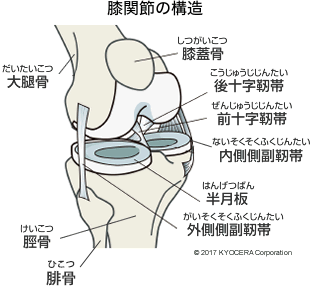
A. 膝関節は太もも(大腿骨)と、すね(脛骨:けいこつ)、お皿(膝蓋骨:しつがいこつ)で構成されていて、動きとしては屈曲と伸展です。構造は複雑で、内側側副靭帯(ないそくそくふくじんたい)と外側側副靭帯(がいそくそくふくじんたい)、前十字靭帯(ぜんじゅうじじんたい)・後十字靭帯(こうじゅうじじんたい)が関節を支えて動きを制御し、半月板のようにクッションの役割をする組織もあるので、股関節以上に損傷や疾患が多くなります。そのため、若い方でもスポーツなどで傷めてしまうことが多い関節です。
Q. 主な疾患にはどのようなものがありますか?
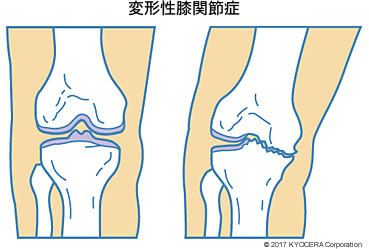
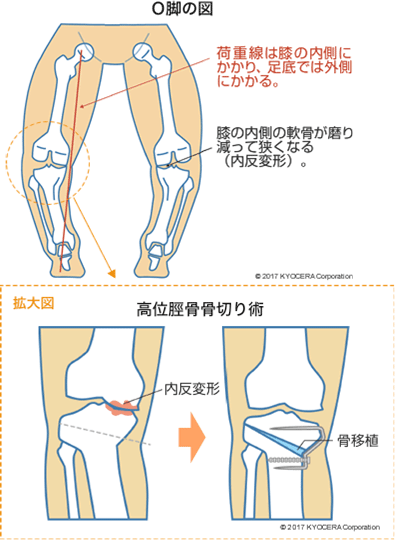
A. 若年から壮年期の方には、半月板損傷、軟骨損傷、骨折や靭帯断裂があります。壮年期から高齢者には変形性膝関節症(へんけいせいひざかんせつしょう)が多いです。変形性膝関節症の要因としては、半月板や靭帯の損傷によるものや、経年的に徐々に半月板や軟骨の弾性が失われ傷んでいくものがあります。関節内の軟骨がすり減っていく部分によって、内反変形(ないはんへんけい)によるO脚または外反変形(がいはんへんけい)によるX脚になります。この状態を放置すると、変形がどんどん進んで変形性膝関節症の末期状態となります。日本人の場合はO脚変形から始まることがほとんどです。
Q. それらの治療法について教えてください。
A. 半月板損傷や靭帯断裂では、関節鏡カメラを用いて半月板修復や靭帯再建術を行います。軟骨だけが剥がれているような場合もあって、そのときは軟骨移植を行います。別のところから軟骨を採取し、培養することでジェル状にして移植するという方法です。これらの手術は軟部組織の安定性を再獲得し、今の症状の改善だけではなく、将来の変形を予防することが目的です。
Q. 変形性膝関節症でも、まずは保存療法ですか?
A. はい。痛み止めのほか、ヒアルロン酸関節注射、膝周囲の筋力訓練、サポーターや足底板(そくていばん)などの装具療法といった方法があり、組み合わせることもあります。なかでも私がよく指導するのは、膝関節の拘縮(こうしゅく)を防ぐための膝蓋骨の運動です。膝蓋腱を軟らかくすると痛みの取れる方が多いのです。特に、膝を伸ばしてお皿の骨を手で動かしたり、膝蓋腱のストレッチをすると、痛みが改善して膝が前よりも伸びるようになったとの声を多くの患者さんからいただきます。こうしたことでも痛みが改善せず、日常生活に支障があれば手術が選択肢になります。
Q. 手術にもいくつか選択肢はあるのでしょうか?
A. 保存療法もそうですが、手術も股関節以上に多くの選択肢があります。当院では、O脚で内側だけ傷んでいる場合、内側の負担を取るために脛骨側を切る高位脛骨骨切り術(こういけいこつこつきりじゅつ)、外側の負担を取るには大腿骨側を切る遠位大腿骨骨切り術、また、脛骨側にも大腿骨側にも変形の原因がある場合に両方を組み合わせるものなど、各種の骨切り術で変形を矯正して正常な膝に近づけて症状の改善を図っています。骨切り部は金属プレートにより固定し、手術から約1年経過した骨癒合後に抜去します。
Q. 骨切り術の利点とは?
A. 骨切り術は骨癒合するまで時間がかかる傾向にありますが、ご自身の膝をずっと使っていただけるので、手術後の可動域も大変良好で正座もでき、仕事、スポーツ、旅行にも復帰できることが期待できます。適応は70歳代までの比較的若い方となります。
Q. 人工膝関節手術が適応となるのはどういう場合ですか?
A. 重度の変形や可動域制限がある場合、高齢者、骨粗鬆症(こつそしょうしょう)で骨癒合の見込みの薄い方が人工膝関節の適応となります。人工膝関節は術後早期に疼痛が軽減して日常生活動作が大きく改善します。
Q. 人工膝関節手術も進歩しているのでしょうか?
A. 当院では、膝関節全体を人工物に置き換える人工膝関節全置換術(じんこうひざかんせつぜんちかんじゅつ)のほかに、膝関節の内側か外側の片側だけ悪い方には人工膝関節単顆置換術(じんこうひざかんせつたんかちかんじゅつ)を行っています。人工膝関節単顆置換術は比較的侵襲が小さい手術であり、適応を選べば術後復帰も早く、特に高齢者には大変よい手術です。また、当院ではコンピューター支援による術中ナビゲーションシステムを用いて、術前計画通りの再現性の高い手術を行っています。
膝関節は骨切り術にしても人工膝関節手術にしても、よりオーダーメイドな手術が可能となりました。若いころに骨切り術や靭帯再建を行い、のちに人工膝関節手術を行うというようなケースもあります。
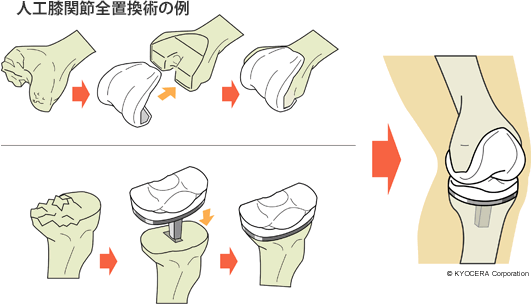
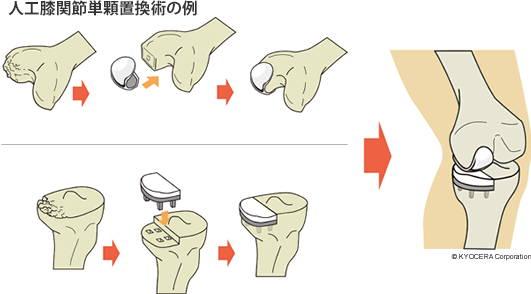
Q. 複雑な基礎疾患をお持ちの方でも手術は可能なのでしょうか?
A. これは当院の特色ですが、脳神経外科や心臓血管外科など高度な手術も行っており、他科の優れた先生方と連携が取れますので、基礎疾患をお持ちの方も安心して手術を受けられる環境が整っていると思います。
 Q. リハビリテーションの取り組みについて教えてください。
Q. リハビリテーションの取り組みについて教えてください。
A. 回復期リハビリテーション病棟を併設していて、急性期病棟の約3倍のリハビリテーション時間を取ることができます。特にスタッフと連携して術後早期のリハビリテーションを強化しています。可動域や歩容の早期改善を図れることで、患者さんは早期回復を実感でき、退院後の日常生活復帰のモチベーション向上につながることを期待しています。
Q. 早期あるいは変形をきたす前に治療を始められればと思うのですが、そのために心がけておくことはありますか?
A. 痛くなってから受診される方が多いのですが、痛いということは変形が始まっていることが多いのです。痛いというより、「動きが悪くなった」とき、たとえば動作が制限されることで、いつもできていた仕事や趣味のスポーツがやりにくくなったときや、身近な人から歩き方がおかしいと指摘されたときに、整形外科専門医を受診されたらよいと思います。もっと日常的なシーンとして、一方の関節に比べて一方の動きが悪いように感じるとか、一定の姿勢から次の姿勢に移る動きが取りづらいとか、そういうことが兆候と思われることもありますので、痛みがなくても違和感がでた時点で専門医を受診すれば、未然に進行を抑えることは十分に可能だと思います。
Q. ありがとうございました。最後に先生が関節外科医を志された理由や治療のモットーなどをお話しいただけますか?
A. 関節外科を選んだのは、骨折などの外傷手術を中心とした一般整形外科として診療していくなかで、股関節、膝関節に悩む患者さんが何と多いことか、と実感したからです。股関節、膝関節の疾患は誰にでもどんな状況でも起こり得るものであり、関節の痛みの解消は生活の質の改善に直結します。関節の手術に習熟した先輩医師のお手伝いをし、術後に喜んでいる患者さんの顏を見るにつけ、自分もそうした患者さんの悩みを解決できるようにしたいと思いました。
治療では、痛みについてはもちろん、「何ができないのか」、「何をしたいのか」をじっくりお聞きするようにしています。その患者さんがしたいことが保存治療でできるのか、それでは難しいのか慎重に判断します。患者さんがやりたいことをやれるように、そうすることで前向きに生きられるように、関節外科医として最大限のサポートをしたいと考えています。
取材日:2019.7.17
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
ひとりひとり異なる股関節・膝関節の痛みと悩み。それぞれに応じた手術や治療によって、前向きで明るい生活を目指しましょう。