先生があなたに伝えたいこと
【日方 智宏】腰が痛い患者さんの困っている症状を親身になって伺い、患者さんと一緒に治療を進めていくことを心がけています。

北里大学 北里研究所病院 整形外科・脊椎センター
部長・センター長
北里大学医学部整形外科 准教授
ひかた ともひろ
日方 智宏 先生
専門:脊椎・脊髄外科
日方先生の一面
1.休日には何をして過ごしますか?
息子が学校のクラブ活動をしていて、そのクラブチームのコーチ兼チームドクターをしています。週末は息子と一緒にクラブの練習や試合に行きます。
2.最近気になることは何ですか?
これもスポーツの話ですが、子どもは小さい怪我をたくさんするものですので、怪我をしないように事前に理解させるのが大人の仕事だと思っています。コーチや監督をする者が怪我に対する知識をたくさん持って、その予防策を講じることが大切だと思います。
Q. 本日は腰椎変性疾患(ようついへんせいしっかん)についてお伺いします。腰椎変性疾患というのは日本人の中で一番手術が多い疾患だそうですね。どのような病気なのでしょうか?
A. 腰椎変性疾患とは加齢とともに起きてくる腰の病気です。腰椎は5つの椎骨と椎骨の間にあるクッションの役割をする椎間板、椎骨と椎骨をつなげる関節、靭帯で構成されます。それらが年を重ねることで、本来の機能が衰え、形も変えていきます。その過程で腰痛や下肢の痛み・しびれ等を起こしてきます。人間は二足歩行しているので腰の疾患は宿命として逃れられないと思います。
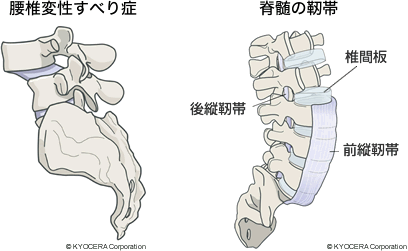
Q. 腰椎を構成する部位と病気との関係について教えてください。
 A. 椎間板は背骨の中で、体幹の支持性と運動性という相反する作用を担います。特に荷重や衝撃の吸収、緩衝といった役割があるのですが、10代後半くらいから、椎間板の中にある髄核(ずいかく)というところの水分が失われ、それを囲むようにある線維輪(せんいりん)にも徐々に亀裂が入っていきます。椎間板ヘルニアでは椎間板が傷んで外側に亀裂が入ってそこから内容物が飛び出してきます。するとそのすぐ後ろに神経が通っているので、ヘルニアが神経を圧迫して太ももから脚に向かって痛みをおこします。これは若い方、20代でも起こります。
A. 椎間板は背骨の中で、体幹の支持性と運動性という相反する作用を担います。特に荷重や衝撃の吸収、緩衝といった役割があるのですが、10代後半くらいから、椎間板の中にある髄核(ずいかく)というところの水分が失われ、それを囲むようにある線維輪(せんいりん)にも徐々に亀裂が入っていきます。椎間板ヘルニアでは椎間板が傷んで外側に亀裂が入ってそこから内容物が飛び出してきます。するとそのすぐ後ろに神経が通っているので、ヘルニアが神経を圧迫して太ももから脚に向かって痛みをおこします。これは若い方、20代でも起こります。
椎骨と椎骨をつなぐ左右の関節を椎間関節(ついかんかんせつ)といいます。椎間関節は前述の椎間板とともに脊柱機能単位として密接に関連しつつ、脊椎の可動性と安定性に大きく貢献します。この関節も手足の関節と同様に加齢と共に変形してきたり、ゆるんできたりします。また椎骨と椎骨をつなぐ靭帯も加齢によりゆるんだり、厚くなったりするという変化が起こります。そのような変化が起きてくると脊柱管(神経が通る管)が狭くなってくるので、神経が圧迫されて腰や脚の痛みを起こします。これを脊柱管狭窄症といいます。また椎骨自体が前後方向にずれてしまうことで脊柱管の狭窄を引き起こし、同様の症状が出現する腰椎すべり症という病気もあります。
Q. 皆さんどのようなきっかけで受診されるのでしょうか?
A. きっかけはいろんな方がいます。痛みが強くて動けなくて日常生活に支障がある、安静時には痛みはないが、歩くと痛みが出てあまり外出できない、そんなにひどい痛みはないが痛みが長く続いていて徐々に動けなくなってきているなど、様々なきっかけで受診される方が多いです。
人間は二足歩行しているので宿命として逃れられない疾患だと思います。
 Q. どういう症状が出たら受診すべきでしょうか?
Q. どういう症状が出たら受診すべきでしょうか?
A. たとえば腰が痛いということであれば、最初は2、3日安静にするということで良いと思います。しかし1週間たっても腰や脚の痛みが良くならなくて、それが仕事や生活に支障を及ぼす場合はできるだけ早く整形外科を受診してください。特にお尻から脚にかけてのしびれなど神経痛を疑うような所見がある場合には早急に受診されたほうが良いです。
Q. 患者さんの年齢層は? また、男性女性の比率は違いがありますか?
A. スポーツをされている方では20代の患者さんもいますが、やはり70代、80代の高齢者の方が多いです。男女比は同じくらいですが、骨粗鬆症(こつそしょうしょう)にからんだものは女性が圧倒的に多いです。
 Q. 日本脊椎脊髄病学会の指導医というのがあるそうですね。
Q. 日本脊椎脊髄病学会の指導医というのがあるそうですね。
A. ある程度の手術件数の経験があり、学会活動に参加されている現役の医師で、手術だけでなく、手術後の長期的な治療まで行ってくれる先生です。日本脊椎脊髄病学会のホームページで地域ごとに指導医の検索ができます。
Q. 指導医の数は足りているのでしょうか?
A. 全国的には足りていなくて、都市部に偏在していると思います。腰が痛い、脚が痛い方はそんなに遠くまで病院に行けない。理想は日本全国にまんべんなくいることです。近くに脊椎専門医がいないという地域は恐らくたくさんあるのではないでしょうか。大学病院まで車で2時間かかるが、家族はそのサポートができないというパターンも多いと思います。
Q. 実際の診察をする際、重視されている点があればお聞かせください。
A. やはり、診察室の扉を開けて入ってこられるところから観察することですね。あとは問診で大事な情報を患者さんからうまく引き出せるか、ということです。まずは主訴、何が困っていて何が一番つらい症状なのかの問診から始まります。しかし、なかなか系統だってお話しいただけることは少ないですね。患者さんと向き合って、痛みの推移、いつどのようなことをしたら痛いのか、排尿排便の不都合があるかなどを含めて順番に聞き出します。それに過去の既往歴、現在罹患している他の疾患なども重要な情報となりますので必ずお尋ねしています。
 Q. 診察は重要なのですね。症状からある程度疾患を予測されるのでしょうか。
Q. 診察は重要なのですね。症状からある程度疾患を予測されるのでしょうか。
A. ヘルニアのある方は横になっていただいた状態で脚をもちあげるとビリッとした痛みが走る症状がでます。脚の筋力が弱っていないか、刺激に対する反射ができているかなどを一連の流れで診察しています。痛がっている腰の患部を触診して、赤くなっていたり熱を帯びていたりしている場合は、ばい菌などによる炎症も考えられます。たとえば高齢者で転んで腰が痛いと訴えている場合、とんとんと叩いてみて局所的に大きな痛みを発していれば、そこが折れている可能性も考えられるのです。同じ椎間板ヘルニアでも、3番と4番の間と4番と5番の間では少し症状が違います。その症状の違いを診察段階で見抜けると、ある程度患部の特定をすることができるのです。
MRIを撮ってみても、まったく症状につながらないヘルニアが実はたくさんあります。だから画像だけで「ここがヘルニアですのでここが悪いです」と診断してしまっては、本当に患者さんの訴えている痛みと直結していないこともあるのです。MRIは診察と合わせて初めて有用なツールとなるのです。
Q. 保存的治療も進歩しているのでしょうか?
A. 進歩していると思います。たとえば鎮痛剤は種類も増えて、効力も高くなっています。薬が良く効くので、患者さんの中には以前なら手術をせざるを得なかった方も、いまでは薬だけで日常生活を過ごせるようになった方も大勢いると思います。理学療法、装具も昔に比べると進歩しています。
Q. 手術法について教えてください。MISt(ミスト)という方法を新聞記事で読んだことがあるのですが。
A. 2009年に最小侵襲脊椎手術の1分野の位置づけでMISt(Minimally Invasive spine Stabilization 最小侵襲脊椎安定術)が本邦で提唱されました。MIStは従来の切開手術に比較して、身体の負担をより少なくする方法で脊椎を固定したり安定化させる手術手技になります。当時、米国ではそういった低侵襲の手術手技が盛んに行われていたのですが、日本ではまだ定着していませんでした。その後、手術器械の進歩もあり、MIStの手術手技は多様化、簡便化していきました。それに伴い、国内でも徐々にMISt手技が広まっていったと思います。MIStの最大のメリットは皮膚の切開が小さいので感染症のリスクが低い、筋肉の損傷が少ないので術後の痛みも少ない、リハビリ移行が早く退院も早いことがあります。当たり前ですが、これらは患者さんにとって福音となりますので、これに賛同する医師が増えていったのです。
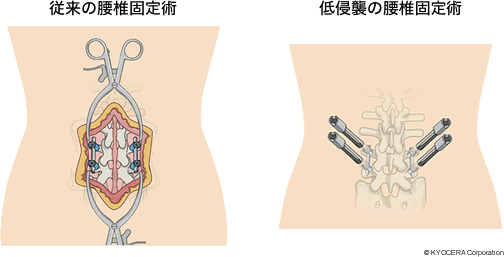
Q. 小さな切開ではインプラントの正確な設置や、設置後の安定性に問題はないのでしょうか? そういったようなMIStのデメリットもあるのでしょうか?
A. MIStは手術を行う医師、術者に技術と経験が必要です。これまでの教科書に載っている手術(切開手術)ができた上で、この手術が訓練を積んでできるようになる、つまり脊椎手術のエキスパートができる手術です。インプラントの正確な設置や、設置後の安定性に問題はありませんが、病態によってはMIStの適応でない、これまでの切開手術が必要な場合もあります。その見極めも大切なのです。
 Q. 手術器械の進歩についてもう少し詳しく教えてください。
Q. 手術器械の進歩についてもう少し詳しく教えてください。
A. インプラントや手術器具の発達はめざましいと思います。メーカー各社が研究開発を重ね、現在ではそれぞれに特長があって良いものができてきています。MISt手技を提唱し日本に導入した先人達が数多くの手術を行いながら、メーカー各社と改良していった賜物なのでしょう。日本人は体のサイズが小さいので、インプラントは小型化しながら強度は保たなければなりませんが、そういった機種も次々と開発されてきました。
Q. 将来的に脊椎手術でこんなことができたら良いな、ということがあれば教えてください。
A. やはり再生医療でしょうか。脊椎疾患では椎間板の変性疾患がありますが、そこに注射をすれば椎間板が再生して進行を止めたり治ったりすれば素晴らしいですね。手術もしなくてよくなるかもしれません。夢のような話ですが、そういった方向性のもと、世界中で研究開発が進められていますのでそう遠くない未来の話かもしれません。
Q. 脊椎疾患に対する啓発活動についてお話をお聞かせください。
A. 日本整形外科学会が提唱している「ロコモ」が徐々に浸透してきました。「メタボ」ほどではありませんが、脊椎を含めた運動器をできるだけ長く正常な状態に維持する活動です。病気になる前の段階で自分の体の状態をチェックして、それに応じたトレーニングを行って運動器を維持して「健康寿命」を延ばすのです。
 Q. 先生が整形外科医、脊椎専門医を志された理由を教えてください。
Q. 先生が整形外科医、脊椎専門医を志された理由を教えてください。
A. まず整形外科医になろうと思ったのは、私自身、自らの手を動かす技術で勝負したいという気持ちがあったからです。外科医の中でも整形外科医を志したのは、整形外科の手術は手術前と手術後で患者さんの症状が劇的に良くなるからです。痛みがあった人が痛みがなくなる、動けなかった人が動けるようになる、そういった機能障害を手術で劇的に改善させることができるのが整形外科だからでやりがいがあると感じたからです。脊椎を専門にしたのは脊椎疾患は多種多様な疾患があってそれぞれにいろいろな手術法があって、学問的にもとても奥が深く、そこにやりがいと魅力を感じたからです。難しい分野に挑戦してみたいと思ったのです。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2016.11.22
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
腰が痛い患者さんの困っている症状を親身になって伺い、患者さんと一緒に治療を進めていくことを心がけています。