先生があなたに伝えたいこと
【安藤 喜一郎】日常生活において活動制限しなくて良いように、最小の皮膚切開はもちろん、筋肉を温存し骨もできる限り温存する手術を実践しています。

中濃厚生病院
あんどう きいちろう
安藤 喜一郎 先生
専門:股関節・膝関節
※こちらのページでは股関節についてお話しされています。膝関節についてはこちらをご覧ください。
安藤先生の一面
1.最近気になることは何ですか?
中日ドラゴンズの高齢化でしょうか(笑)。全然補強しないから大丈夫かなと心配です。ぜひ若返りを期待したいです。
2.休日には何をして過ごしますか?
野球観戦とゴルフが好きなので、休みはそのどちらかです。
MIS~手術法とメリット~
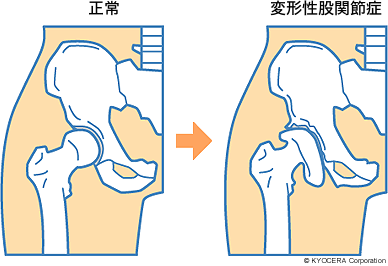
Q. まず、全人工股関節置換術(ぜんじんこうこかんせつちかんじゅつ)の適応となる疾患について教えてください。
A. 大部分は変形性股関節症(へんけいせいこかんせつしょう)です。あとは関節リウマチ、大腿骨頭壊死症(だいたいこっとうえししょう)でも適応となる方がいます。いずれも、股関節の変形や破壊が進み、痛みが強く歩行が困難など日常生活に支障が出てくると、人工股関節の手術を考える時期だと思います。
Q. 人工股関節手術において、特にMIS(最小侵襲手術:さいしょうしんしゅうしゅじゅつ/エムアイエス)に積極的に取り組んでおられるとお聞ききしています。MISとはどういう手術なのでしょうか?
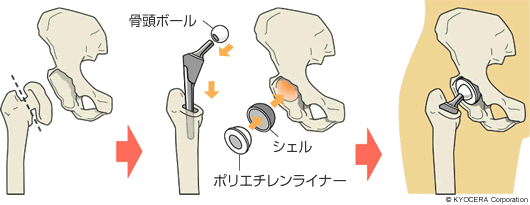
A. 全人工股関節置換術では、以前は皮膚の切開を大きくして筋肉も切って、展開をよくしてから行うのが主流でした。今では逆で、皮膚を切るのも小さく、筋肉もなるべく温存するという方向になっていて、これをMISといいます。皮膚も筋肉も両方を最小侵襲で行う、ということですね。
![]()
Q. 皮膚切開の大きさだけではなく、筋肉を温存することがポイントなのですね。
A. はい。技術的には難しくなるのですが、私は「筋肉を切らない手術」をしています。術者によっては大腿骨を操作するときに、小さい筋肉の一部を切ったりはがしたりするケースもありますが、私はそこにこだわっています。もちろん大前提は「正確に設置すること」です。人工股関節を正確に設置できる技術の裏付けがあってこそ、MISは追求できるのだと思っています。
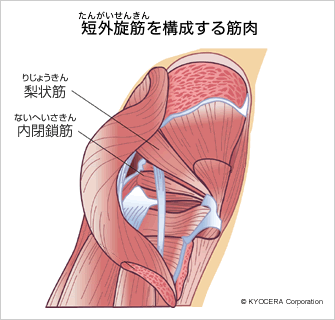 Q. 小さい筋肉とは具体的にどの筋肉でしょうか? またそれを温存することがなぜ重要なのでしょうか?
Q. 小さい筋肉とは具体的にどの筋肉でしょうか? またそれを温存することがなぜ重要なのでしょうか?
A. 大腿骨の後方に付着している短外旋筋(たんがいせんきん)を指します。そこをはがせば手術はやりやすいのですが、下肢の安定化にとても寄与している筋肉なので、完全に温存したいというのが私の考え方です。
Q. 短外旋筋を切らずに正確に設置する。それはどのような手術法なのでしょうか?
A. 患者さんに向かって前側から切開する方法(前方アプローチ)です。前からですと筋肉をはがさずとも、筋肉と筋肉の間から手術する股関節までアプローチできます。骨頭(こっとう)を覆っている関節包(かんせつほう)という袋も一部だけ切りますが縫合して温存します。関節包は、はがしてしまうケースが多いと思いますが、やはり下肢の安定を考えると残せるものは残したほうが良いと思っています。
![]()
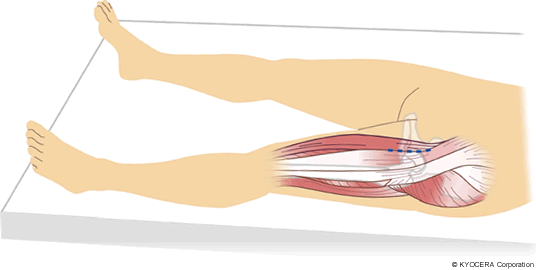
Q. 前方アプローチは高度なMISという印象ですね。では人工股関節を正確に設置するための方法について教えてください。
A. 仰臥位(ぎょうがい:あおむけ)で手術をすることです。側臥位(そくがい:横に向ける体位)でやったこともありますが、患者さんの体がどうしても動くんです。仰臥位ですとほぼ動かず固定できるので、術前に計画した通りの位置や角度で人工関節を設置することができます。
 Q. 前方アプローチは、単に「下肢の安定のため」以外にも、患者さんへのメリットがあるのでしょうか?
Q. 前方アプローチは、単に「下肢の安定のため」以外にも、患者さんへのメリットがあるのでしょうか?
A. 股関節は曲げると後方に脱臼しやすい構造です。前方から入ることで後ろの筋肉をまったく切除しないため、脱臼のリスクが大幅に低減できます。小切開で筋肉を切らないので手術後の痛みも少なく、リハビリも早期からスムーズに進みます。これらの理由から、前方アプローチを採用しているのです。
Q. 手術後の痛みが低減するのは、ありがたいですね。
A. そうですね。あわせてカテーテルを通して硬膜外麻酔(こうまくがいますい)を注入して、手術前から術後3日くらいは痛みをコントロールしますので、術後早期の痛みはほぼないと考えていただいて良いと思います。
Q. 前方アプローチによる手術はどのような患者さんにもできるものなのですか?
A. ほぼすべての患者さんが適応します。よほど変形がひどいとか大腿骨がすごく細いという極端な場合であれば、横から入って筋肉を一部切ることもあります。
Q. なるほど。ところで、股関節の悪い方は両脚の場合が多いのでしょうか。両脚の場合、手術は同時にされるのでしょうか?
 A. どちらかというと両脚とも悪い方のほうが多いでしょうか。手術もケースバイケースです。どちらもとても悪い状態で、手術の負担に耐えられる方なら同時にやりますが、片方ずつの場合もあります。
A. どちらかというと両脚とも悪い方のほうが多いでしょうか。手術もケースバイケースです。どちらもとても悪い状態で、手術の負担に耐えられる方なら同時にやりますが、片方ずつの場合もあります。
Q. 片方を手術して、もう片方が痛いままですとリハビリに影響しないのですか?
A. 手術したほうの脚を軸にしますよね、そしたらもう一方の脚の負担が軽減して、手術をしなくても済んだり、するにしてもだいぶ先で良いとか、そういうケースもあるんです。
人工股関節の進化
Q. 人工股関節自体のことについても伺いたいのですが、現在、人工股関節の耐用年数はどれくらいなのでしょうか?
A. 一般的には20年といわれていますが、個人的には30年は保つだろうと思います。
Q. 手術を受ける年齢によっては一生に一度の手術で済みそうですね。
A. はい。しかも、現在の耐用年数は20年前に入れたものの実績です。現在はもっと素材などが良くなっていますので、人工股関節の寿命はさらに延びると思います。
 Q. 素材の進歩について少し具体的に教えてください。
Q. 素材の進歩について少し具体的に教えてください。
A. なんといっても大きいのは、摺動面(しゅうどうめん:人工関節の可動部分のこすれ合う面)の素材が進化して、摩耗が低減したことです。摩耗すると摩耗粉(まもうふん)が発生して、これが人工股関節のゆるみの原因になってしまうことがわかっています。たとえば私が用いている人工股関節は、摺動面がポリエチレンとセラミックの組み合わせのものです。ポリエチレンは摩耗しにくい素材の進歩があり、セラミックも表面が金属よりもずっと滑らかになったことでポリエチレンを摩耗させにくくなってきました。さらにポリエチレンの摺動面に水の膜のようなものを人工的に作ることで、摩耗のリスクを大幅に低減させることが期待できるAquala(アクアラ)という技術も登場しています。この技術は日本で開発された技術です。今後も摩耗への対応はますます進むのではと大きく期待しています。
※Aquala(アクアラ)は京セラメディカル株式会社の登録商標です。
Q. 摩耗の低減が人工股関節の長寿命を実現したのですね。摩耗対策以外にも進化はあるのでしょうか?
A. 人工股関節のステムと呼ばれる部分には、形状や大きさの選択肢が増えてきました。私は従来品よりも短くて薄いものを使っています。以前は長くて太いものが主流でしたが、その分、たくさん骨を削らないといけません。短くて薄いと体への侵襲も少なく骨の温存につながりますし、何より股関節の本来の構造に近い形状なんです。手術手技、そしてインプラントの進化で、筋肉温存、骨もできる限り温存することが可能になったわけです。
Q. 最近はセメントを使わなくても固定できる人工股関節があると聞いたことがあります。素朴な疑問なのですが、セメントがないのにどうして骨とくっつくのでしょうか?
 A. 骨が人工股関節の中に入っていくんです。人工股関節はチタン製で人体との親和性が良いですし、表面がポーラスコーティングといってザラザラな状態に加工されていて、そこへ患者さんご本人の骨が入っていくんですね。骨がしっかり入るまでは年月がかかりますが、イメージとしては釘を打つようにきちんと固定されていますので、リハビリや退院後の生活を制限する必要はありません。
A. 骨が人工股関節の中に入っていくんです。人工股関節はチタン製で人体との親和性が良いですし、表面がポーラスコーティングといってザラザラな状態に加工されていて、そこへ患者さんご本人の骨が入っていくんですね。骨がしっかり入るまでは年月がかかりますが、イメージとしては釘を打つようにきちんと固定されていますので、リハビリや退院後の生活を制限する必要はありません。
Q. 骨頭が壊死してしまっている大腿骨頭壊死症(だいたいこっとうえししょう)ですと、骨頭部分だけを人工物に置き換えても良いのかなと思ったりするのですが。
A. もちろんそういう場合もありますが、骨頭を金属に換えると臼蓋のほうの軟骨が傷んでしまい、結果、変形を起こしてしまうリスクもあります。侵襲が小さいように見えて実は最終的には大きくなってしまうということです。それでもし人工股関節全置換術になったとき、骨が削れている分、手術も難しくなってしまう。特に若い、活動性の高い方はよりリスクも高くなりますので、骨頭だけを換える手術はその症例がかなり限られると思います。
退院後のこと
Q. 前方アプローチによる人工股関節手術では、入院期間はどれくらいですか?
A. 当院では2週間くらいでしょうか。実際には1週間程度で大丈夫だろうと思いますが、都会の方と違って、ゆっくり入院してじっくりリハビリしたいという方も多いですね。そういう地域性があります。
Q. 地域性でいえば、農業に携わる方も多いのではないかと思いますが、人工股関節にされても農作業に復帰できるのでしょうか?
A. ええ、激しいスポーツや無理をしなければ問題ありません。旅行などもぜひ楽しんでいただきたいと思います。ほとんど活動制限しなくてもよくて、脱臼しにくく、安定している。そのための前方アプローチなのですから。
 Q. それでは、人工股関節をより長保ちさせるために、患者さんご自身が意識しておくことはありますでしょうか?
Q. それでは、人工股関節をより長保ちさせるために、患者さんご自身が意識しておくことはありますでしょうか?
A. 歩いたり、ほどよい運動をしたりして筋肉が衰えないようにしていただきたいです。人工股関節に余計な負担をかけないために、体重も増やさないようにしてください。そして定期検診には必ず来てください。痛みがなくても実はすり減ってしまっているということもあります。もしそれを早期に見つけることができれば、骨が傷んでしまう前に部品を入れ換えるなど比較的簡単な手術で対応できるのです。
Q. ありがとうございました。参考までにお聞きしたいのですが、先生が特に記憶に残っておられる患者さんはいらっしゃいますか?
A. 大腿骨頭壊死症の患者さんなのですが、我慢強いんですね。股関節が変形して最終的に一歩も歩けずに車いすになられた時点で、やっと手術を決断されました。それが手術をして歩けるようになって、いまや日本中に旅行に出かけられ「今年はどこどこに行きました」と毎年必ず年賀状を送ってくれます。
 Q. 患者さんには勇気づけられるエピソードですね。最後に、先生が治療、特に手術に臨まれるにあたって大切にされていることを教えてください。
Q. 患者さんには勇気づけられるエピソードですね。最後に、先生が治療、特に手術に臨まれるにあたって大切にされていることを教えてください。
A. 股関節の機能を再建することで、ぜひ人生を楽しんでいただきたい。私はそのためにどういう手術が最善なのか常に追求しています。もうひとつは、できるだけ国産の人工股関節を使いたいと思っています。製品の質や先進の技術力では決して世界に引けを取らないと思っています。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2015.2.18
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
日常生活において活動制限しなくて良いように、最小の皮膚切開はもちろん、筋肉を温存し骨もできる限り温存する手術を実践しています。