先生があなたに伝えたいこと
【竹村 健一】股関節疾患の治療では、患者さんのお困りごとやご要望をよくお聞きし、ニーズに合った治療法をご提案しています。

社会医療法人令和会 熊本リハビリテーション病院
たけむら けんいち
竹村 健一 先生
専門:股関節
竹村先生の一面
1.最近気になることは何ですか?
犬を飼うことに関心を持っています。犬種や飼育しやすさなどを調べ、きちんとお世話ができるかを家族で考えたいと思っています。
2.休日には何をして過ごしますか?
マラソンが趣味です。今はサブ3.5※限定のマラソン大会に向けてトレーニングしています。最近は自然の中を走るトレイルランニングにも出場しています。
※フルマラソンを3時間30分未満で走り切ること。
このインタビュー記事は、リモート取材で編集しています。
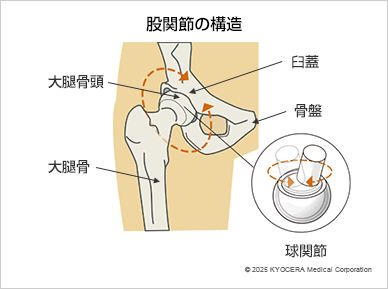
Q. 股関節の構造について教えてください。
A. 股関節は、骨盤の臼蓋(きゅうがい)と呼ばれる窪みと、大腿骨頭(だいたいこっとう)と呼ばれる球状の骨が組み合わさった球関節です。正常な股関節では、臼蓋が大腿骨頭の約80〜90%を覆っています。
股関節は身体の中心に位置する非常に重要な関節であり、歩行時には体重の3〜4倍もの力が加わります。そのため、股関節の周囲は強い筋肉や靱帯で支えられ安定性を保っています。
Q. 代表的な股関節の疾患を教えてください。
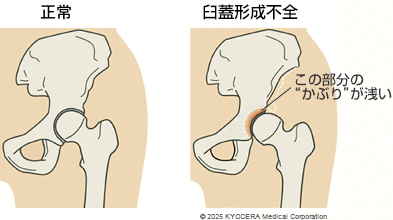
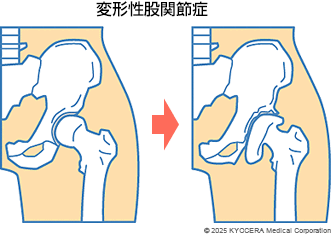
A. 日本人女性に多いといわれているのが、臼蓋形成不全(きゅうがいけいせいふぜん)です。先天的な骨の形態異常で、臼蓋の屋根部分の大きさが小さく、大腿骨頭を覆う割合が75%以下となっている疾患です。この「かぶり」が浅いため股関節に負担がかかりやすく、臼蓋形成不全から変形性股関節症(へんけいせいこかんせつしょう)に進行することがあります。
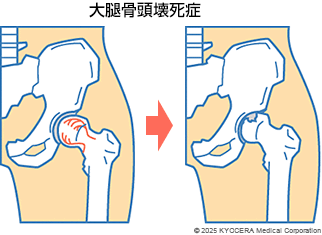
ほかにも、大腿骨頭壊死症(だいたいこっとうえししょう)というものもあります。ステロイド薬の長期・高用量の使用や多量の飲酒、外傷などによって、大腿骨頭部分に栄養障害が起こって骨の組織が徐々に壊死してしまう疾患です。こちらも骨の変形が大腿骨頭から臼蓋にまで進んでいくと、変形性股関節症になることがあります。
Q. 変形性股関節症は、別の疾患から進行して起こるのですか?
A. 特に疾患がなくても加齢に伴って骨の変形が起こってくるケースもあり、その場合は一次性変形性股関節症といいます。一方で、先に申し上げたような、ある疾患に起因して股関節が変形していく場合は、二次性変形性股関節症といいます。日本では二次性が多いことが知られています。
Q. 変形性股関節症は、どのような方に多くみられますか?
A. 臼蓋形成不全が女性に多くみられることから、変形性股関節症の患者さんも女性の割合が高いです。70代前後から進行しはじめ、来院されるのは70代後半から80代の患者さんが中心です。長寿社会の今、80代~90代でも手術を受けて治療をされる方が増えてきています。
Q. 症状について教えてください。
A. 最も多いのは、歩行時に生じる股関節の違和感や痛みです。初期では椅子から立ち上がるときやベッドから起き上がるとき、車の乗り降りをするときなどに痛みが出るケースが多いです。進行すると、クッションの役割をもつ軟骨がすり減ってしまうため、軽微な動きでも骨同士がぶつかることで痛みが出てきます。
![]()
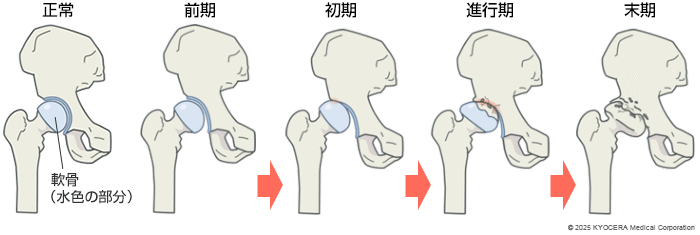
Q. 診断方法についても教えてください。
A. 2週間程度で痛みが落ち着く場合は筋肉や靱帯が原因のことが多いですが、1カ月以上続く場合は変形性股関節症の可能性があります。
レントゲン検査を行い、関節のすき間(軟骨部分)がいびつな形状になっていないか、すき間の大きさに左右差がないかを確認します。軟骨のすり減り具合から進行程度を判断します。必要に応じてCTやMRIなどの検査を行います。
Q. どのように治療するのですか?
A. 変形の進行度合いによって治療方法は異なりますが、基本的には保存的治療から始めます。急性期(症状が急に現れ始める時期)には消炎鎮痛剤などの薬物療法を行い、慢性期(症状が落ち着き安定した状態が続く時期)には薬物療法と並行して、ストレッチや簡単な筋力訓練などの運動療法も行います。
また股関節にかかる負担を軽減するために杖の使用をお願いしたり、体重をコントロールすることも重要になります。ご自身で行うことが難しい場合は、入院していただき食事制限や運動療法による体重コントロールを行うこともあります。
 Q. 運動療法によって症状が緩和されることもありますか?
Q. 運動療法によって症状が緩和されることもありますか?
A. 股関節を動かしすぎると骨に負担がかかりますが、貧乏ゆすりのような細かく持続的な運動を行うことで、股関節周囲の固まっていた筋肉がほぐれ、痛みが軽減することもあります。
他にもヨガのポーズなどで股関節の可動域が改善される場合もあります。
また臼蓋形成不全の患者さんは直立した際に臼蓋の屋根部分に局所的な負担がかかります。そこで脚を広げて立つようにすると負荷のかかるポイントをずらすことが出来ます。そのような細かい生活指導も行っています。
Q. 変形性股関節症の手術の考え方について教えてください。
A. 変形が進行している場合はいずれ手術になる可能性が高いですが、多くの方にとって手術を受け入れる決断は簡単ではないと思います。まずは保存的治療を行いながら患者さんとの対話を続けていきます。
変形が強い場合でも、患者さん自身があまり痛みを感じていない場合は、積極的に手術を勧めることはありません。
一方で、日常生活に支障が出るほどの強い痛みや歩行障害がある場合は、手術を検討するべきだと思います。『痛みのために我慢してきたことを出来るようにする』、そのための手段として手術があります。患者さんにとって最適な選択が出来るよう、一緒に考えていきます。
Q. どのような手術になりますか?
A. 人工股関節置換術(じんこうこかんせつちかんじゅつ)という、傷んだ部分を取り除き人工物(インプラント)に置き換える手術です。大腿骨頭を切除し、大腿骨の中にステムという金属を入れて骨頭ボールを取り付けます。さらに臼蓋側にはカップを設置し、そこに軟骨の代わりになるポリエチレンライナーを装着し、骨頭ボールをはめ込みます。手術の進め方は医師によって異なります。
![]()
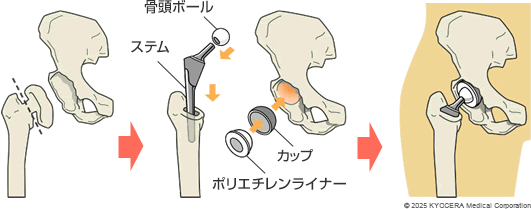
Q. どのようにインプラントを選択されているのですか?
A. インプラントには大きく分けて2種類あります。骨セメントを使用するセメントタイプと、使用せず直接骨と固定するセメントレスタイプです。最近のインプラントは性能が向上し、骨との結合性が高まっているため、多くの場合はセメントレスタイプを使用しています。しかしご高齢の方で骨が脆弱な場合は、セメントタイプを選択することもあります。患者さんの年齢や骨の状態に合わせて最適なものを選んでいます。
Q. 手術の進め方が医師によって異なるという点について教えてください。
A. 股関節に進入するアプローチ法が複数ありますが、私は主にALS(前側方進入法)を取り入れています。多様な症例に適応できる汎用性の高さと、上下方向ともに皮膚の切開範囲を広げやすい所が利点です。また筋肉をほとんど損傷せずに手術ができるため、術後の筋力低下を抑えられるというメリットもあります。視野が狭い術式なので熟練した手技が求められますが、患者さんの身体にかかる負担が軽減でき、早期回復に貢献できます。
![]()
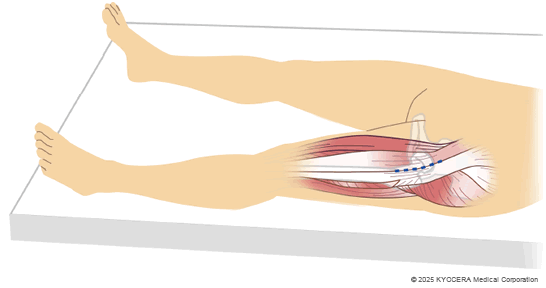
 Q. 以前と比べて、手術の進め方に変化はありますか?
Q. 以前と比べて、手術の進め方に変化はありますか?
A. 人工股関節置換術で最も重要なのは、正しい角度で正しい位置にインプラントを設置することです。インプラントの設置が正確でない場合は、徐々にインプラントがゆるんでしまい、再置換術が必要になることもあります。近年ナビゲーションシステムというものが発達しており、手術中にリアルタイムで設置角度を確認出来るようになり、より正確にインプラントの設置が可能になりました。
当院でも数年前より導入しており、術前計画と手術経験に加え、ナビゲーションの数値情報も見ながら総合的に判断し、手術を行っています。
Q. 術後の流れについても教えてください。
A. 多くのケースでは手術の翌日からリハビリを開始し、早期に歩行練習を行います。荷重時の痛みは術後すぐに軽減しますが、創部の痛みは患者さんによって個人差があるため、痛みに応じてリハビリを進めていきます。
手術の翌日から動くことができれば気分も食欲も落ちにくく、リハビリがスムーズに進められます。手術を受けた患者さんの多くは、「手術してよかった」と笑顔でおっしゃられます。股関節の動きが良くなることで姿勢も改善し、まっすぐ前を向いて歩けるようになるため、歩き方だけでなく生活にも自信がついてくるようです。
 Q. よくわかりました。では最後に、先生が診療において心がけていることを教えてください。
Q. よくわかりました。では最後に、先生が診療において心がけていることを教えてください。
A. 可能な限り患者さんのニーズに沿った治療を第一に考えています。手術が必要になった場合は、患者さんやそのご家族としっかり話し合い、適切な時期や入院期間などを検討していきます。不安を抱えたまま手術を行うと、術後の回復にも影響します。しっかりと納得していただき安心して手術に臨めるように心がけています。
リモート取材日:2025.9.19
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
股関節疾患の治療では、患者さんのお困りごとやご要望をよくお聞きし、ニーズに合った治療法をご提案しています。