先生があなたに伝えたいこと
【西尾 祥史】趣味や生き甲斐を取り戻して健康寿命を延ばすことが、人工股関節の担う役割です。

兵庫医科大学病院
にしお しょうじ
西尾 祥史 先生
専門:股関節
西尾先生の一面
1.最近気になることは何ですか?
超高齢社会で子ども達の負担がどんどん増していきますから、高齢者がいかに元気に健康で社会を支えていくのか、可及的速やかに解決するべき問題だと思います。支える側に立てる方が一人でも二人でも増えてほしいものです。
2.休日には何をして過ごしますか?
子どもや妻と映画を観に行ったり、買い物に行ったりしています。
Q. 股関節の疾患で、人工股関節に至るものにはどのようなものがあるのでしょうか?
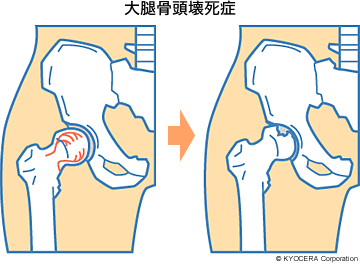
 A. 主な疾患は加齢による変形性股関節症です。それに大腿骨頭壊死症(だいたいこっとうえししょう)、関節リウマチ、透析性の股関節症などがあります。
A. 主な疾患は加齢による変形性股関節症です。それに大腿骨頭壊死症(だいたいこっとうえししょう)、関節リウマチ、透析性の股関節症などがあります。
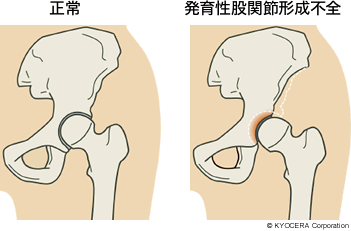
このうち変形性股関節症は、軟骨がすり減ることで痛みや変形が起きる疾患です。肥満などによる一次性と、発育性股関節形成不全(はついくせいこかんせつけいせいふぜん)などによる二次性、それと最近の概念で股関節インピンジメント(FAI:Femoroacetabular Impingement)といったことが原因です。なかでも日本人の場合は発育性股関節形成不全によるものがほとんどを占めています。
Q. 変形性股関節症の原因となる発育性股関節形成不全、FAIとはどういう疾患ですか?
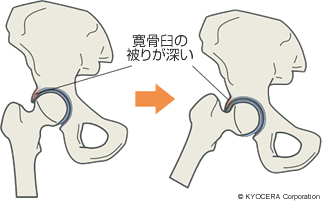
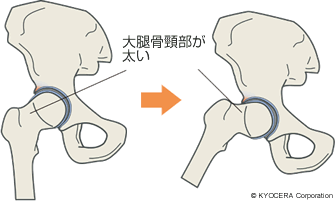
A. 発育性股関節形成不全は臼蓋の被りが浅いために、骨頭がすっぽり覆われないままに体重の負荷を受けますから、早くに軟骨がすり減って痛みや変形が現われます。FAIは大腿骨頸部(だいたいこつけいぶ:大腿骨の首の部分)が隆起していたり、臼蓋の被りが深くて前にすり出たりする形状になっているために、動かすたびに前方でぶつかり、軟骨や軟骨の周りにある関節唇(かんせつしん)を傷め、関節唇を損傷したあとに軟骨も損傷して変形性股関節症へ至ります。
![]()
Q. 大腿骨頭壊死症、関節リウマチ、透析性の股関節症についても少し詳しく教えてください。
A. 大腿骨頭壊死症は、血流の非常に乏しいところの血管が詰まって壊死が起こります。特に原因がなく壊死してしまうこともありますが、アルコールの多量摂取、ステロイド治療を集中的に受けた方はリスクが高いといわれています。関節リウマチは滑膜(かつまく)の炎症が起き、関節が破壊されてしまいます。透析性の股関節症は、透析では濾しきれない不純物のなかにアミロイドという蛋白質があって、これが大腿骨頭などに沈着して骨嚢腫(こつのうしゅ)になることがあり、関節を破壊してしまいます。この場合、骨移植という方法もありますけれども、年配の方の場合は人工股関節の適応になります。
Q. 変形性股関節症を含めてそれらの疾患の治療法としては手術しかないのでしょうか。
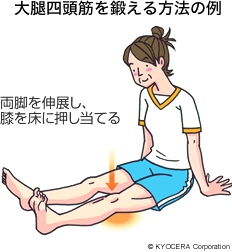 A. まずは保存療法です。たとえばステロイドによる大腿骨頭壊死症の場合、病気によってステロイド治療をやめるわけにはいきませんので、これまで通り治療は継続していただきます。合わせて、杖を使うなど股関節への負担を軽減するよう生活指導します。臀筋(でんきん)や大腿四頭筋(だいたいしとうきん)など股関節周りの筋肉を鍛えることは、変形性股関節症の治療と共通していますし、さらに股関節症の場合は、拘縮(こうしゅく)があると人工股関節後の可動域(かどういき:人工股関節を動かすことができる角度)に影響しますので、今後、人工股関節手術をすることを考えて、ストレッチを続けて可動域を確保しておくことが大事です。余裕があればプールでの水中歩行、ゴムチューブを使って体操するということも良いでしょう。
A. まずは保存療法です。たとえばステロイドによる大腿骨頭壊死症の場合、病気によってステロイド治療をやめるわけにはいきませんので、これまで通り治療は継続していただきます。合わせて、杖を使うなど股関節への負担を軽減するよう生活指導します。臀筋(でんきん)や大腿四頭筋(だいたいしとうきん)など股関節周りの筋肉を鍛えることは、変形性股関節症の治療と共通していますし、さらに股関節症の場合は、拘縮(こうしゅく)があると人工股関節後の可動域(かどういき:人工股関節を動かすことができる角度)に影響しますので、今後、人工股関節手術をすることを考えて、ストレッチを続けて可動域を確保しておくことが大事です。余裕があればプールでの水中歩行、ゴムチューブを使って体操するということも良いでしょう。
いずれの疾患も元の正常な状態まで戻すことはできないのですから、治療は、いかに進行を止めるか、いかに加齢に抗うかということになります。そして、最初から保存療法では改善の見込みが低いと判断した場合や、保存療法を続けているが効果がみられず、生活に支障のあるような痛みが出てきたというときに手術を選択することになります。
 Q. 手術はイコール人工股関節手術なのですか?
Q. 手術はイコール人工股関節手術なのですか?
A. 発育性股関節形成不全による変形性股関節症については、お若い方で関節の変形程度が前期、初期などで、関節の適合性が良い(関節が適切に合わさっている)症例では、寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)が有効です。将来的に人工股関節が必要になるとしても、それまでの時間を延ばすことができます。
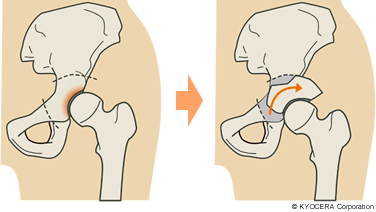
Q. 寛骨臼回転骨切り術とはどういう手術ですか?
A. そそり立ったような形状の臼蓋を本来のどっしりとした形にして、骨頭をすっぽり覆うようにします。当院では2012年までは、骨盤の外側からドーム状に切り前側方回転されるRAO(Rotational acetabular osteotomy)という術式を採用していましたが、現在は、福岡大学の内藤先生が考えられた、骨盤の内壁から切り抜いて回転させるCPO(Curved Periacetabular Osteotomy)を採用しています。RAOでは後方または側方から皮膚を40センチほど切って筋腱(きんけん)を切離していましたが、CPOなら前方から切開して大腿直筋などをよけることで骨盤の内側を全部見ることができ、筋腱を切らなくて済みます。傷口も7~8センチです。発育性股関節形成不全は女性に多いですから、傷がさほど気にならないので喜んでいただいています。
![]()
Q. 若い方でも変形が高度であれば、人工股関節のほうが良いということでしょうか?
 A. 施設によっては進行期でも骨切り術をされるところがあると思いますが、軟骨がすり減って関節裂隙(かんせつれつげき:関節の隙間)が消失していたり、骨膿疱(こつのうほう:関節液などが骨に侵入し骨がもろくなること)ができていたりすると、骨切り術のメリットは低くなってしまいますので、当院では人工股関節をお勧めしています。しかし実際には、10代から30代などの若い方で、そこまで変形が進んでいる方はあまりいらっしゃいません。
A. 施設によっては進行期でも骨切り術をされるところがあると思いますが、軟骨がすり減って関節裂隙(かんせつれつげき:関節の隙間)が消失していたり、骨膿疱(こつのうほう:関節液などが骨に侵入し骨がもろくなること)ができていたりすると、骨切り術のメリットは低くなってしまいますので、当院では人工股関節をお勧めしています。しかし実際には、10代から30代などの若い方で、そこまで変形が進んでいる方はあまりいらっしゃいません。
Q. なるほど。骨切り術にはほかに種類がありますか?
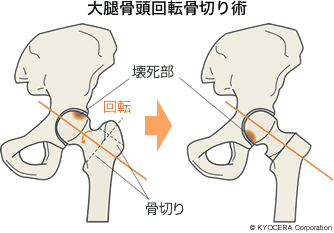
A. 大腿骨頭壊死症には大腿骨頭回転骨切り術といって、骨頭の下の部分を切って、軟骨が壊死している部分を前方あるいは後方へ回転させ、荷重が健常な部分にかかるようにする手術があります。変形性股関節症に比べると、若い患者さんが多いので、壊死範囲が小さい場合は積極的に選択して良い手術です。ただし壊死範囲が臼蓋の外縁を越えてしまったり、荷重部全域に渡っている、関節裂隙がなくなってしまったりしている方には人工股関節が適応です。
Q. 人工股関節手術についてお伺いします。人工股関節手術の効果とは何でしょうか?
A. 人工股関節は最終的な治療ですが、痛みに耐え、したいことのできない生活を改善する、生活の質(QOL)を大きく上げることができる手術です。たとえば女性の平均寿命は87歳くらいですが、自立して生活できる健康寿命との開きが10年あるといわれています。認知症や大きな持病はないのに、股関節が悪いせいで買い物やトイレなどに介護が必要な方も多いのです。そういった方の10年を、心身ともに元気で過ごしていただくための手術だと考えています。
Q. 人工股関節手術はとても進歩していると聞いています。最新の手術について教えてください。
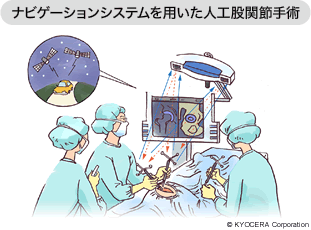 A. 当科では2006年より「イメージフリーナビゲーションシステム」を導入しています。ナビゲーションシステムというのは、カーナビゲーションと同じで、骨を切ったり、ソケットやステムを設置したりする角度が正しいかどうか、コンピュータ画面により確認しながら手術を行うシステムです。一般的なナビゲーションシステムと違い、イメージフリーは術中に赤外線による計測を利用するため、被爆の問題がないのが利点です。
A. 当科では2006年より「イメージフリーナビゲーションシステム」を導入しています。ナビゲーションシステムというのは、カーナビゲーションと同じで、骨を切ったり、ソケットやステムを設置したりする角度が正しいかどうか、コンピュータ画面により確認しながら手術を行うシステムです。一般的なナビゲーションシステムと違い、イメージフリーは術中に赤外線による計測を利用するため、被爆の問題がないのが利点です。
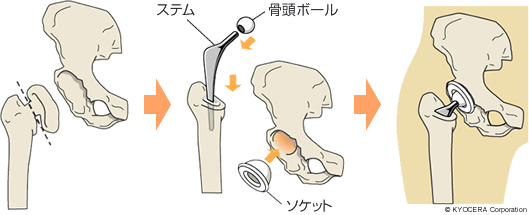
 Q. ナビゲーションシステムで、より正確な手術が可能になったということですね。
Q. ナビゲーションシステムで、より正確な手術が可能になったということですね。
A. はい。正確さを増すことで、人工股関節の合併症のひとつである、脱臼のリスクが大幅に低減しました。また医師にとっては教育ツールとしても有効だと感じています。画面上で臼蓋とソケットの傾斜角、ステムの設置角などが手に取るようにわかり、ナビゲーションのない場合の手術に対応できる目を養うことができます。
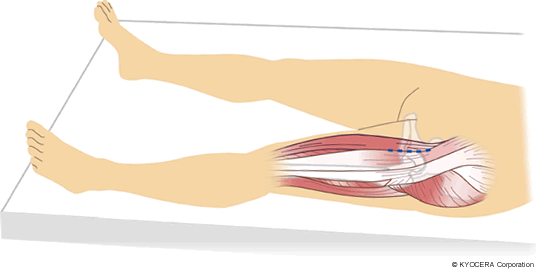
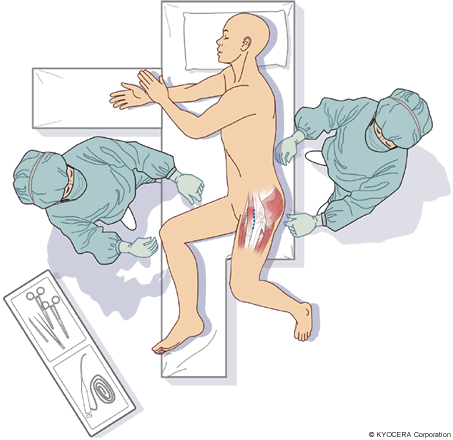
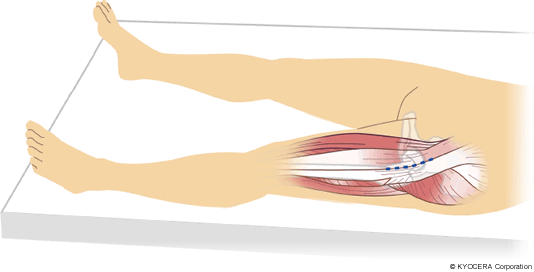
Q. 手術方法のMIS(エムアイエス:最小侵襲手術)もよく耳にしますが、これはどういったものでしょうか?
A. 本当のMISは皮膚切開の小ささもさることながら、筋腱を切離しないということだと思います。侵入法として、従来からあるアプローチでは筋腱を切る必要がありましたが、当院では筋肉の間から進入するDAA(前方アプローチ)、OCM(側臥位前側方アプローチ)、ALS(仰臥位前側方アプローチ)を採用しています。一方で、肥満や筋肉質の方、股関節が高位脱臼(こういだっきゅう:高い位置で脱臼した状態)しているとか、再置換ですとか、正確な手術のために筋腱を切ったほうが良いと判断した場合は、躊躇することなく従来のアプローチを採用します。
![]()
![]()
![]()
Q. 人工股関節も進歩しているのでしょうか?
A. 人工股関節はソケット&ボール構造になっていて、ソケットに骨頭ボールを嵌めるのですが、人工軟骨のポリエチレン部分に特殊な処理をすることで、摩耗のリスクがかなり低減し、ソケットも薄くすることができ、その分、大きいボールを入れられるようになりました。ボールが大きいということは、ジャンピングディスタンスが大きい、すなわちボールが抜けるまでの角度が大きくなるということで、やはり脱臼のリスクを下げることにつながっています。今では、術後3ヵ月ほど経って問題のない患者さんには、基本、可動域の制限を設けていません。それは手術の進歩とともに人工股関節の進歩があってこそなんです。
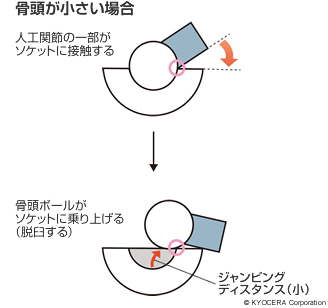
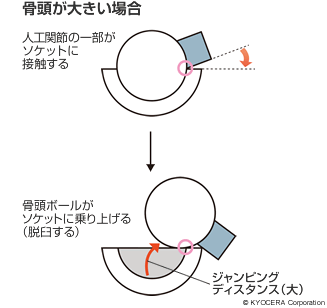
 Q. 耐用年数はどれくらいなのでしょうか?
Q. 耐用年数はどれくらいなのでしょうか?
A. 20年から30年といわれています。ただし、10年で壊れるかもしれないということを十分に納得された上で、生きがいのトライアスロンに参加されたり、労働作業に戻られたりして、大変喜ばれているというケースもあります。以前にも増して、"楽しみ、生き甲斐、生活の質の向上を求めて手術を受ける"というように、患者さんの考え方が変化してきていると思います。
Q. さまざまな進歩でそれができるようになったということですね。
A. はい。そこまでハードな使い方をされずに、「介助なしで買い物に行けたよ」とか「夫婦で海外旅行へ行ったよ」と、検診の際に笑顔を見せてくださる患者さんが大多数です。
Q. よくわかりました。ところでこちらでは再置換術(さいちかんじゅつ)の症例も多いと聞いています。
A. 再置換術の患者さんが増えてきている、ということもあります。人工股関節が劇的に進化したのはここ10年ほどですが、それ以前、私たちの先輩医師がされた手術の患者さんが再置換を受けられる症例が多くなってきました。 まず、再置換というのはポリエチレンの摩耗からくるゆるみが原因となることが多いです。ポリエチレンの摩耗粉(まもうふん)によって骨溶解(こつようかい)が生じ、人工股関節が弛んでくると、不安定性や痛みが出ます。再置換の場合、人工股関節を抜いて新しいものを入れますが、その際、土台となる骨をしっかりさせようというのが日本の整形外科では主流となる考え方です。当院では主に、骨の欠損部分に、骨を補てんする「同種骨移植」を行っており、その骨は、手術を受けた他の患者さんから同意を得て、冷凍保存している骨バンクから提供してもらいます。骨欠損が高度になれば術前のプランニングも難しくなりますし、骨移植ができる施設でないとなかなか難しいといえますね。
 Q. 人工股関節の異常を早く見つけるためにも定期検診は重要なのでしょうね。
Q. 人工股関節の異常を早く見つけるためにも定期検診は重要なのでしょうね。
A. はい。1年に1回は検診を受けていただきたいと思います。早ければ人工股関節全部を取り換えるのではなく、一部の部品を取り換えるだけで済むこともあります。また、股関節を手術したことによって腰が曲がってきた、逆に股関節を治したから脊椎の変形が改善したというような方もおられますので、当科の定期検診ではそういう総合的な側面から診ることを実践しています。
 Q. ありがとうございました。最後に先生が治療を行う上で、大切にされていることをお聞かせください。
Q. ありがとうございました。最後に先生が治療を行う上で、大切にされていることをお聞かせください。
A. 患者さんのご希望をまず一番に考えたいと思っています。その上で、画像や診察所見で正確な情報をご提供し、相談しながらその方その方にとってベストな治療法、手術法を選ぶということです。人工股関節手術についても、早過ぎるとか遅過ぎたとかではなく、患者さんが「やろう」と決心されたときがベストなタイミングだと思いますし、ご本人にもそうお話ししています。患者さんは個々に違うのだという当たり前のことこそ、大事にしたいですね。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2015.12.25
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
趣味や生き甲斐を取り戻して健康寿命を延ばすことが、人工股関節の担う役割です。