先生があなたに伝えたいこと
【林 淳慈】「自分だったら何をしてほしいか」、そう問いかけながら、基礎医学の勉強から手術後の振り返りまで、日々研鑽を積んでこそメスを握る資格があると思っています。
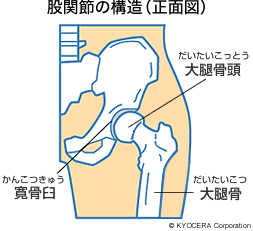 Q. まず、人工関節に至る疾患について教えてください。
Q. まず、人工関節に至る疾患について教えてください。
A. 圧倒的に多いのが変形性関節症です。それと関節リウマチ、股関節では大腿骨頭壊死症(だいたいこっとうえししょう)、膝では大腿骨顆部骨壊死(だいたいこつかぶこつえし)、高齢者の大腿骨頸部骨折(だいたいこつけいぶこっせつ)でも人工関節になる場合があります。
Q. では、圧倒的に多いという変形性関節症はどこがどのように悪くなるのでしょうか?
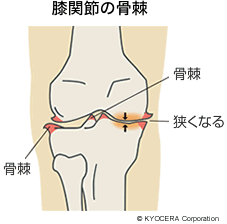 A. 関節の軟骨は荷重を支えるクッションの役割をしますが、その軟骨がすり減ってしまうのです。磨り減ると、軟骨面で荷重を受ける能力が減りますので、その分、なんとか骨の接触面積を増やそうとして骨棘(こつきょく)が出てきて、関節が変形し、動きが悪くなります。つまり、面積を広げ荷重を減らし、なるべく動かさないようにする、人体の防御機能が働くわけですね。進行して末期になると、骨棘によって骨が円形から楕円形のような形になって動きはとても悪くなりますが、痛みはなくなります。
A. 関節の軟骨は荷重を支えるクッションの役割をしますが、その軟骨がすり減ってしまうのです。磨り減ると、軟骨面で荷重を受ける能力が減りますので、その分、なんとか骨の接触面積を増やそうとして骨棘(こつきょく)が出てきて、関節が変形し、動きが悪くなります。つまり、面積を広げ荷重を減らし、なるべく動かさないようにする、人体の防御機能が働くわけですね。進行して末期になると、骨棘によって骨が円形から楕円形のような形になって動きはとても悪くなりますが、痛みはなくなります。
 Q. 変形の強さが、すなわち痛みの強さではないということでしょうか?
Q. 変形の強さが、すなわち痛みの強さではないということでしょうか?
A. そうです。ご説明した通り、関節は動かさない状態が続くと動きは悪くなりますが、痛みはなくなります。逆に骨棘によって動きが妨げられる前、小さな面積で荷重を受けているようなときが本当に痛い。ですから関節の変形が高度でも、手術をせずに「このままで良いです」という方もいらっしゃいます。痛い時期を過ぎて不自由ながらも生活している方は、たくさんいらっしゃると思います。
Q. 手術をする、しない、あるいは手術を受けるタイミングには個人差があるといえそうですね。
 A. わかりやすくいえば「患者さんが決める」、ということです。但し、関節リウマチは別です。関節リウマチは関節自体が破壊されることで傷むのです。それを我慢して、破壊が進んでしまうと、手術の際に特殊な人工関節を使わなければならなくなりますから、「そろそろ手術をしたほうが良いね」とお勧めします。一方、変形性関節症は、ご本人の気持ち、意思が最も大切です。もちろん、外に出られなくなって今までできていたことができなくなると、みなさん落胆されますし、気持ちも消極的に後ろ向きの生活になりますから、「手術もひとつの手だよ」とアドバイスします。しかし、それを患者さんがどう捉えられるか、なんですね。関節の機能を取り戻したい! と願われているかどうか。もし、ご家族が手術を希望して連れてこられたとしても、ご本人が嫌だとおっしゃると、その後のリハビリもうまくいきません。だから、患者さんから「手術をしたい」という言葉を聞かない限り、私は手術はしません。
A. わかりやすくいえば「患者さんが決める」、ということです。但し、関節リウマチは別です。関節リウマチは関節自体が破壊されることで傷むのです。それを我慢して、破壊が進んでしまうと、手術の際に特殊な人工関節を使わなければならなくなりますから、「そろそろ手術をしたほうが良いね」とお勧めします。一方、変形性関節症は、ご本人の気持ち、意思が最も大切です。もちろん、外に出られなくなって今までできていたことができなくなると、みなさん落胆されますし、気持ちも消極的に後ろ向きの生活になりますから、「手術もひとつの手だよ」とアドバイスします。しかし、それを患者さんがどう捉えられるか、なんですね。関節の機能を取り戻したい! と願われているかどうか。もし、ご家族が手術を希望して連れてこられたとしても、ご本人が嫌だとおっしゃると、その後のリハビリもうまくいきません。だから、患者さんから「手術をしたい」という言葉を聞かない限り、私は手術はしません。
Q. それが手術に対する先生のポリシーなのですね。
A. 過去に何度か経験があったんです。ご家族のご意向も強くて手術をしたけれども、リハビリのときに「こんなはずではなかった」、「私は手術なんかしたくなかった」とおっしゃられて、リハビリが思うように進みませんでした。それが手術後の成績にも大きく影響します。ですからレントゲン所見だけではなく、私は実際に患者さんを診て触らせてもらって、人となりもみて、「一緒にがんばりましょう」というお話ができれば手術をします。他の施設からのご紹介でも、まだ手術への気持ちが固まっていない患者さんは、一旦戻っていただくこともある、それくらい気持ちの部分は大きいんです。
 Q. 手術に至るまでの間にはどのような治療法があるのですか?
Q. 手術に至るまでの間にはどのような治療法があるのですか?
A. 保存療法、おもに筋力強化ですね。特に大腿四頭筋(だいたいしとうきん)や中臀筋(ちゅうでんきん)の筋力をしっかり鍛えるのは有効です。また足底板(そくていばん)といって、靴底にインソールを入れる方法もあります。当院では装具屋さんではなくて、理学療法士が担当しています。歩くところを見て、いろいろなパーツを組み合わせて、患者さんに実際に歩いてもらい、OKなら売店でパーツを購入してもらい靴に入れます。材料費だけで良いので喜ばれています。膝の場合はサポーターでがっちり固定する方法もあります。あとは、場合に応じて痛み止めの服用や、膝ならヒアルロン酸の注射などを行います。ただし、痛み止めは副作用の問題があります。飲み続けないと痛みが頭から離れないような状態なら、手術を考える時期だと思います。
Q. 手術は人工関節手術しかないのですか?
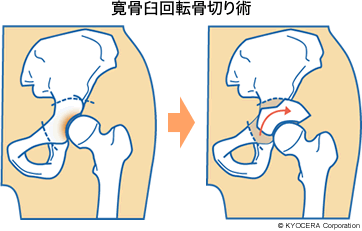
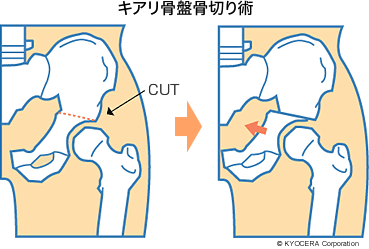
A. 股関節で変形性関節症が比較的軽度で、軟骨がまだ残っている状態で、なおかつ若い方には、寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)を行うことがあります。寛骨臼の周りをドーム状に切って回転させ、骨頭を覆うようにして、荷重面積を確保するんです。50歳までの方にはとても有効です。50歳を超えると若干、成績が落ちますので、その場合は患者さんと相談して人工股関節か骨切り術かを決めています。ほかにも、大腿骨外反骨切り術(だいたいこつがいはんこつきりじゅつ)、キアリ骨盤骨切り術などがあります。しかし、今は人工股関節の進歩が素晴らしいので、進行した症例には、私は骨切り術よりも人工股関節にするほうが良いと思っています。
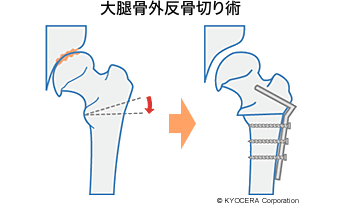
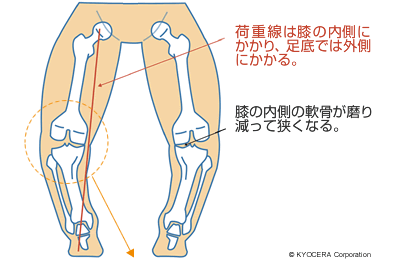
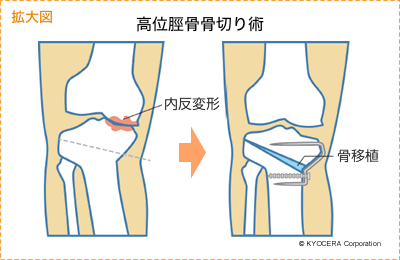
膝関節では、若くて、脚がO脚になってしまっている方に高位脛骨骨切り術(こういけいこつこつきりじゅつ)を行うととても良くなります。O脚は内側の関節軟骨が磨り減ることで起こるので、脛骨を切って向きをややX脚気味にして内側の荷重を減らします。すると線維軟骨という、少し質は悪いのですが軟骨ができてきます。再生軟骨ですから15年くらいで悪くなる場合もありますが、それでも人工膝関節になる時期を延ばすことができます。最近は、大学病院などで骨切り術と自家培養軟骨移植術(※)を同時に行う手術をされているところもありますので、関心のある方は検討されても良いかもしれません。ただ、年齢や軟骨欠損の程度など制限があります。
※自家培養軟骨移植術:患者さん自身の軟骨から細胞を増やすので、拒絶反応が少なく、広い範囲の軟骨欠損にも対応できる移植方法。
![]()
Q. 人工関節の進歩は素晴らしいとおっしゃいましたが、具体的にはどんな進歩があったのでしょうか?
 A. 股関節にも膝関節にもいえることですが、摺動面(しゅうどうめん:関節のこすれ合う面)に使われている、ポリエチレンが進歩しました。特に股関節では摺動面に金属やセラミックを使うタイプもありますが、その中で最も成績がよく安定しているのが、セラミックの骨頭とポリエチレンのカップの組み合わせだと思っています。以前は、ポリエチレンの摩耗によって人工関節が弛むリスクがありましたが、今はポリエチレンの硬度が上がり、さらに、そこにビタミンEを注入して酸化しにくくなり、非常に成績が良好になりました。そのため、再置換術(さいちかんじゅつ:人工関節を入れ換える手術)はかなり減少しました。私がこの病院へ来ておよそ20年になりますが、再置換術の事例はゼロです。他には、ステムが短くなって日本人に合うようになりましたし、骨との固着性能が格段に良くなって、ストレスシールディング(Stress Shielding ※)と呼ばれる大腿骨近位(だいたいこつきんい:大腿骨の骨盤に近い方)の骨が痩せることも起こりにくくなりました。
A. 股関節にも膝関節にもいえることですが、摺動面(しゅうどうめん:関節のこすれ合う面)に使われている、ポリエチレンが進歩しました。特に股関節では摺動面に金属やセラミックを使うタイプもありますが、その中で最も成績がよく安定しているのが、セラミックの骨頭とポリエチレンのカップの組み合わせだと思っています。以前は、ポリエチレンの摩耗によって人工関節が弛むリスクがありましたが、今はポリエチレンの硬度が上がり、さらに、そこにビタミンEを注入して酸化しにくくなり、非常に成績が良好になりました。そのため、再置換術(さいちかんじゅつ:人工関節を入れ換える手術)はかなり減少しました。私がこの病院へ来ておよそ20年になりますが、再置換術の事例はゼロです。他には、ステムが短くなって日本人に合うようになりましたし、骨との固着性能が格段に良くなって、ストレスシールディング(Stress Shielding ※)と呼ばれる大腿骨近位(だいたいこつきんい:大腿骨の骨盤に近い方)の骨が痩せることも起こりにくくなりました。
※人工関節と骨との接合部分は常に荷重がかかり骨は強くなるが、それ以外の本来強い荷重がかかるべき部分の骨が弱くなってしまうこと。
 Q. 特に股関節において劇的に進歩したのですね。
Q. 特に股関節において劇的に進歩したのですね。
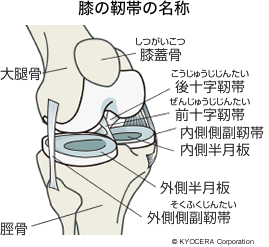
A. 膝関節は、もともと良い成績が得られていたんです。といっても問題がないわけではなくて、45度以上曲げる作業を長期に続けると人工膝関節がゆるむリスクがあります。それを改善するため、前十字靭帯(ぜんじゅうじじんたい)も後十字靭帯(こうじゅうじじんたい)も残すタイプの人工膝関節が開発されています。
Q. 先生はどのようなタイプの人工膝関節を採用されているのですか? その理由とともに教えてください。
 A. 前十字靭帯は切り、後十字靭帯は残すタイプを使っています。
A. 前十字靭帯は切り、後十字靭帯は残すタイプを使っています。
靭帯を両方とも切ると曲がりやすくなりますがガタつきます。不安定性が残ってしまうのです。技術的には切ったほうが手術の際に楽なんですが、患者さんによっては、またぐ動作や階段の昇り降りのときに少しグラつくということがあると困る方もいらっしゃいます。私が目指すのは、「不安定性がなく、よく曲がる膝」。ですから、後十字靭帯は残せる状態なら必ず残すようにしているのです。
Q. 人工関節の耐用年数も延びたのではないでしょうか?
A. 適切な人工関節を選択して、正確な位置と角度で、きちんと人工関節を設置する手術をすれば、現時点でも30年とか40年の耐用年数は期待できると思います。
Q. 適切な人工関節を選択するというのは、患者さんに合ったものを選択するということですか?
 A. それもありますが、人工関節は日進月歩で改良されていきます。しかしまれに、結果的に改悪だったということもあります。これは、しばらく使ったけどダメでした、ということにならないよう、医師が責任を持って選択しなければならないということを示唆しています。つまり、新しいから良いという判断ではなくて、自分の責任で良いと思うものを選ぶことが肝要です。そのためには、私自身が重要視していることですが、整形外科医として、手術だけでなく基礎医学の勉強も必要だと思うんです。遺伝子レベルとまではいかなくても、細胞レベルのことは理解して、どういうことが体の中で起こるのかを理解した上で人工関節を選択して、手術をしてほしい。あるいは開発に携わっていただきたい、そう強く願っています。
A. それもありますが、人工関節は日進月歩で改良されていきます。しかしまれに、結果的に改悪だったということもあります。これは、しばらく使ったけどダメでした、ということにならないよう、医師が責任を持って選択しなければならないということを示唆しています。つまり、新しいから良いという判断ではなくて、自分の責任で良いと思うものを選ぶことが肝要です。そのためには、私自身が重要視していることですが、整形外科医として、手術だけでなく基礎医学の勉強も必要だと思うんです。遺伝子レベルとまではいかなくても、細胞レベルのことは理解して、どういうことが体の中で起こるのかを理解した上で人工関節を選択して、手術をしてほしい。あるいは開発に携わっていただきたい、そう強く願っています。
Q. こちらでは人工関節リウマチセンターを設置されていますね。どのような施設なのですか?
A. 内科や外科とは病棟を分け、人工関節手術の患者さんと一部の脊椎疾患の患者さんのみ入院していただいています。手術もクリーンルームでサージカルヘルメットを着用して行うなど感染対策に万全を期しています。また自己血を専門に扱う認定看護師がおりますし、手術中に術中回収血といって、患者さんから出た血を体内に戻す器械があります。一方で総合病院ですので、たとえば以前実際にあったことですが、術中に心筋梗塞を起こされたとしても対応可能になります。
Q. 人工関節手術における取り組みについて、まずは膝関節から教えてください。
 A. 人工膝関節手術では、事前に3D画像を用いて術前計画を立て、ナビゲーションシステムを活用してそれを手術に反映しています。さらに、X線透視で確認しながら手術を進め、非常に精密度の高い手術を行っています。また、ギャップテクニックといって、伸展、屈曲および深屈曲(しんくっきょく:ひざを深く曲げること)の調整、また、内側と外側の靭帯のバランスも常に同じになるようにしたり、グラつきのない膝にすることを目指しています。これら一連の作業により手術時間は少し長くなりますが、血栓のリスクがあるため駆血帯(くけつたい:血流を止めるゴムなどでできたバンド)は使用しません。ごくまれにですが、血栓が肺に飛ぶと命にも関わるからです。さらに1度、1ミリ単位でデータを取り、手術後の経過を学会で発表をしたり、もし修正すべき点があれば修正したりして次の手術に反映しています。
A. 人工膝関節手術では、事前に3D画像を用いて術前計画を立て、ナビゲーションシステムを活用してそれを手術に反映しています。さらに、X線透視で確認しながら手術を進め、非常に精密度の高い手術を行っています。また、ギャップテクニックといって、伸展、屈曲および深屈曲(しんくっきょく:ひざを深く曲げること)の調整、また、内側と外側の靭帯のバランスも常に同じになるようにしたり、グラつきのない膝にすることを目指しています。これら一連の作業により手術時間は少し長くなりますが、血栓のリスクがあるため駆血帯(くけつたい:血流を止めるゴムなどでできたバンド)は使用しません。ごくまれにですが、血栓が肺に飛ぶと命にも関わるからです。さらに1度、1ミリ単位でデータを取り、手術後の経過を学会で発表をしたり、もし修正すべき点があれば修正したりして次の手術に反映しています。
Q. 股関節については?
A. 股関節も膝関節と同様にX線透視を使って手術をしています。側臥位(そくがい:横向きに寝た状態)ではそれが使えないので仰臥位(ぎょうがい:仰向けに寝た状態)で手術をし、約8cmから9cmの傷で筋肉を一切切らない「DAA」という最小侵襲手術(MIS:エムアイエス)の一つを採用しています。筋肉を切らないので出血も少なく、透視を用いることで人工股関節の正確な設置角度の確認ができます。また、恥骨結合を見ながら脚の長さを揃えることができるので、脚長差(きゃくちょうさ:左右の脚の長さの差)も解消できます。股関節は特に術前計画が重要で、術中はアドリブを効かせないほど綿密にプランニングしておきます。逆に、膝関節は術中に軟部組織バランスを調整するのでアドリブが効く、という違いがあります。
![]()
Q. 手術には、執刀する先生のポリシーが詰まっているといえそうですね。
A. そうあるべきだと思いますよ。誤解があるかもしれませんが、わかりやすく表現するなら、手術を腕自慢や症例を数える場にしてはいけないと思います。データを取るのもその理念のもと、もし患者さんに想像したような治療結果が出なかった場合、どこに原因があったのかを理論的に理解するためです。データを分析せずに思い込みだけで手術をするのは、患者さんにとっては迷惑な話だと思うんです。
Q. 先生の手術への向き合い方が伝わってきます。それではリハビリについてはどのような取り組みを?
A. 膝ならよく曲がる膝、股関節なら跛行(はこう:足を引きずって歩くこと)なく歩ける状態になって帰っていただくというのがモットーです。そこに向かって、患者さんの歩き方に合わせたプログラムを組んでもらい、1、2週間かけてリハビリを行います。跛行については、それが当たり前と思いこんでいる患者さんの思考を変えなければ、1ヵ月後の検診でまた跛行されているというケースもありますので、そこは徹底しています。退院後も、ある一定期間杖を使ってもらうことで、意識しなくてもきれいに歩けるようになります。
Q. 興味深いお話をありがとうございました。最後に、改めてということになるかもしれませんが、先生が人工関節手術をされる上で大切にされていることを教えてください。
 A. 「自分だったら何をしてほしいか」、それをいつも考えることです。仮に、手術をした人工関節の成績が良くなかったとします。そこには必ず原因があるのです。それをうやむやにしてごまかすなら、医師であったとしても手術はしないほうが良い。その原因を探り、回避するため、自分がメスを握っている間は勉強しない日、進歩しない日があってはいけないというのが持論です。なぜなら、私が患者なら、そうしてほしいからです。基礎医学からしっかり勉強し、手術前には万全に準備を整え、手術中は冷静を保つ。手術後にはそれを精査し、次の手術に進む。そういうことを繰り返してこそ、メスを握る資格があるのだと思っています。
A. 「自分だったら何をしてほしいか」、それをいつも考えることです。仮に、手術をした人工関節の成績が良くなかったとします。そこには必ず原因があるのです。それをうやむやにしてごまかすなら、医師であったとしても手術はしないほうが良い。その原因を探り、回避するため、自分がメスを握っている間は勉強しない日、進歩しない日があってはいけないというのが持論です。なぜなら、私が患者なら、そうしてほしいからです。基礎医学からしっかり勉強し、手術前には万全に準備を整え、手術中は冷静を保つ。手術後にはそれを精査し、次の手術に進む。そういうことを繰り返してこそ、メスを握る資格があるのだと思っています。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2016.4.19
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。




先生からのメッセージ
「自分だったら何をしてほしいか」、そう問いかけながら、基礎医学の勉強から手術後の振り返りまで、日々研鑽を積んでこそメスを握る資格があると思っています。