先生があなたに伝えたいこと
【塗山 正宏】患者さんが「自信」を持って生活していただけるように。そのための治療、手術、リハビリテーションだと思っています。

世田谷人工関節・脊椎クリニック
とやま まさひろ
塗山 正宏 先生
専門:股関節
塗山先生の一面
1.最近気になることは何ですか?
とにかく世界平和ですね。現在世界各地でテロ事件が起きています。最近は北朝鮮との緊張状態が続いており、いつ日本も戦争に巻き込まれるか心配です。世界中で日々罪のない人々が亡くなっているというニュースを聞くたびに本当に心が痛みます。一日でも早く争いのない平和な世界になってほしいと切に願います。
2.休日には何をして過ごしますか?
休日は家族サービスが基本ですが、それ以外はとにかく筋トレして徹底的に自分自身を追い込んでいます(笑)。股関節の手術は他の部位の手術に比べて純粋な力、パワーが必要です。良い手術を行うには、やはり心・技・体が重要です。どれかが欠けても良い手術はできません。体を鍛えることで、心も鍛えられ、そこに最後に技が加わります。とにかく今後も良い手術を行うために、ストイックに筋肉をつけて、体を鍛えていきます(笑)。
 Q. 股関節の疾患にはどのようなものがあるのでしょうか?
Q. 股関節の疾患にはどのようなものがあるのでしょうか?
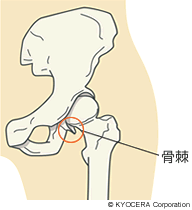
A. 代表的なのは変形性股関節症で、全国に300万人から400万人の患者さんがいるといわれています。関節の表面を覆っている軟骨が摩耗、消滅し、骨と骨が直接こすれ合って痛みや変形が起こることで、股関節を動かしにくくなります。
また、軟骨のすり減った部分に骨棘(こつきょく)が出てくると、動きの制限がさらに大きくなります。ほかに、特発性大腿骨頭壊死症、関節リウマチや大腿骨頚部骨折でも、股関節に痛みが出て歩行が困難になります。
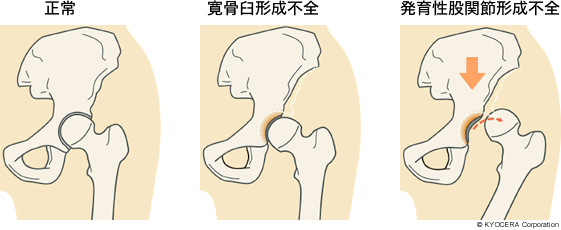
Q. 最も多いという変形性股関節症の主な原因とは何でしょうか?
A. 主な原因としては発育性股関節形成不全があります。以前は先天性股関節脱臼ともいいました。これは、幼児期に関節がはずれてしまったり(脱臼)、はずれかかった状態(亜脱臼)で、治療をしてもその後遺症が残ることにより、年をとってから変形性股関節症を発症することがあります。また、寛骨臼形成不全(かんこつきゅうけいせいふぜん)といって、成長期に寛骨臼の形成が不完全で、股関節の被りが浅い方が、大人になって変形性股関節症へと移行することもあります。ほかに、そういった原因がなく、加齢によって引き起こされる場合や、特発性大腿骨頭壊死症の発症、関節リウマチの進行による場合もあります。
 Q. 変形性股関節症と診断されれば、やはり手術が必要なのでしょうか?
Q. 変形性股関節症と診断されれば、やはり手術が必要なのでしょうか?
A. いいえ、まず行うべきは保存療法です。変形が軽度な場合は、保存療法をしっかり行うことで手術に至らずに済むケースが十分にあります。進行期、末期ですと最終的に手術になってしまうことが多いと思います。それでもその手術の時期を先に延ばせることは、特に若い患者さんに有効なことだと思います。
Q. 保存療法とは具体的にどういうことをするのですか?
A. 基本的には、症状によって、痛み止めの内服薬を使っていただいたり、日常生活の見直しと運動療法を並行します。日常生活の見直しについては様々なポイントがあって、医師から指導をさせていただきます。たとえば、股関節に余計な負担をかけないよう和式の生活をできるだけ洋式にしていただくことがあげられます。床に座るよりは椅子に座る、布団よりはベッド、トイレも洋式のほうが負担が軽減します。あとは正座や重たい荷物を持つこと、長時間立っていることなども避けるように指導します。ほかにも、ハイヒールや底の固い靴ではなくて、クッション性のあるスニーカーなどを履くようお勧めしています。減量も有効ですね。運動療法については、専門の理学療法士から指導してもらいながら、ご自宅で継続して行っていただきます。その上でたびたび通院していただいて、筋力や関節の動きをチェックすることも重要です。筋力の低下を防ぐ意味で、痛みが出ない程度のほど良い運動、歩くとか、可能な方ならプールでの水中歩行などをしていただくとさらに良いと思います。
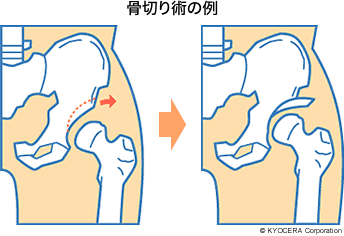
Q. わかりました。手術の選択肢としては人工股関節全置換術しかないのでしょうか?
A. 年代が若い場合には、ご自分の骨を温存する骨切り術も選択肢に入ると思います。骨を切って関節の向きを変えたり、荷重面を傷みのない部分にくるよう矯正したりする手術です。
Q. 骨切り術をすれば人工股関節には至らないのでしょうか?
A. 若いと骨の再生能力が高いですから、そのまま一生大丈夫なこともありますし、場合によっては年をとってから人工股関節手術になることもあります。そうなっても、人工関節の耐用年数が延びた今ですと、人工股関節手術が一生の間に一度で済むというメリットもありえます。股関節の状態やメリット、デメリットを総合的に判断し、より適した手術を選択することになります。
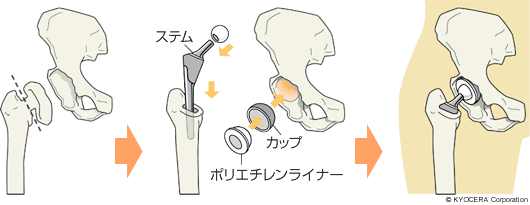
人工股関節全置換術
Q. 今、耐用年数のお話が出ましたけれども、人工股関節は、現在、どれくらいの成績が出ているのですか? それは人工関節の進化などで延びたのでしょうか?
 A. 人工股関節は20年、30年以上機能することが期待できるようになりました。それには、人工股関節の進化が大きく寄与しています。以前は、摺動面(しゅうどうめん:人工関節のこすれ合う面)のポリエチレンライナーの性能が今ほど良くありませんでした。そのため、摩耗することから出る摩耗粉(まもうふん)による、骨溶解(こつようかい)が起き、人工股関節がゆるむという心配がありました。現在では、ポリエチレンライナーの素材にビタミンEを添加して酸化による劣化を防ぐタイプや、Aquala(アクアラ)という新しい表面処理技術が開発されたことにより、摩耗のリスクが大幅に低減しました。特にAquala(アクアラ)は、人の細胞膜と類似の分子構造を持つMPCポリマーをポリエチレンに表面加工して、その摺動面に水の膜のようなものを作って湿潤性をアップさせることにより、摩擦係数を格段に減らすことが期待できる技術です。
A. 人工股関節は20年、30年以上機能することが期待できるようになりました。それには、人工股関節の進化が大きく寄与しています。以前は、摺動面(しゅうどうめん:人工関節のこすれ合う面)のポリエチレンライナーの性能が今ほど良くありませんでした。そのため、摩耗することから出る摩耗粉(まもうふん)による、骨溶解(こつようかい)が起き、人工股関節がゆるむという心配がありました。現在では、ポリエチレンライナーの素材にビタミンEを添加して酸化による劣化を防ぐタイプや、Aquala(アクアラ)という新しい表面処理技術が開発されたことにより、摩耗のリスクが大幅に低減しました。特にAquala(アクアラ)は、人の細胞膜と類似の分子構造を持つMPCポリマーをポリエチレンに表面加工して、その摺動面に水の膜のようなものを作って湿潤性をアップさせることにより、摩擦係数を格段に減らすことが期待できる技術です。
※Aquala(アクアラ)は京セラ株式会社の登録商標です。
![]()
Q. 摺動面に使われるポリエチレンライナーの向上が、人工股関節の耐久性を高めたのですね。
 A. そうです。それによって50歳代の若さでも人工股関節全置換術を選択することが珍しくなくなってきました。昔ですと10年、20年くらいでゆるんだ人工股関節を入れ換えなければならないこともありましたので、少なくとも60歳以上でないとなかなか手術に踏み切れなかったのです。ほかに骨盤側のカップや大腿骨側のステムにも、表面加工や形状、素材に新しい技術が応用され、骨との固着力の向上につながっています。
A. そうです。それによって50歳代の若さでも人工股関節全置換術を選択することが珍しくなくなってきました。昔ですと10年、20年くらいでゆるんだ人工股関節を入れ換えなければならないこともありましたので、少なくとも60歳以上でないとなかなか手術に踏み切れなかったのです。ほかに骨盤側のカップや大腿骨側のステムにも、表面加工や形状、素材に新しい技術が応用され、骨との固着力の向上につながっています。
Q. 手術方法もまた進化したのでしょうね。
A. はい、手術の考え方から変わりました。それはMIS(エムアイエス:最小侵襲手術)です。MISは導入された当初、単に皮膚の切開が少ないことを指していました。しかし、皮膚の下では筋肉や腱を切開していたために、術後の回復の早さには大きな意味を持たないのではないかということが指摘されました。現在では皮膚切開が小さいだけではなく、筋肉や腱を切らずに手術をすることが真のMISだと考えられています。MISは、皮膚切開を従来の半分である10cm以下、当院では平均8cm以下で行っています。
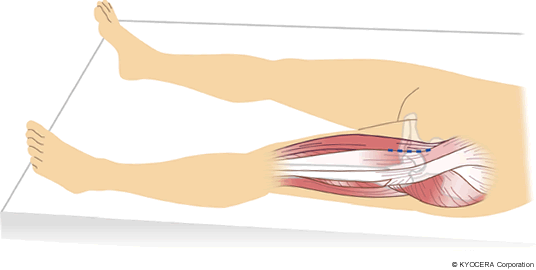
Q. 筋肉や腱を切らない手術法とは?
A. 大きく2つあります。縫工筋(ほうこうきん)と大腿筋膜張筋(だいたいきんまくちょうきん)の間から進入する前方進入法と、大腿筋膜張筋と中臀筋(ちゅうでんきん)の間から股関節へ入る前外側進入法があります。前方進入法には仰臥位前方進入法(DAA)、前外側進入法には仰臥位前外側進入法(ALS)と側臥位の進入法(OCM)があり、当院では、インプラントのカップの設置をより正確に行えるということで、股関節の状態をしっかりと確認できる仰臥位手術のDAAまたはALSによる手術を行っています。そのどちらを選択するかについては、患者さんの体型、変形の程度、可動域(かどういき:関節を動かせる角度)などで判断します。
![]()
![]()
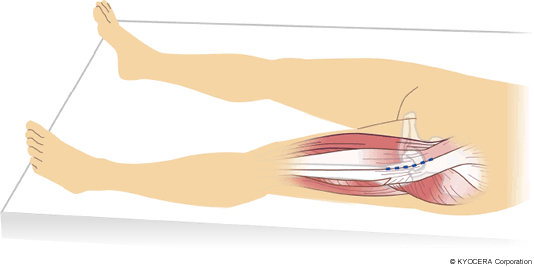
Q. 筋肉を切らないことのメリットとは具体的にどういうことでしょうか?
A. 筋肉を切りませんので出血量が少なく、手術後の疼痛(とうつう)も軽減します。手術時間も当院の場合では約30分程度です。手術時間を短くすることによって、その分、感染症のリスクも低減すると思います。また、早期のリハビリが行えるので、入院期間も短くなります。手術時間に関しては、全国的にもかなり短いと思います。
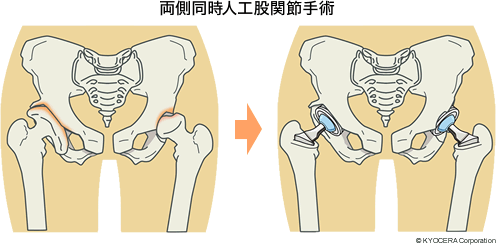
 Q. 患者さんにはメリットが大きいですね。出血量も手術時間も短いということは、両脚が悪い患者さんを一度に手術することもやりやすいのでしょうね。
Q. 患者さんにはメリットが大きいですね。出血量も手術時間も短いということは、両脚が悪い患者さんを一度に手術することもやりやすいのでしょうね。
A. 確かにそうですね。両脚ですと手術時間も出血量も倍になり、体への負担は増しますが、それに耐えられる患者さんであれば、両脚を一度にやるメリットのほうが大きいと思います。片脚を手術して、一旦退院して、また入院、そして手術、ということに比べますと、リハビリ期間の短縮、入院費用の軽減になります。昔に比べて希望者も増えてきました。
Q. 出血量が少ないとのことですが、手術前に自己血を採る必要は?
A. 保険という意味で少し採っていますけれども、使う必要はまずないですね。あくまでも、もしものためにということです。
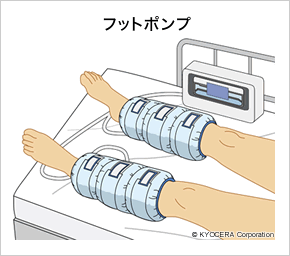 Q. 手術時間の短縮が感染予防につながるとのことですが、ほかに手術における合併症とその対策について教えてください。
Q. 手術時間の短縮が感染予防につながるとのことですが、ほかに手術における合併症とその対策について教えてください。
A. 感染については手術時間の短縮とともに適切な抗菌薬の投与が非常に効果的です。深部静脈血栓症(しんぶじょうみゃくけっせんしょう)に関しては、手術直後からフットポンプを用いてふくらはぎに血流を促すことと、血栓予防の内服薬で予防します。実は手術時間が短いことは血栓予防にも有利なんです。手術直後の脱臼というのも以前は懸念材料でしたが、今ご説明したような筋肉を切らない手術法を採用することで、その確率は非常に低くなっています。
Q. 筋肉を切らない手術でのリハビリ、退院時期についてもご説明いただけますか?
A. 当院では手術の当日から全荷重での歩行訓練を許可しています。手術時間が短いと体に負担が少ないためリハビリも早く開始することが可能になります。退院の時期は、目安としては手術後の1週から2週目になります。ですが、高齢者や筋力の低下が著しい患者さんの場合は、それ以上かかることもあります。リハビリテーションをしっかり行って、患者さんそれぞれが自信を持った状態で退院していただくことが理想だと考えていますので、患者さんと相談しながら退院の時期を決めています。
Q. それも患者さんに応じてということなのですね。通院でのリハビリは必要ですか?
A. それも個々に応じてですね。ある程度筋力も回復して歩行状態も良い方は必要ないですし、少し筋力が弱い、動きが固いという場合は通院してリハビリしていただくほうが、機能の回復がより得られますので、継続したほうが良いと思います。
 Q. では、退院後の生活で気を付けたほうが良いことはありますか? たとえば動作の制限などいかがでしょうか?
Q. では、退院後の生活で気を付けたほうが良いことはありますか? たとえば動作の制限などいかがでしょうか?
A. 基本的に日常的な動作については制限を設けていません。しっかり回復してくれば、しゃがんだりすることや、正座、あぐらも許可しています。但し、大変低いとはいえ脱臼のリスクはゼロではありませんので、術後1ヵ月間くらいは避けていただくようにしています。術後3か月も経過すると股関節もかなり安定していますので、それ以降はあまり神経質になっていただくこともないだろうと思います。必ず避けていただきたいのはジャンプ、ランニング、コンタクトスポーツなど体がぶつかり合うような激しい運動です。ウォーキング、スイミング、ゲートボール、ゴルフなど軽いスポーツであればどんどんしていただいて良いと思いますよ。
Q. 退院後の定期検診はどれくらいのペースになるのでしょうか?
A. まずは術後3ヵ月目に来院していただき、その後は術後半年後と術後1年後です。それからあとも1年に1度は検診に来ていただき、人工股関節の状態を診させてください。
Q. ありがとうございました。手術を考えておられる患者さんへメッセージはございますか?
 A. 股関節の痛みによって、旅行や趣味などやりたいことができないなど多くの制限があり、日常生活にストレスを感じておられる方が多いと思います。まずはご自分の股関節の状態を知るために、ぜひ専門医に診てもらってください。股関節の治療にはいくつか選択肢がありますし、人工股関節自体も一般的な手術になっています。最近の人工股関節の成績は安定していますし、手術をして痛みがなくなることで、今まであきらめていたこともできるようになります。ご自分の体と相談しながら、自分で無理だと感じないならば、どんどん前向きにやっていただき、活動の幅を広げて人生をより豊かにしていただきたいです。股関節の状態次第ですが、若い方であっても、痛みを我慢してストレスを感じながら日々を送っていただくよりは、人工股関節全置換術を選択する意義は十分にあると思っています。
A. 股関節の痛みによって、旅行や趣味などやりたいことができないなど多くの制限があり、日常生活にストレスを感じておられる方が多いと思います。まずはご自分の股関節の状態を知るために、ぜひ専門医に診てもらってください。股関節の治療にはいくつか選択肢がありますし、人工股関節自体も一般的な手術になっています。最近の人工股関節の成績は安定していますし、手術をして痛みがなくなることで、今まであきらめていたこともできるようになります。ご自分の体と相談しながら、自分で無理だと感じないならば、どんどん前向きにやっていただき、活動の幅を広げて人生をより豊かにしていただきたいです。股関節の状態次第ですが、若い方であっても、痛みを我慢してストレスを感じながら日々を送っていただくよりは、人工股関節全置換術を選択する意義は十分にあると思っています。
Q. 最後に、先生が治療にあたられる上で大切にされていることをお聞かせください。
A. 一人ひとりの患者さんが、「痛みのない有意義な生活を自信を持って送っていただける」ように、最大限のサポートをすることが我々の仕事だと思っています。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2017.4.27
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
患者さんが「自信」を持って生活していただけるように。
そのための治療、手術、リハビリテーションだと思っています。