先生があなたに伝えたいこと
【平山 光久】大事なのは、患者さんそれぞれの今の状態を「見極める」こと。それは手術やリハビリに至るまで、的確な治療の大前提です。

医療法人 社団 我汝会 さっぽろ病院
ひらやま てるひさ
平山 光久 先生
専門:股関節
平山先生の一面
1.最近気になることは何ですか?
ずっとサッカーをやっていまして、今年、肉離れをしてしまいました。治療して痛みもなくなって良好だったんですけど、しばらく腫れていて、腫れって意外と気になるものだなと実感しました。そういう患者さんの不安感などにちゃんと向き合えているかどうか、自分の経験から改めて気になっています。
2.休日には何をして過ごしますか?
10年以上単身赴任していましたので、今はなるべく家にいて家族と一緒にいるようにしています。
Q. 本日は股関節の疾患についてお伺いします。まず、疾患の代表的なものとその原因について教えてください。
 A. 代表的な疾患は、よく知られる変形性股関節症です。なかでも日本人には亜脱臼性股関節症(あだっきゅうせいこかんせつしょう:股関節が外れかけた状態)が多いです。臼蓋形成不全(きゅうがいけいせいふぜん)ともいいますが、こういう方はもともと大腿骨の骨頭を覆っている臼蓋という部分が華奢なんです。顎でもがっちりした方と細い方がいるのと同じですね。通常より少ない面積で体重を支えるわけですから、そこへ受ける応力が強くなって骨頭が正常な位置からズレていきます。そうするとさらに応力が強くなり、軟骨がすり減って変形性股関節症へ至るというケースです。いろいろな病院へ出張に行きますと、病棟に一人くらいは「股関節が痛いんです」という看護師さんがいて、診察してみると亜脱性股関節症を持っていることが多いですし、身近な疾患でもありますね。
A. 代表的な疾患は、よく知られる変形性股関節症です。なかでも日本人には亜脱臼性股関節症(あだっきゅうせいこかんせつしょう:股関節が外れかけた状態)が多いです。臼蓋形成不全(きゅうがいけいせいふぜん)ともいいますが、こういう方はもともと大腿骨の骨頭を覆っている臼蓋という部分が華奢なんです。顎でもがっちりした方と細い方がいるのと同じですね。通常より少ない面積で体重を支えるわけですから、そこへ受ける応力が強くなって骨頭が正常な位置からズレていきます。そうするとさらに応力が強くなり、軟骨がすり減って変形性股関節症へ至るというケースです。いろいろな病院へ出張に行きますと、病棟に一人くらいは「股関節が痛いんです」という看護師さんがいて、診察してみると亜脱性股関節症を持っていることが多いですし、身近な疾患でもありますね。
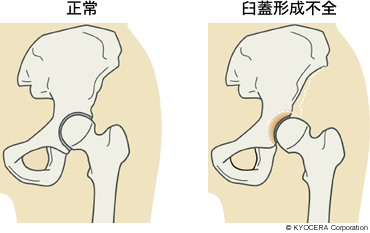
Q. 亜脱性股関節症が多いというのは日本人独特なのですか?
A. はい。欧米はもちろんお隣の韓国と比べても、亜脱性の確率は日本人が断然多いんですよ。不思議だなと思いますが。逆に韓国では大腿骨頭壊死症(だいたいこっとうえししょう)の割合が高くなります。
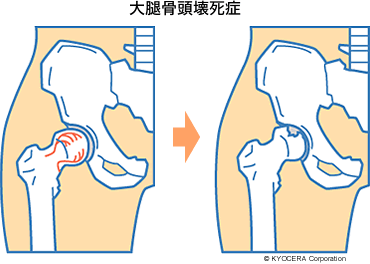
Q. 大腿骨頭壊死症とは?
A. 血流が悪くなって骨がもろくなり、骨頭が陥没したりする病気です。血流が悪くなる原因ははっきりしないのですが、ステロイド剤やアルコールの過剰な摂取が誘因として考えられています。
Q. 関節といいますと関節リウマチも思い浮かびますが。
A. 確かに、かつては股関節が破壊されてしまうなど悪くなる方も多かったのですが、生物学的製剤が出てきて、そのような患者さんはずいぶん少なくなりました。
Q. そうなのですね。ところでこちらの病院のホームページに、「関節内の痛みか、関節周囲組織が原因の痛みなのかを見極めることが重要」とありますが、これはどういうことなのでしょうか?
 A. 股関節が痛いといって来院されても、レントゲン上、臼蓋形成不全も変形もないということがあります。でも、異常がなくてもやはりどうも股関節あたりが痛いという場合は、関節かその周囲に関連する何かの病気があるだろうということで、患者さんの話をよく聞き、どこがどう痛むのかきちんと見極める必要があります。その上でほかにも異常がありそうだというときはMRIで詳しい検査をします。一例では、恥骨の疲労骨折を起こしている場合、股関節ではなく股関節の内転筋が痛むんですね。恥骨は内転筋の付着物ですので。
A. 股関節が痛いといって来院されても、レントゲン上、臼蓋形成不全も変形もないということがあります。でも、異常がなくてもやはりどうも股関節あたりが痛いという場合は、関節かその周囲に関連する何かの病気があるだろうということで、患者さんの話をよく聞き、どこがどう痛むのかきちんと見極める必要があります。その上でほかにも異常がありそうだというときはMRIで詳しい検査をします。一例では、恥骨の疲労骨折を起こしている場合、股関節ではなく股関節の内転筋が痛むんですね。恥骨は内転筋の付着物ですので。
Q. なるほど。それは、やはりホームページにある「股関節疾患だけを想定してしまうと骨盤輪疾患を見逃す可能性もある」ということにもつながるわけですね。
A. そうですね。ただし今の例はMRIさえちゃんと撮ればわかること。それよりも、逆のパターンで、股関節が悪いのに股関節が痛いとはおっしゃらないことがあり、そちらのほうが問題かなと思います。たとえば、「腰が痛くて腰の治療を続けてきたけれども、痛みが取れない」と当院へ来られる患者さんもいて、調べてみると腰の痛みの原因が股関節の疾患であったとか、また股関節が悪いのに「膝が痛い」と訴えられることもあります。そういうことがありますので、特にお年寄りやお子さんの場合は注意が必要だと思っています。
変形性股関節症と治療法
Q. では、変形性股関節症について伺います。治療法は段階に応じて変わるものなのでしょうか?
A. はい。その段階としては、初期、進行期、末期と大きく分かれます。初期は軟骨がすり減って関節面の隙間が狭くなっている状態。負荷の集中するところが骨硬化し、レントゲンでは白く写ります。進行期は軟骨が一部消滅してしまっている状態、末期は広い範囲で軟骨が消滅あるいは全くなくなってしまっている状態です。
初期ですと保存療法ですね。1ヵ月から3ヵ月程度かけて、薬で炎症や痛みを取って運動などで筋力をつけ直せば、改善するケースが結構多いです。そのあとも心配な方には、こまめに2ヵ月に1回とか3ヵ月に1回とか来院していただいて、良い状態が維持できているかどうかを確認するということもしています。実はこれがなかなか良いんですよ。病院へ行くと思えば筋力を落とさないようにしようと患者さん自身が意識されますから。体力があって不安感がない方は、こちらが指導した運動とか生活のコントロールをしていただければ良い状態を維持できます。ポイントとしては無理しないこと。ちょっと無理したなと思われたら次の日は休むとか、炎症が長引かないようにしていただくことです。そうすると悪くなるのを遅らせることができて、結果的に手術を回避できることにつながります。ただ、もし仕事が原因で股関節が傷んだという場合は、仕事量を減らしつつ薬を使ってコントロールし、筋力を回復して、という段階を踏まないと、そのままで直すのは難しいでしょう。特に、常時股関節に負担がかかるようなお仕事の場合、周囲ともよくご相談していただく必要があると思います。
Q. わかりました。進行期、末期での治療についてはいかがでしょうか?
 A. 手術が選択肢に入ってきます。進行期、末期には骨増殖型と非増殖型があって、前者は軟骨がすり減った分、防御反応で骨の棘が出てくるというもの。負荷のかかる面積がある程度確保されるので、かなり変形していてもご本人はさほど痛くないんです。どちらかといえば痛みというよりも、靴下が履きづらい、階段が上がりづらいというような生活への支障で手術を考えられることが多いです。動きづらくなる分、動き始めが痛いというのも特徴ですね。寝返りを打ったりしたときに痛んだりします。反対に非増殖型ですと、変形はさほどでもないのに痛みがひどくて手術を考えられることが多くなります。ただ末期であってもそんなに痛くない、生活への支障もそんなに大きくないというときには、保存療法で様子をみることもありますので、一概にこうだとはいえません。関節の状態、痛みと機能、活動性のレベルなどを総合的に考えて、手術のタイミングも決まります。
A. 手術が選択肢に入ってきます。進行期、末期には骨増殖型と非増殖型があって、前者は軟骨がすり減った分、防御反応で骨の棘が出てくるというもの。負荷のかかる面積がある程度確保されるので、かなり変形していてもご本人はさほど痛くないんです。どちらかといえば痛みというよりも、靴下が履きづらい、階段が上がりづらいというような生活への支障で手術を考えられることが多いです。動きづらくなる分、動き始めが痛いというのも特徴ですね。寝返りを打ったりしたときに痛んだりします。反対に非増殖型ですと、変形はさほどでもないのに痛みがひどくて手術を考えられることが多くなります。ただ末期であってもそんなに痛くない、生活への支障もそんなに大きくないというときには、保存療法で様子をみることもありますので、一概にこうだとはいえません。関節の状態、痛みと機能、活動性のレベルなどを総合的に考えて、手術のタイミングも決まります。
Q. わかりました。手術=人工関節になるのでしょうか?
A. 股関節がまだあまり傷んでいない場合には、日本では骨盤骨切り術が盛んです。世界的に有名な先生もいらっしゃいます。対象となるのは、骨の質のいい40代とかそれ未満の若い方。ただしリハビリが長くなります。入院期間は6週間とか8週間ですが、筋力がついて仕事に復帰するまでに早くて2ヵ月、3ヵ月、長ければ1年かかる方もいて個人差が大きいです。
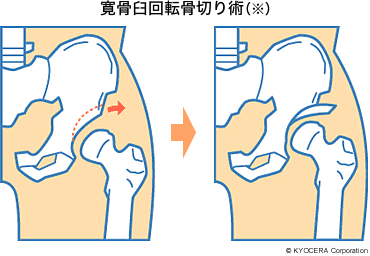
※寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ):骨盤の臼蓋のまわりをドーム状に切り、寛骨臼を前外方に回転させて固定し、骨頭を覆うようにする手術。
Q. なかには、それで骨切り術をあきらめる方も?
A. 年齢的に小さいお子さんがいらしたり、お仕事を長期で休めない方もいるわけですからね。本来なら股関節のあまり傷んでいない、軟骨の消滅が少ない早めの時期に手術をするほど長保ちしますし、一生保つ可能性も高い。でもすぐには手術が無理という場合、薬などでコントロールして人工股関節手術を行うタイミングを図るという選択をされる方もおられます。人工股関節も耐用年数が伸びましたから。もちろん安易に人工関節にするというのではなくて、どちらが良いのかどうするのが良いのか、患者さんと一緒に十分に時間をかけて話し合います。
Q. 人工股関節の耐用年数は具体的にはどれくらいですか?
A. 一般的には20年以上、それも股関節に負担をかける普通の生活をして、ということです。かつては人工関節を長保ちさせるために、大事に大事にとお願いしていましたが、それを考えると人工股関節はずいぶん進化しました。
Q. 長保ちをするようになった理由は何でしょうか?
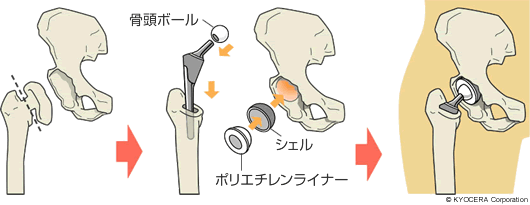
 A. 最大の要因は摩耗の量が少なくなったこと。昔は、人工股関節の摺動面(しゅうどうめん:人工股関節の骨頭ボールとその受け皿のポリエチレンライナーがこすれ合う面)が摩耗して、その摩耗粉が破骨細胞(はこつさいぼう:骨を壊す細胞)を元気にして骨溶解(こつようかい:骨を溶かすこと)を起こし、人工股関節がゆるむということがありました。それが今では摩耗しにくくなったのでほぼなくなってきました。もし摩耗したとしても、摩耗粉の形や大きさが違っているんだと思います。私はアメリカで骨溶解の勉強をしたのですが、摩耗粉の形状によって破骨細胞への刺激の与え方が変わることがわかっていますから。ですから、最新の人工股関節ではさらにかなりの耐用年数の伸びが期待できると思います。結果が出るのはそれこそ20年、30年後ですが。加えて、Aquala(アクアラ)という、摺動面に水の膜のようなもの作って摩耗を低減する新しい技術も出てきています。
A. 最大の要因は摩耗の量が少なくなったこと。昔は、人工股関節の摺動面(しゅうどうめん:人工股関節の骨頭ボールとその受け皿のポリエチレンライナーがこすれ合う面)が摩耗して、その摩耗粉が破骨細胞(はこつさいぼう:骨を壊す細胞)を元気にして骨溶解(こつようかい:骨を溶かすこと)を起こし、人工股関節がゆるむということがありました。それが今では摩耗しにくくなったのでほぼなくなってきました。もし摩耗したとしても、摩耗粉の形や大きさが違っているんだと思います。私はアメリカで骨溶解の勉強をしたのですが、摩耗粉の形状によって破骨細胞への刺激の与え方が変わることがわかっていますから。ですから、最新の人工股関節ではさらにかなりの耐用年数の伸びが期待できると思います。結果が出るのはそれこそ20年、30年後ですが。加えて、Aquala(アクアラ)という、摺動面に水の膜のようなもの作って摩耗を低減する新しい技術も出てきています。
![]()
※Aquala(アクアラ)は京セラ株式会社の登録商標です。
Q. 人工股関節を入れ替えるリスクが減ったということですね。
A. はい、そうです。反面、ゆるんでいない人工関節ですね、感染や脱臼によって再置換(さいちかん:人工関節を入れ換えること)をしないといけないケースでどのように抜くか、ということが次なる課題かもしれません。そういわれている先生もいらっしゃいます。
Q. 人工股関節が進化し考え方も変わってきたのですね。その手術法について、先生は北海道ではまだ数少ないDAAというやり方を採用されているそうですが、これにつていて少しご説明いただけますか?
A. DAA(前方アプローチ)とは、大腿神経で支配している部分と坐骨神経支配部分の間から入っていく手術方法です。つまり、神経を引き伸ばさないで済むのがメリット。以前からあった展開の仕方ではあるんですけど、それが小さな切開でできるようになったので、そのやり方を採用しています。以前は後側方からアプローチしていましたが、それですと後方に脱臼するリスクがありました。たとえば立って物を拾おうとすれば脱臼しやすい姿勢になってしまうんです。その姿勢も、こうしてはいけないということをちゃんと理解してくれていればあまり問題ないのですけど、そういう方ばかりではありませんし、なかには認知症の方もおられますので、そういう方にはちょっと怖くて手術がしにくかったんですね。DAAなら脱臼リスクがかなり低減し、その辺りもクリアできます。筋肉を切らない、侵襲が小さいということで術後の回復が早いのも利点。ただ手術手技が少し難しいです。
![]()
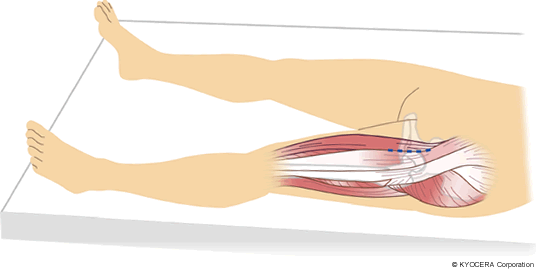
Q. どのような患者さんにもDAAで手術できるのですか?
A. 私は基本的にすべての患者さんに対して行っています。ただ、後方で手術をして後方脱臼を繰り返して当院へ来られた場合には、前方からアプローチするメリットがないかなと思います。いくら筋肉を切らなくても良いとはいえ、前方からあらためて切開するよりも、後方からのアプロ―チできちっと正確に入れなおす、ということのほうが良いと思いますね。
Q. 入院期間も短縮したそうですね。
A. DAAでしかも手技の精度が高くなったこともあると思いますが、今は術後9日で退院です。その時点で独歩(どっぽ:杖なしで歩ける状態)が80%ですから、入院期間も短くなって、なおかつ良い状態で帰っていただけるようになりました。このことは、当院ではリハビリもより効率的にできるようなったことも要因かなと思います。
Q. といいますと?
A. 今まではリハビリは1日1回で土日お休みだったんです。それを増やして、手術翌日は1日2回、そして土曜日もリハビリできるようになりました。2日空きますと筋力も患者さんのモチベーションも下がってしまいますし、それが解消できたのは大きいですね。
Q. 手術後の痛みはないのですか?
A. 人工股関節自体に痛みはありません。ですから、多くの場合は翌日から体重をかけて歩いていただけます。
Q. 傷の痛みは?
 A. 傷の痛みは多少はありますが、それよりも筋肉痛ですね。特に膝の周りの筋肉が落ちている方が多くて、まず膝の上あたりが痛いといわれます。そのあと、特にお年寄りは、お尻の筋肉などが痛いといわれます。ただそれも確実によくなりますので、そこは我慢してしっかりリハビリしていただきたいです。
A. 傷の痛みは多少はありますが、それよりも筋肉痛ですね。特に膝の周りの筋肉が落ちている方が多くて、まず膝の上あたりが痛いといわれます。そのあと、特にお年寄りは、お尻の筋肉などが痛いといわれます。ただそれも確実によくなりますので、そこは我慢してしっかりリハビリしていただきたいです。
私が印象に残っているのは、92歳の患者さんで車椅子で来られましてね、車椅子ということは日ごろ動いておられない訳ですから、手術してもよくならないんじゃないかと思ったんです。リハビリするのも厳しいんじゃないかと。しかしながら、退院するときは少し跛行(はこう:片足を引きずって歩くこと)がありましたけど、手術して退院2週間後にかくしゃくと歩いて来られました。お年寄りは若い人より時間がかかるかもしれませんが、やればそれだけ改善が見込めるという例ですね。もちろん骨のもろい方などもおられますし、その患者さんの状態以上のことを望むというのではリハビリ自体を嫌がられますので、見極めながら指導することが大切かなと思います。一般に6ヵ月で筋肉がつくといわれていますから、6ヵ月間はできるところまで頑張っていただければと思っています。
Q. 退院後のリハビリは、それぞれがご自宅で続けられるのですか?
A. 基本、そうです。病院では廊下が広くて安全に歩くので、リズムに乗って長い距離歩けますけど、ご自宅には段差もあるし絨毯などの引っ掛かりもあれば、短く狭いところを動かなければなりません。動きが全く違うんですね。ですから入院して継続したリハビリが必要と判断された方を除いて、病院でできることをできれば、ご自宅で次のステージにいくほうが良いんじゃないかと思います。でも当然、病院とのギャップはありますから、辛さが出てもおかしくありません。ですから退院後2週間で一度来ていただいて、どういうところが辛いか、どういう動きで痛みが出るのかなどをお聞きして、アドバイスをすることで不安を解消しています。人工股関節がどうにかなるということはまずありませんから、それを再確認していただいて、安心してリハビリへの意欲を持っていただくためにも、2週間後に来ていただくことはとても有効なのです。
また、保存療法のところでもいいましたが、不安の強い方には1ヵ月後とかにもこまめに来ていただいてご指導します。そのとき、必要に応じてリハビリの先生にも見ていただくようにしています。
Q. 日常生活に何か制限はありますか?
 A. 全力疾走とか激しいスポーツ以外は特に制限は設けていません。どちらかといえば、その方のやりたいこと、旅行ですとか、そういうことに積極的にトライしていただいて、体力や筋力をつけることを意識していただくことが良いと思います。最初は動き始めに、少し痛くなったりするんですよね。それも動かすことによって、そして時間が経つことによって良くなっていきますので、私としては最終的には小走りできるまで回復していただけたら嬉しいなと思います。ぜひ、それを目標にしていただきたいですね。
A. 全力疾走とか激しいスポーツ以外は特に制限は設けていません。どちらかといえば、その方のやりたいこと、旅行ですとか、そういうことに積極的にトライしていただいて、体力や筋力をつけることを意識していただくことが良いと思います。最初は動き始めに、少し痛くなったりするんですよね。それも動かすことによって、そして時間が経つことによって良くなっていきますので、私としては最終的には小走りできるまで回復していただけたら嬉しいなと思います。ぜひ、それを目標にしていただきたいですね。
Q. ありがとうございました。最後に、北海道の先生ということで、冬道での転倒を防ぐ歩き方を教えていただけますか?
A. 普通はかかとから下りますが、摩擦力のないところでそういう風に歩くと転んでしまいます。ですから北海道の人は、まず歩幅は小さく、体の重心を前に置き足全体で垂直に着地するか、足を軽く浮かせて垂直に踏むような歩き方をされていると思います。要はかかとから下りない、接触する面を大きくするということですね。退院されるのが冬の場合は、より意識して動いていただくことも大事かと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2014.10.2
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
大事なのは、患者さんそれぞれの今の状態を「見極める」こと。それは手術やリハビリに至るまで、的確な治療の大前提です。