先生があなたに伝えたいこと
【馬渡 正明】「今の時代にできる最善の治療」、そして「人工関節術後感染症の撲滅」を目指して。

佐賀大学医学部附属病院(佐賀大学医学部 整形外科学教室 教授)
まわたり まさあき
馬渡 正明 先生
専門:股関節外科・スポーツ整形
馬渡先生の一面
1.最近気になることは何ですか?
自分自身の体調管理です。手術が常に10ヵ月後まで決まっている状態で、待っておられる患者さんのためにも病気しないよう元気に、と思っています。
2.休日には何をして過ごしますか?
息子とのゴルフが楽しみです。少し前までは亡くなった義父も一緒に三世代でプレーしていました。
Q. そもそもどういう状態になれば人工股関節が必要となるのか教えてください。
A. 変形性股関節症(へんけいせいこかんせつしょう)をはじめ、さまざまな疾患によって股関節が傷み、結果的に破壊されて痛みや動きづらさで日常生活に支障がある状態になれば人工股関節手術の適応となります。
Q. 人工股関節は著しく進歩しているそうですね。
 A. 20年ほど前までは10年もてば良いといわれていた人工股関節が、今では20年以上の耐久性があります。最も大きな進歩は人工股関節の摺動面(しゅうどうめん)といわれる、動く部分に使われる強化プラスチックが改良され、摩耗リスクが低下したことです。体内でその部分が摩耗すると、小さな粉が発生して異物反応を起こし、骨を溶かしてしまいます。骨が溶けると人工股関節が弛んでしまうのです。そうならないようにプラスチックに放射線を当てて硬くさせたり、摺動面の表面に水の膜のようなものを作るAquala(アクアラ※)と呼ばれる表面処理技術を駆使したりすることで、長期成績が期待できるようになりました。さらに人工股関節と骨との固着力も以前に比べ増しています。
A. 20年ほど前までは10年もてば良いといわれていた人工股関節が、今では20年以上の耐久性があります。最も大きな進歩は人工股関節の摺動面(しゅうどうめん)といわれる、動く部分に使われる強化プラスチックが改良され、摩耗リスクが低下したことです。体内でその部分が摩耗すると、小さな粉が発生して異物反応を起こし、骨を溶かしてしまいます。骨が溶けると人工股関節が弛んでしまうのです。そうならないようにプラスチックに放射線を当てて硬くさせたり、摺動面の表面に水の膜のようなものを作るAquala(アクアラ※)と呼ばれる表面処理技術を駆使したりすることで、長期成績が期待できるようになりました。さらに人工股関節と骨との固着力も以前に比べ増しています。
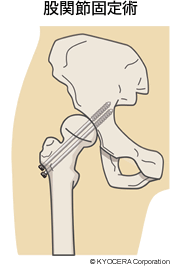
ちなみに長期耐用が難しい時代では、若い方には関節固定術というのを行っていました。わかりやすくいえば骨盤側と大腿骨側を、生活に支障の少ないような角度で固定してしまうという方法です。痛みは取れますが、これはもう関節ではなくひとつの骨になってしまいますので、関節の機能はなくなっていたのです。
Q. 耐用年数が延びたことによって、若い方にも人工股関節が使えるようになったということでしょうか?
 A. ケースバイケースで人工股関節を選択しても良いだろうということですね。たとえば以前17歳の患者さんを手術したことがありますが、学校にも通えているし毎日楽しく過ごされています。30年後には再置換(さいちかん:一度入れた人工関節を新しいものに入れ換えること)の手術をしなくてはいけない可能性が高いのですが、耐用年数が10年と30年では雲泥の差がありますし、痛くて学校へ通えないなら学校へ通えるようにしてあげるほうが良いだろうと考えます。但し、耐用年数の前提条件として1年間に股関節が100万回動くと仮定するとしても、若い方の場合は200万回動くかもしれません。当然、摩耗のリスクが高くなります。また長い年月の間には、感染症や外傷によって人工股関節が破壊されるかもしれません。そうしたことを考えれば、若い方にはあまり積極的に行う手術ではありません。あくまでも、ひとりひとりの患者さんに対して、「今の時代にできる最善のことを選択する」ことが我々の仕事といえます。
A. ケースバイケースで人工股関節を選択しても良いだろうということですね。たとえば以前17歳の患者さんを手術したことがありますが、学校にも通えているし毎日楽しく過ごされています。30年後には再置換(さいちかん:一度入れた人工関節を新しいものに入れ換えること)の手術をしなくてはいけない可能性が高いのですが、耐用年数が10年と30年では雲泥の差がありますし、痛くて学校へ通えないなら学校へ通えるようにしてあげるほうが良いだろうと考えます。但し、耐用年数の前提条件として1年間に股関節が100万回動くと仮定するとしても、若い方の場合は200万回動くかもしれません。当然、摩耗のリスクが高くなります。また長い年月の間には、感染症や外傷によって人工股関節が破壊されるかもしれません。そうしたことを考えれば、若い方にはあまり積極的に行う手術ではありません。あくまでも、ひとりひとりの患者さんに対して、「今の時代にできる最善のことを選択する」ことが我々の仕事といえます。
 Q. 「今の時代にできる最善のことを」、という先生のお気持ちが、抗菌性人工股関節の開発にもつながったのでしょうか。
Q. 「今の時代にできる最善のことを」、という先生のお気持ちが、抗菌性人工股関節の開発にもつながったのでしょうか。
A. そうですね。人工関節自体は非常に良い手術で、30年大丈夫な可能性もある。しかし概ねはそうですけれども、合併症はどうしても起こり得ます。ですから私の研究開発の具体像は「合併症ゼロを目指して」ということなのです。人工関節手術の合併症は1割程度といわれますが、その最たるものが感染症です。幸い感染の発症確率は高くはありませんが、一旦、感染症を起こすと大変なことになります。もう一度手術をして人工股関節を一度抜いて新しい人工股関節に入れ直さなければなりません。それでも感染に対する抵抗力が弱い方なら、また感染を起こすかもしれません。その人の免疫力が回復しない限り心配は続くのです。そうしたことから、人の体に入れるものに抗菌性を持たせるという発想に至ったわけです。
Q. 逆に今まで抗菌性でなかったことのほうが意外でした。
 A. そうだと思います。人工股関節は耐用年数や可動域の進歩を追い求めてきて、抗菌というのは優先事項ではなかったのです。研究を始めてみると技術的に困難であることがわかり、実際に我々も10年かかったのですが、最後には研究のひとつの結晶として世に送り出すことができ、その技術名をAG-PROTEX(エージープロテクス※)と名付けました。感染を起こした患者さんは大変な辛苦を味わうことになりますから、これから抗菌性人工股関節が普及することを願っています。
A. そうだと思います。人工股関節は耐用年数や可動域の進歩を追い求めてきて、抗菌というのは優先事項ではなかったのです。研究を始めてみると技術的に困難であることがわかり、実際に我々も10年かかったのですが、最後には研究のひとつの結晶として世に送り出すことができ、その技術名をAG-PROTEX(エージープロテクス※)と名付けました。感染を起こした患者さんは大変な辛苦を味わうことになりますから、これから抗菌性人工股関節が普及することを願っています。
Q. 具体的にはどうのようにして抗菌性を持たせているのですか? また開発にあたって一番苦労されたのはどういうことですか?
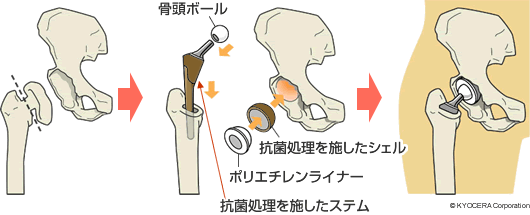
A. 感染のリスクがある人工股関節のステムと骨とが接触する部分に、抗菌性のある銀をコーティングしています。そしてコーティングされた銀には、骨誘導(こつゆうどう:人工関節周辺の骨芽細胞を誘導し骨形成すること)を促すHA(ハイドロキシアパタイト)という骨の成分をまぶしています(銀HAコーティング)。苦労したのは、抗菌性を持たせようと思えば銀の濃度を高くすれば良いのですが、何より人体に害なく骨との高い親和性を実現しなければなりません。そのための濃度設定が一番難しかったです。銀の濃度はできるだけ薄くして、「人の細胞にはやさしく菌には厳しい」人工股関節を作ることについて研究を重ねました。
![]()
Q. 高齢になるとどうしても免疫力が落ちますし、これからますます必要な技術といえそうですね。
 A. 高齢者だけではなく糖尿病、腎臓疾患、肝臓疾患のある方、自己免疫性疾患で治療されている方は外界からの菌に対して弱いですから、そういう方々に対して抗菌性人工股関節を使うのもひとつの考えだと思います。それともうひとつ、入れた当初は問題がなくても、人工股関節は一生体内にあるわけですから、肺炎などで血中に菌が回って万一人工股関節を入れている部分に行き着いてしまったときも、他のものよりは強い抗菌性を発揮してくれることが期待できます。
A. 高齢者だけではなく糖尿病、腎臓疾患、肝臓疾患のある方、自己免疫性疾患で治療されている方は外界からの菌に対して弱いですから、そういう方々に対して抗菌性人工股関節を使うのもひとつの考えだと思います。それともうひとつ、入れた当初は問題がなくても、人工股関節は一生体内にあるわけですから、肺炎などで血中に菌が回って万一人工股関節を入れている部分に行き着いてしまったときも、他のものよりは強い抗菌性を発揮してくれることが期待できます。
Q. 今後、研究開発において目指されていることはありますか?
A. 銀HAコーティングを施した人工股関節のステムは、現時点では1種類しか開発されていません。ステムには大腿骨に合わせたいろいろな形状のものがありますので、それを順次揃えていこうと試みています。いつかフルラインナップにするのが目標です。
私が思い描くのは、人の体に入る生体内材料を全て抗菌にすることです。特に整形外科で扱う人工関節には膝も肩も手もあり、脊椎領域や骨折など外傷領域もあります。抗菌性が必要な領域はまだまだたくさんあるのです。その第一歩がやっと記せたということでしょうか。
Q. 先生は骨切り術もとても多く執刀されているそうですね。骨切り術とはどういうものなのですか?
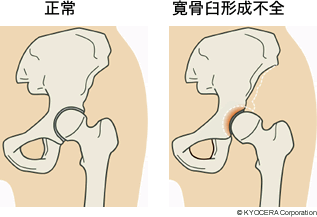
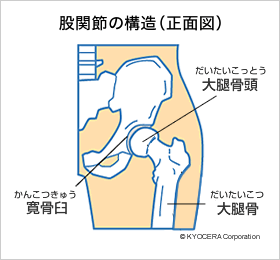 A. 代表的なものは寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)です。股関節は大腿骨側の大腿骨頭(だいたいこっとう)が骨盤側の寛骨臼にはまり込む形をしていますが、日本人は寛骨臼の被りの浅い方が多く、その寛骨臼の周りをドーム状に切って前方に回転させ、骨頭をしっかり覆うように作り直します。実は被りが浅いこと、すなわち寛骨臼形成不全(かんこつきゅうけいせいふぜん)が理由で股関節を傷めるケースが日本では9割ほどを占めていて、変形性股関節症の主な原因となっています。被りが浅いと小さな面積で荷重を受けることになり関節が壊れてきますから、壊れる前にこの手術をするのです。進行すると適応にはなりませんので、若い人のための手術といえます。
A. 代表的なものは寛骨臼回転骨切り術(かんこつきゅうかいてんこつきりじゅつ)です。股関節は大腿骨側の大腿骨頭(だいたいこっとう)が骨盤側の寛骨臼にはまり込む形をしていますが、日本人は寛骨臼の被りの浅い方が多く、その寛骨臼の周りをドーム状に切って前方に回転させ、骨頭をしっかり覆うように作り直します。実は被りが浅いこと、すなわち寛骨臼形成不全(かんこつきゅうけいせいふぜん)が理由で股関節を傷めるケースが日本では9割ほどを占めていて、変形性股関節症の主な原因となっています。被りが浅いと小さな面積で荷重を受けることになり関節が壊れてきますから、壊れる前にこの手術をするのです。進行すると適応にはなりませんので、若い人のための手術といえます。
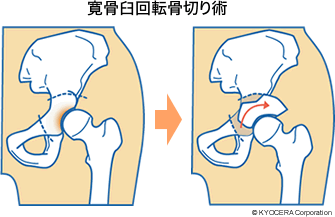
Q. 早期発見がポイントになりそうですね。
A. 子どもの寛骨臼形成不全は早く見つけて早く手術をしてあげる必要があるのですが、症状が軽い場合どうやって見つけるのかが課題のひとつです。親御さんがそういう病気だった場合は子どもさんを連れて検診に来られますが、そうでない場合も、痛みがあるという子はたとえ軽くても一度は病院に行っていただきたい。レントゲンさえ撮ればわかります。そういう意味では啓蒙も大事でしょうね。
 Q. 高齢になると難しい手術なのですか?
Q. 高齢になると難しい手術なのですか?
A. 骨同士が固着するまで時間がかかるので、その間、十分に動けないのは高齢者にはマイナスですし、骨の固着も若い方のほうが圧倒的に良いのです。2ヵ月ほどかかる入院期間も、学生さんなら夏休みなど長期の休みを利用できます。骨切り術でいけそうだけれども休みが取れないという方の場合は、痛み止めを使ったり杖を使用したりしていただくような保存治療を継続し、時期がきたら人工股関節手術をするというのも選択肢のひとつです。
Q. 治療には患者さんの状態や環境に応じていろいろな選択肢があるのですね。
A. はい。私自身は、10年後、30年後ということももちろん大事ですが、それぞれの患者さんの「今の生活の質を上げる」ことも考慮して、治療法を提案したいと思っています。人工関節手術にしても、60歳まで我慢した方が良い、65歳まで我慢した方が良いという考えの医師もいるかもしれませんが、その人の人生があとどれくらいあるかわからないし、傷んだ関節で日々の生活もままならないのなら、年齢に関わらず人工股関節を選択せざるを得ないと思うのです。とはいえ、命に関わるものではありませんから決定権は患者さんにあります。骨切り術には手遅れはありますが人工股関節にはありませんから、ご自身が納得し前向きになれたときに受けていただければ良いと思います。
 Q. ありがとうございました。最後にお聞きします。多くの患者さんを診て来られた先生が、整形外科医になって良かったと思われるのはどんなことですか?
Q. ありがとうございました。最後にお聞きします。多くの患者さんを診て来られた先生が、整形外科医になって良かったと思われるのはどんなことですか?
A. 患者さんの喜びが直接的であることです。歩けなかった人が歩けるようになるわけですから、患者さんにとっては幸せなことですよね。女性の患者さん達は、入院中にお互い仲良くなって、退院してからも一緒に旅行されたり定期検診の日を合わせたりして楽しそうです。そういうことのお手伝いができるのが嬉しいのです(笑)。
※Aquala(アクアラ)、AG-PROTEX(エージープロテクス)は京セラ株式会社の登録商標です。
取材日:2016.12.16
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
「今の時代にできる最善の治療」、そして「人工関節術後感染症の撲滅」を目指して。