先生があなたに伝えたいこと
【木下 裕文】人工関節手術の後も、関節に負担をかけない程度の運動を心がけて健康寿命を延ばしましょう。【南 晋司】人工膝関節、人工股関節は正確な設置をすることで長期間安定した成績が期待できる優れた手術です。
高齢者の骨折とロコモティブシンドローム
Q. 最近、高齢者の骨折がマスコミなどでよく取り上げられますね。
木下先生:骨折は高齢化とともに増えているのは確かで、それが健康寿命(※)に関わってくるので社会的関心が高いのでしょう。骨折によっては、寝たきりなど特に要介護になりやすいものもありますから。
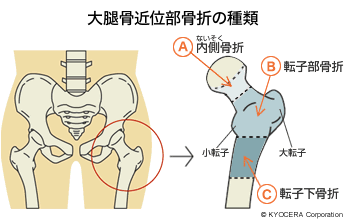 南先生:これに関連してロコモティブシンドローム(ロコモ)という言葉をお聞きになったことがあるかと思います。これは下肢(かし:人の足および脚部)の筋力の低下など運動機能の障害のことです。ロコモを引き起こす骨折として、高齢者の場合では骨粗鬆症(こつそしょうしょう:骨がもろくなる病気)による大腿骨近位部骨折(だいたいこつきんいぶこっせつ)や脊椎椎体骨折(せきついついたいこっせつ)があげられています。
南先生:これに関連してロコモティブシンドローム(ロコモ)という言葉をお聞きになったことがあるかと思います。これは下肢(かし:人の足および脚部)の筋力の低下など運動機能の障害のことです。ロコモを引き起こす骨折として、高齢者の場合では骨粗鬆症(こつそしょうしょう:骨がもろくなる病気)による大腿骨近位部骨折(だいたいこつきんいぶこっせつ)や脊椎椎体骨折(せきついついたいこっせつ)があげられています。
木下先生:これらの骨折はちょっとした外力でも引き起こされてしまうんですね。たとえば立った位置からの尻もちとか、大腿骨ならご本人のおむつを交換するとき、脊椎なら物を持ったときなど。一度骨折をしてしまうと寝たきりになりやすくなります。また、骨折の連鎖を起こしやすく、そうなると日常生活に大きな支障が出ます。たとえば、大腿骨近位部骨折を起こすと反対側の脚が骨折しやすくなりますし、脊椎椎体骨折があると同じ椎体骨折や、大腿骨近位部骨折を起こしやすくなります。脊椎椎体骨折で痛みのない場合にはそんなに心配はいりませんが、痛みがあれば注意が必要です。
※健康寿命:健康上の問題で日常生活が制限されることなく生活できる期間
Q. 骨折が連鎖しやすいというのは部位的な要因ですか?
南先生:それもありますが、それだけ骨粗鬆症が進んでしまっているということですね。
Q. それらの骨折は何歳くらいから起こしやすくなりますか?
 木下先生:骨粗鬆症学会のデータによると、大腿骨近位部骨折は70歳から75歳、脊椎椎体骨折は60歳から増え始めます。
木下先生:骨粗鬆症学会のデータによると、大腿骨近位部骨折は70歳から75歳、脊椎椎体骨折は60歳から増え始めます。
Q. そのような骨折を起こさないためにも骨粗鬆症予防が大事なのですね。
木下先生:ただし、お若いうちから始めないとなかなか効果が期待できません。実際には骨折の治療と、骨密度を増加させるための服薬治療を併行することが多くなります。できれば、女性の方は閉経後に骨密度の検査をされるのがいいでしょう。
Q. ほかにロコモの要因となる疾患には、どのようなものがあるのですか?
南先生:骨粗鬆症による骨折のほかには変形性膝関節症、腰部脊椎管狭窄症(ようぶせきついかんきょうさくしょう)ですね。この3つが大きな要因として考えられています。どれも患者さんの数が多いこと、進行すると介護度が上がることが共通しています。
Q. 腰部脊椎管狭窄症とは?
木下先生:主には老化によって、背骨が変形したり椎間板(ついかんばん)が膨らんだり黄色靭帯(おうしょくじんたい:脊椎の椎間にある靭帯)が厚くなって、神経を圧迫し、まっすぐ立って歩くときに下肢に痛みやしびれが出ます。腰になるべく負担をかけず、日常生活で姿勢を正しく保つことが予防につながります。
変形性膝関節症並びに変形性股関節症について
Q. では、変形性膝関節症について教えてください。どれくらいの方がこの病気にかかっているのでしょうか?
木下先生:日本では、潜在的なものを含めると2,500万人とも3,000万人ともいわれています。
 Q. それは本当に多いですね。予防する手立てはないのでしょうか?
Q. それは本当に多いですね。予防する手立てはないのでしょうか?
南先生:水中歩行や自転車、ほどよく歩くなど膝に負担をかけないような運動は効果的だと思います。水泳もいいですが平泳ぎは膝に負担をかけやすいので避けてください。また、椅子に座って片方の足を水平に伸ばしてつま先を体のほうへ傾け、5秒ほど止めるという動作を左右交互に行うなど、大腿四頭筋(だいたいしとうきん:大腿骨を囲む筋肉の総称)を強化する運動を日課にするのもいいですね。肥満気味の方は減量も有効です。
Q. わかりました。ところで、そもそも変形性膝関節症の原因とは何でしょうか?
木下先生:変形性膝関節症は、軟骨が摩耗することで大腿骨と脛骨が直接ぶつかって腫れや痛みが生じ、年月とともに変形が進行してしまう病気です。外傷や半月板、靭帯断裂、関節リウマチが原因となることもありますが、多くは一次性といって原因がはっきりせず、主に老化から発症します。日本人の場合はO脚で膝関節の内側に荷重が集中し、加齢とともに軟骨がすり減ってしまうというケースが多いのが特徴です。肥満、農作業などで膝に大きな負担をかけることが多い方は注意されたほうがいいでしょう。
Q. 治療についてはいくつか方法があるのでしょうか?
 木下先生:初期ですと保存療法です。すり減った軟骨を元に戻すことはできませんが、リハビリや、南先生がおっしゃられたような運動を続けていただき、併行して湿布を使ったり、関節内にヒアルロン酸を注入したりするなどの薬物療法で進行を遅らせ、痛みを取ることが可能です。ほかにO脚を矯正する足底板など装具療法を行うこともあります。
木下先生:初期ですと保存療法です。すり減った軟骨を元に戻すことはできませんが、リハビリや、南先生がおっしゃられたような運動を続けていただき、併行して湿布を使ったり、関節内にヒアルロン酸を注入したりするなどの薬物療法で進行を遅らせ、痛みを取ることが可能です。ほかにO脚を矯正する足底板など装具療法を行うこともあります。
Q. それで手術を回避することもできるのですか?
南先生:ケースバイケースですが、もちろんそういう方も多くいらっしゃいます。
Q. 保存療法で効果がみられなければ手術、ということでしょうか?
南先生:そうですね。レントゲンでも明らかに変形が進んでいて、それが原因で痛みや日常生活への支障をきたしているのであれば手術のタイミングだと思います。
Q. 手術には種類はあるのですか?
木下先生:あくまでもメインとなるのはTKA(人工膝関節全置換術)です。先ほども触れたようにほとんどの場合が内側ですが、そちらだけが傷んでいる場合で片側の脚のみであれば、高位脛骨骨切り術やUKA(人工膝関節単顆置換術:じんこうひざかんせつたんかちかんじゅつ)という選択肢もあります。ですが症例としては多くはありません。
![]()
![]()
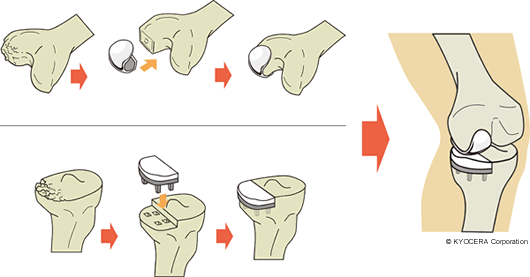
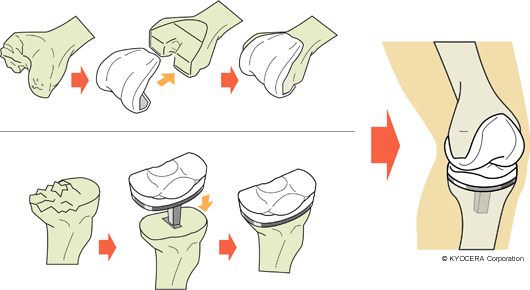
Q. その高位脛骨骨切り術とUKAに関して少し説明をお願いします。
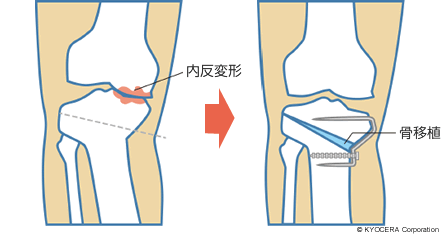
南先生:高位脛骨骨切り術は、膝関節の近くで脛骨を切り、荷重面を内側から外側(または外側から内側)に変える手術です。UKAも荷重面を変えるという考え方は同じで、膝関節部分の内側(または外側)だけを人工膝関節にします。どちらも悪くない方の片側の軟骨の状態が良いことが条件となります。
木下先生:高位脛骨骨切り術ではご自分の骨を残せますし、活動制限もほぼありませんから若い方に向いています。ただし、骨を切る範囲が大きいので入院期間は長くなります。片側だけが悪くて高齢の方は、骨切り術よりはUKAが適していますが、それでも、靭帯がゆるんでしまっている方には適応外となります。また、どちらも痛みが完全に取れるかというと、これはなかなか断言できません。どの患者さんにも適応し、耐用年数などを考えるとTKAを選択することが多くなりますね。
![]()
Q. TKAでは痛みはほぼ取れるのでしょうか? また耐用年数はどれくらいですか?
南先生:骨切り術やUKAに比べますと痛みは格段によくなります。耐用年数も20年以上は保つといわれていますし、大変いい手術だと思いますよ。生活動作もほぼ支障がなくなります。
 Q. TKAにも種類があるのですか?
Q. TKAにも種類があるのですか?
木下先生:セメントで固定するタイプとセメントを用いなくても体内で骨と固着するセメントレスタイプがあります。当院もそうですが、セメントタイプを使われるところのほうが多いと思います。セメントタイプはどのような形の骨にも結合しやすく、特に早期固定性に優れています。
Q. 先生方は股関節の専門医でもいらっしゃいますので、人工股関節症についてもいくつか教えていただければと思います。手術の適応となる疾患は何でしょうか?
木下先生:主には変形性股関節症に対して行われます。変形性股関節症は膝とは違い、先天的な股関節脱臼や臼蓋形成不全など原因のはっきりしている二次性が多いですね。関節リウマチ、大腿骨頭壊死症、大腿骨頸部骨折などの後に続いて発症する場合もあります。
 Q. 人工股関節手術にも、膝関節と同じように種類があるのでしょうか?
Q. 人工股関節手術にも、膝関節と同じように種類があるのでしょうか?
南先生:人工股関節全置換術と表面置換術があります。臼蓋、骨頭のすべてを置き換える全置換に対して、表面置換は簡単にいえば、患者さんの骨頭の表面を削って骨頭帽(こっとうぼう)といわれるものを挿入します。侵襲(しんしゅう:筋肉や組織を傷つけること)が少なく患者さんへの負担も軽い手術ですが、骨頭の形が正常に近くて骨にもある程度強度が残っている方に限られますし、臼蓋形成不全の患者さんには適さないなど適用範囲はかなり狭いと思います。
Q. なるほど。人工股関節全置換術は、膝関節の全置換と同様に適応の範囲の広い手術ということですね。
木下先生:はい。その意味では最終的な、だけれども痛みはほぼ完全に取れて長期成績も安定している大変いい手術です。患者さんの満足度も高いですね。
![]()
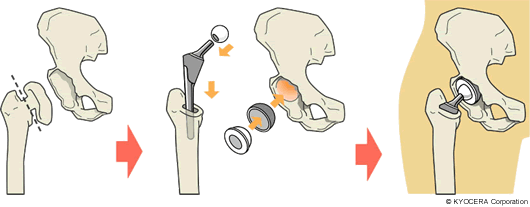
Q. 人工股関節の耐用年数はどれくらいなのですか?
南先生:7、8割は20年以上保っているという統計があります。人工股関節はゆるむというリスクがありますが、近年、摺動面(しゅうどうめん:人工関節のこすれ合う面)に使われているポリエチレンが進化して、摩耗しづらくなったことで耐用年数が延びました。その他の素材やデザインなどもますます進化していますので、今後、耐用年数はさらに延びることが期待できるでしょう。
Q. よくわかりました。それでは、先生方が人工関節手術をされる際に特に気をつけていることを教えてください。
南先生:万全の態勢で合併症を起こさないことが大前提ですが、何よりも人工関節の正確な設置です。これが手術後の生活の質(QOL)向上や人工関節の耐用年数に大きく影響します。
木下先生:正確な設置のために、私たちは患者さん一人ひとりに対して綿密な術前計画を立てています。患者さんによって関節や骨の形状・状態はまちまちですので、3次元テンプレートというコンピュータソフトを用いて、骨を切る位置や量、人工関節を設置する角度などを数値として事前にきっちりと割出し、その通りに手術で再現するという取り組みをしています。
 Q. 最後に、人工関節手術を受けられた患者さんが、術後の生活で気をつけられたほうがいいことはありますか?
Q. 最後に、人工関節手術を受けられた患者さんが、術後の生活で気をつけられたほうがいいことはありますか?
南先生:関節に負担のかかる重労働や、激しい衝撃のある運動は避けてください。
木下先生:このあたりは土地柄、農家の方が多くて皆さんよく働かれますが、できればほどほどにと(笑)。歩くなどのほどよい運動や趣味を通して、痛みのない生活を楽しんでいただきたいと思います。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2014.9.17
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。





先生からのメッセージ
人工関節手術の後も、関節に負担をかけない程度の運動を心がけて健康寿命を延ばしましょう。(木下先生)
人工膝関節、人工股関節は正確な設置をすることで長期間安定した成績が期待できる優れた手術です。(南先生)