先生があなたに伝えたいこと
【北里 精一朗】患者さんのより良い生活を実現するため、患者さん個人に合う治療法を行うことがとても大事です。

独立行政法人 国立病院機構 西埼玉中央病院
きたさと せいいちろう
北里 精一朗 先生
専門:膝関節外科
北里先生の一面
1.最近気になることは何ですか?
患者さんには厳しくいっているのに、自分自身が少し太ってきました。ダイエットしていますが、なかなか痩せられませんね。
2.休日には何をして過ごしますか?
家でゆっくりしているか、小学生の娘とのデートです。あとは趣味のゴルフです。
Q. 今回は膝関節手術についてお伺いします。まず、手術に至る可能性のある代表的な膝の疾患について教えてください。
A. 一番に挙げられるのは変形性膝関節症(へんけいせいひざかんせつしょう)で、患者さんの数が圧倒的に多いです。これは、軟骨がすり減ることで起こる疾患です。軟骨はもともと血管も神経もなくて、スケートリンクより何倍もツルツルしているので摩擦係数が極めて少ないのですが、それがすり減るとだんだんとザラザラしてきて表面が傷み、痛みや変形が生じます。進行すると軟骨が全てなくなってしまうこともあります。
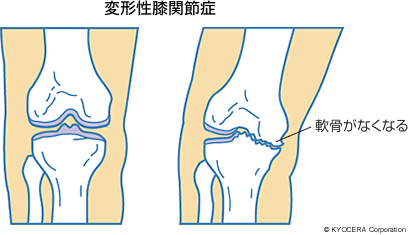
Q. その原因とは何でしょうか?
 A. 原因についてはいろいろ考えられますが、明確にこれ、というのは実はまだよくわからないんです。たとえば肥満で膝に負担がかかることも原因になりますが、そうでなくてもO脚気味で膝にかかる荷重が外側に集中している、正座の生活が長いというようなことで引き起こされるといわれています。加齢によって発症することもあり、これらをまとめて一次性といっています。一次性に比べると割合は低いのですが、若い時の外傷などで起こるケースは二次性と呼ばれています。また、女性に多いということがはっきりしています。
A. 原因についてはいろいろ考えられますが、明確にこれ、というのは実はまだよくわからないんです。たとえば肥満で膝に負担がかかることも原因になりますが、そうでなくてもO脚気味で膝にかかる荷重が外側に集中している、正座の生活が長いというようなことで引き起こされるといわれています。加齢によって発症することもあり、これらをまとめて一次性といっています。一次性に比べると割合は低いのですが、若い時の外傷などで起こるケースは二次性と呼ばれています。また、女性に多いということがはっきりしています。
Q. なぜ女性に多いのでしょうか?
A. 女性ホルモンが関係しているともいわれていますし、男性に比べて筋力がないとか、骨盤の形が男女では若干違っていることなども原因だろうといわれています。
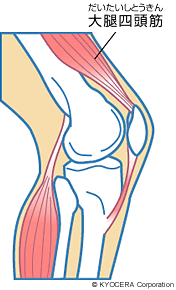 Q. 筋力のあるなしが影響するということは、筋力トレーニングは変形性膝関節症の予防につながるのでしょうか?
Q. 筋力のあるなしが影響するということは、筋力トレーニングは変形性膝関節症の予防につながるのでしょうか?
A. はい、特に大腿四頭筋(だいたいしとうきん)を鍛えることは、少なくとも変形性膝関節症に至る確率を減らすということで有効だと思います。あと生活習慣ですよね、体重をコントロールすることと、正座をする畳の上の生活よりも、なるべく洋式の生活をするということも予防につながります。
Q. わかりました。では変形性膝関節症のほかにはどういう疾患が考えられますか?
A. 症例は多くはないのですが、関節リウマチや特発性(とくはつせい:はっきりした原因がなく発病すること)の大腿骨骨壊死(だいたいこつこつえし)でも手術に至ることがあります。関節リウマチは、よく知られているように自己免疫疾患です。大腿骨骨壊死は特発性ですからはっきりした原因はよくわからないのですが、何らかの理由で骨の中の血流が滞って発症します。考えられる要因としては、病気の治療などによるステロイドの多量摂取あるいはアルコール摂取などで骨が脆弱(ぜいじゃく:もろくて弱いこと)になる場合です。また最近では、半月板損傷の手術をして荷重軸(かじゅうじく)が変わることで壊死(えし)が起こりうるという学会発表もあります。
変形性膝関節症の治療・手術
Q. 変形性膝関節症の初期症状は?
A. 初期の自覚症状としては、動き始めの痛みが多いと思います。ずっと同じ姿勢を取っていて立ち上がるときに痛い、また痛みのために階段が上がりづらいなどです。ただ、それらが一概に初期とはいえないのが変形性膝関節症の特徴で、X線写真などの画像的な診断と、臨床症状がまったく一致することのほうが少ないです。初期の初期で自覚症状の出る方もあれば、ある程度進んでしまってから出る方もいらっしゃいます。それに日本人には我慢強い人が多くて、病院へ来られる頃にはある程度進行してしまっているということも少なくありません。
Q. 我慢せず、早めに来院していただきたいものですね。
A. 早ければ手術以外の治療法の選択肢も広がりますし、ご自分の病態を把握することが治療の第一歩なのです。
Q. 治療イコール手術というわけではないのですね。
 A. はい。大事なのは「患者さんに合った治療を提示すること」だと考えています。もちろん、他施設からの紹介ですとか、いきなり手術になってしまう患者さんもいらっしゃいますが、基本的にまずは保存療法から始めます。筋力トレーニングや生活習慣の改善など、自宅でできることをしっかりやっていただきます。必要に応じて痛み止めや湿布を併用し、それでも効果がないようならヒアルロン酸の注射を行います。初期ですとこのような保存療法で効果がみられる方も多くいらっしゃいます。あまり有効でない場合には、その方の病状に合わせて外科的な治療をご提案することになります。
A. はい。大事なのは「患者さんに合った治療を提示すること」だと考えています。もちろん、他施設からの紹介ですとか、いきなり手術になってしまう患者さんもいらっしゃいますが、基本的にまずは保存療法から始めます。筋力トレーニングや生活習慣の改善など、自宅でできることをしっかりやっていただきます。必要に応じて痛み止めや湿布を併用し、それでも効果がないようならヒアルロン酸の注射を行います。初期ですとこのような保存療法で効果がみられる方も多くいらっしゃいます。あまり有効でない場合には、その方の病状に合わせて外科的な治療をご提案することになります。
Q. 手術のタイミングとは?
A. 軟骨がなくなってしまっていて変形がひどくなった時ですが、決め手は患者さんがどれくらい痛くて、どれくらい生活に困っておられるのかが判断基準になります。また、現状に満足されておらず、もっと良くなりたい、早く良くなってやりたいことがあるなどの理由で手術を選択されることもあります。もちろん、医師から手術治療をご提案し、説明をして、患者さんが納得された上で手術となります。
Q. 患者さんによって手術のタイミングも変わるのですね。
A. そうですね。整形外科においては絶対的に手術しなくては、ということは少ないですし、患者さんが何を望んでいるのかによって、手術のタイミングは変わってくると思います。
Q. 手術にもやはり選択肢があるのでしょうか?
A. はい、大きくは「人工膝関節手術」と「関節を温存する手術」があって、当院は後者にも力を入れています。たとえば、膝関節のアライメント(形状とバランス)に大きな変形がなくて、明らかに半月板に起因する痛みがあれば、半月板の内視鏡手術が有効です。これにも、「半月板を縫合する手術」と「半月板を切除しなくてはならない手術」とがあります。さらに、アライメントが悪い場合には、半月板の手術に加えて、変形を矯正する高位脛骨骨切り術(こういけいこつこつきりじゅつ)を併用するのが良いだろうと思います。
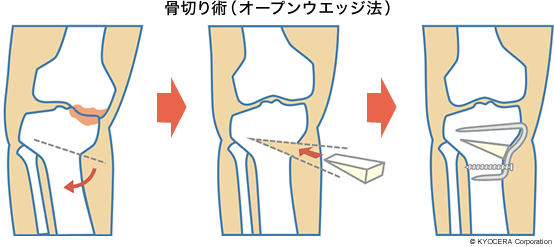
Q. 半月板手術や高位脛骨骨切り術はどのような患者さんに適しているのですか?
A. 前提として、膝関節の内側の軟骨だけ、あるいは稀に外側だけが傷んでいる方に適用となります。何より人工物ではない患者さんご自身の骨を使って、スポーツなどを以前とほぼ同様にすることができますので、活動性の高い方には特に当てはまる手術だと思います。
Q. 条件が揃っていれば年齢にも関係なく受けられますか?
A. 年齢はあまり気にしていません。高位脛骨骨切り術は、昔は若くて活動性の高い方にのみ、手術されていたのですが、条件が合えば70歳でも80歳でも大丈夫だと思います。現在では、骨を切った部分を固定するプレートの金属の性能が良くなって、術後、早くから体重をかけることができますので、以前のようにリハビリに時間がかかるということもなくなりました。
Q. わかりました。それでは、すべての軟骨が傷んでしまっていると、やはり人工膝関節手術になるのですね?
A. はい、そうですね。内側も外側も傷んでいて変形が強く、高位脛骨骨切り術ができない場合にはやはり人工膝関節全置換術(じんこうひざかんせつぜんちかんじゅつ)になります。
![]()
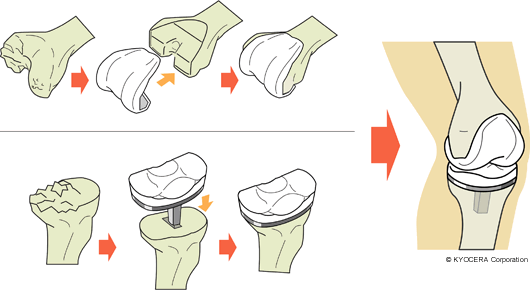
Q. 人工膝関節全置換術は、両膝同時にされる方もいらっしゃいますか?
A. たとえばO脚がひどい方に、片方だけ手術をしてまっすぐにすると、両方の脚の長さが全く変わってしまいます。そうすると、歩き方も逆に悪くなってしまいます。どちらかだけ痛いという場合も、変形の度合いに応じて「両方ともやったほうが良いと思います」とお話ししています。ですから、両膝を手術される方の割合は多くなります。
Q. なるほど、確かにそうですね。ところで人工膝関節の性能も進歩しているのでしょうか?
A. 軟骨の代わりをするポリエチレンの性能が良くなって、摩耗しにくくなりました。膝関節は1日1万回以上も動くものですが、摩耗しづらくなったので良好な長期成績につながっています。
Q. 人工膝関節のデザインも変化してきているのでしょうか?
A. より生理的な動きを再現できるようになっていますし、サイズバリエーション、すなわち縦幅、横幅の選択の幅が広がって、日本人の体形に合う人工膝関節を選べるようになっています。
 Q. 動きが良いというのも患者さんにはうれしいですね。現在、人工膝関節の耐用年数はどれくらいなのですか?
Q. 動きが良いというのも患者さんにはうれしいですね。現在、人工膝関節の耐用年数はどれくらいなのですか?
A. およそ9割の方は20年くらい保っています。それも20年前の当時の人工膝関節が今でも大丈夫だということですから、新しい機能や性能を有した現在の人工膝関節なら、30年くらい大丈夫かなと私は思っています。
Q. 一生に一度の人工膝関節手術で済むケースも増えているというわけですね。
A. はい。それでも、若い方には「入れ換えの可能性もありますよ」と説明しています。万一、人工膝関節の具合が悪くなっても、発見が早ければ、一部の部品だけの取り換えで済むこともあります。そのためにも、定期的にきちんと検診に来ていただくことが大事だと思います。
Q. よくわかりました。次に、手術手技の進歩についてはいかがでしょうか?
A. 一時期は皮膚の切開を極限まで小さくする、MIS(エムアイエス:最小侵襲手術)が注目を集めましたが、人工膝関節の良好な長期成績を実現するには、それよりも「正確な位置に設置する」ことが重要です。コンピュータ支援によるナビゲーションシステムを導入して、カーナビのように人工膝関節や器具を設置している施設もありますが、私は、まずはCT画像を用いて、骨がどれくらい切れるか、どう切ってどの人工膝関節を入れるかなど、緻密な術前計画を立てることが最も重要だと考えています。
 Q. しっかりとした術前計画に沿って正確な位置に設置するということですね。
Q. しっかりとした術前計画に沿って正確な位置に設置するということですね。
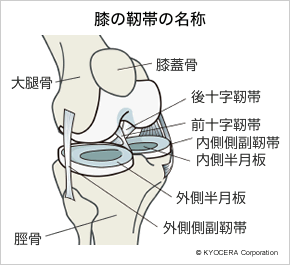
A. そうです、あとは軟部組織のバランスを整えることです。膝関節には内側と外側、そして前と後ろに十字靭帯(じゅうじじんたい)があります。人工膝関節を入れると、後十字靭帯(こうじゅうじじんたい)は1本または2本切ってしまうことになります。靭帯を切った時に、横方向にガタガタとぐらついてしまうと人工膝関節が安定しません。また、曲げ伸ばししたときにもガタがこないように、手術中にその他の軟部組織のバランスを整える必要があります。
Q. 手術については合併症を心配する声もよく聞きます。そこで主な合併症と対策についても教えていただけますか?
A. まず、注意しないといけないのは感染です。現在、人工膝関節の手術は全国で年間約8万例行われていて、そのうち1%程度で感染が起こっているそうです。感染を起こさないためには、手術前から虫歯などのチェックと口腔ケア、水虫などの他の感染症がないかなどをしっかりチェックしてケアすることが大事です。手術はクリーンルームで、宇宙服のような専用の手術着を着用して行い、適切な抗生剤の投与も行います。
Q. 虫歯などがありますと、それを治してからの手術になるのですか?
 A. やはり万全を期したいですから、患者さんにはそのようにお願いしています。虫歯などは、全身にばい菌を飛ばしてしまうこともあります。感染を起こすと、患者さん自身がとても辛い思いをされます。手術後も同様に、虫歯、白癬、発熱などがあれば、早め早めに治していただくことが肝要です。
A. やはり万全を期したいですから、患者さんにはそのようにお願いしています。虫歯などは、全身にばい菌を飛ばしてしまうこともあります。感染を起こすと、患者さん自身がとても辛い思いをされます。手術後も同様に、虫歯、白癬、発熱などがあれば、早め早めに治していただくことが肝要です。
Q. ほかに考えられる合併症は?
A. 出血によるリスクもありますが、これはほぼ心配ないと思います。人工膝関節手術では、以前は貯血をしていましたが、現在ではしていません。手術中には凝固止血の効果がある器具を用い、手術後には止血剤を関節の中に投与して対応しています。あとはいわゆる「エコノミークラス症候群」ですが、これは入院前から足をよく動かすようにお願いしています。
Q. 入院前からですか?
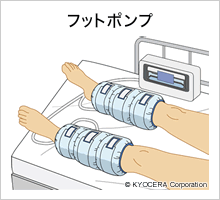 A. 手術後にストッキングを巻いて、足を動かしていただくのですが、実際、なかなかうまくできない方が多いのです。ですから練習のために、手術前からしていただきます。他に、手術後のフットポンプや血栓予防の注射は必ず行っています。さらに、手術をして10日目くらいに下肢のエコー(超音波検査)をかけて血栓がないかチェックしています。
A. 手術後にストッキングを巻いて、足を動かしていただくのですが、実際、なかなかうまくできない方が多いのです。ですから練習のために、手術前からしていただきます。他に、手術後のフットポンプや血栓予防の注射は必ず行っています。さらに、手術をして10日目くらいに下肢のエコー(超音波検査)をかけて血栓がないかチェックしています。
Q. 万全の対策ですね。あと、心配なのが手術後の痛みですが。
A. 痛みについても、患者さんの手術に対する満足度につながりますので、気をつけています。関節の中に痛み止めを注入したり、手術後にも麻酔をしたりして、最初にできる限り痛みをコントロールすることにより、スムーズにリハビリが行えるよう対処しています。
Q. リハビリは手術の翌日からでしょうか?
A. 可能な方には翌日に車いすに乗って、翌々日からは立ち上がって少しずつリハビリを始めていただきます。もちろん、痛みがあるのに無理にということはありません。患者さんそれぞれのペースで、最初の内はできる範囲からリハビリをしていただいています。
 Q. リハビリ期間はどれくらいですか? どのような状態になれば退院できるのでしょうか?
Q. リハビリ期間はどれくらいですか? どのような状態になれば退院できるのでしょうか?
A. 目安としては手術後4週間ですね。杖をついて階段昇降ができることが退院のひとつの目安ですが、目標は、外来やリハビリの際にお伺いした、患者さんの生活様式やお家の中の状態などに合わせた生活ができるようになることです。もちろん介護保険の申請や、手すりをつけるなどのアドバイスもさせていただきながら、無理なく生活ができるという安心感のもとに退院していただけるようにしています。
Q. 通院でのリハビリは必要ですか?
A. 生活に問題はないだろうというところで退院していただきますので、基本的には必要ありませんが、もう少しリハビリが必要という方には通院もしていただいています。
Q. 先ほど、虫歯など悪いところは早めに治すことが大事とおっしゃしゃいましたが、ほかに、退院後の生活で気をつけたほうが良いことはありますか?
 A. そんなにはないと思います。走ったりジャンプをしたり、激しい動きは避けていただきたいですが、手術をする目的は「痛みを取ってより良い生活をする」ことです。痛みのために今までできなかったことを、どんどんやっていただきたいと思います。
A. そんなにはないと思います。走ったりジャンプをしたり、激しい動きは避けていただきたいですが、手術をする目的は「痛みを取ってより良い生活をする」ことです。痛みのために今までできなかったことを、どんどんやっていただきたいと思います。
Q. ありがとうございました。最後に、特に先生の記憶に残っている患者さんはいらっしゃいますか?
A. たくさんいらっしゃいますが、最近では91歳のおばあちゃんで、人工膝関節手術を受けられ、念願叶ってお孫さんと旅行に行かれたと聞きました。手術をすることで生活の中に楽しみが増えたというお話を聞くと、とてもうれしいです。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2015.5.15
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
患者さんのより良い生活を実現するため、患者さん個人に合う治療法を行うことがとても大事です。