先生があなたに伝えたいこと
【安田 和則】変形性膝関節症の痛みが発生する仕組みは実に複雑です。最適な治療を行うには、しっかりと痛みの原因や症状を見極めることが最も重要です。

医療法人知仁会 八木整形外科病院(北海道大学名誉教授)
やすだ かずのり
安田 和則 先生
専門:膝関節
安田先生の一面
休日には何をして過ごしますか?
基本的に自宅にいます。午前中は私の任務である庭の手入れや家の雑務をこなし、午後には90分ほどテニスをやって若い人に負けて落ち込み、夕方にはあまり健康になりすぎないようにビールで水分を補給します。時に遊びに来た孫たちと楽しみ、夜は家内が見るテレビドラマをチラチラと見ながら、たまった英文論文を書くという平和な休日です。最近では芸能情報にも結構詳しくなりました(笑)。
Q. 中高年の多くが膝の痛みを抱えながら生活しています。なぜ年齢を重ねると、膝が痛くなるのでしょうか?
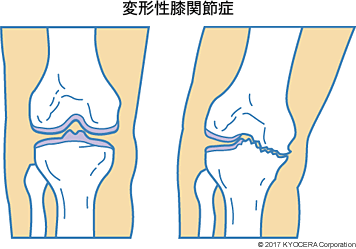
A. 歩行時に膝関節には体重の3倍を超える荷重がかかりますが、それでも痛みを感じずに滑らかに動くのは関節軟骨があるからです。しかし加齢と共に様々な原因で軟骨が擦り減ったり、破壊されたりするため、関節炎が起こり膝が痛くなるのです。関節軟骨の変性・破壊の原因疾患としてもっとも多いのは変形性膝関節症(へんけいせいひざかんせつしょう)で、遺伝的素因に加えて肥満やO脚変形などの複合的原因で起こる一次性と、膝関節の外傷や内科的代謝疾患が原因になる二次性があります。特に前者が多く、40歳以上の5人に1人が変形性膝関節症といわれており、女性に多いのが特徴です。また他の膝痛の原因疾患には、関節リウマチ、痛風、偽通風、半月板損傷、特発性骨壊死症(とくはつせいこつえししょう)、関節鼠(かんせつねずみ)、脆弱性骨折(ぜいじゃくせいこっせつ)など、様々な疾患があり、それらも加齢と共に増加します。こうして中高年の多くが膝の痛みを抱えることになるのです。
 Q. 変形性膝関節症の痛みには、どんな特徴があるのですか?
Q. 変形性膝関節症の痛みには、どんな特徴があるのですか?
A. 皮膚を切った時に起こる部位が明確な鋭い痛みとは異なり、膝の中のどこが痛いのかはっきりとはわからないような鈍い痛みや不快な痛みが多く、歩行が始まった時に発生する痛みや、長く歩行していると発生する痛みがあります。また痛みの程度に「波」があって、日によって痛かったり痛くなかったりするのも特徴です。一方、医師が患者さんが痛いという部位をいくら調べても、そこに異常が見つからないことも多くあります。
Q. 変形性膝関節症とは、どのような疾患で、どのような機序で膝が痛むのでしょうか?
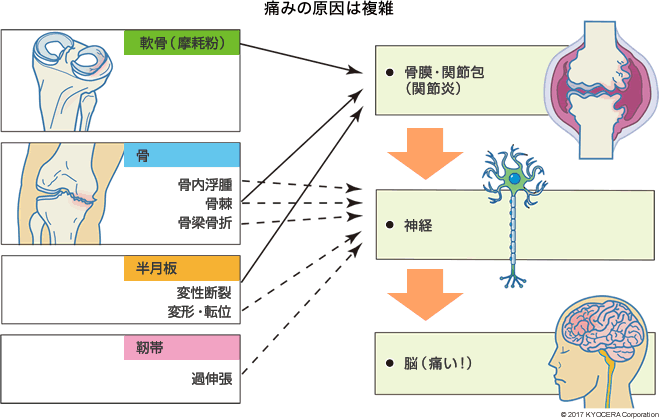
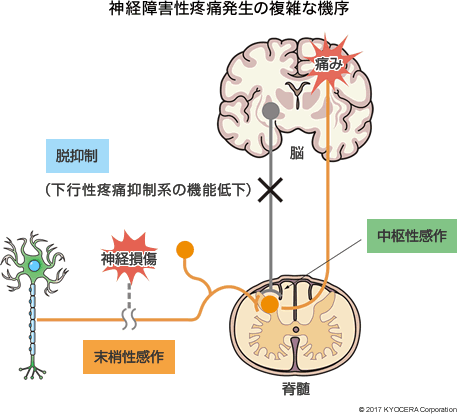
A. 変形性膝関節症は、加齢変化によって軟骨が徐々にすり減っていき、進行すると関節の変形や破壊を引き起こす疾患で、その痛みが発生する仕組みは複雑です。軟骨には神経がないため、軟骨自体が痛みを発するのではありません。軟骨や半月板の摩耗破片や骨棘(こつきょく)などが刺激となって関節内を覆う滑膜に炎症で起こり、それによる侵害受容性疼痛(※)が初期における中心的な痛みです。しかし陳旧期(ちんきゅうき:急性期を過ぎて慢性期になる時期で、発症からおおむね1ヵ月後)になると、神経障害性疼痛(しんけいしょうがいせいとうつう)や心理的要因が重複しているといわれています。神経障害性疼痛とは、痛みを伝える組織である神経系そのものの損傷や疾患によって生じている疼痛で、刺激に依存しない自発痛、通常では痛みを起こさない程度の刺激で起こる痛み(痛覚過敏、感覚過敏)や異常感覚などが含まれます。このような痛みの生理学的機序として、痛みを感じる閾値(いきち:限界値のこと)が下がる「末梢性感作(まっしょうせいかんさ)」、痛みシグナルの中枢への伝達が増加したり、神経細胞当たりの受容感覚野が増加したりする「中枢性感作」、下行性(かこうせい:脳から身体の器官に向けて出される)疼痛抑制が低下する「脱抑制」などの機序が複雑に関与しています。したがって、患者さん一人ひとりにおいて痛みの原因も痛みの質も違ってくるため、変形性膝関節症の治療の際にはその差を見極めることが重要です。
※しんがいじゅようとうつう:末梢神経の先端にある侵害受容器という痛みを感じる器官が刺激を受けて起こす痛み。
 Q. 変形性膝関節症の治療法について教えてください。
Q. 変形性膝関節症の治療法について教えてください。
A. 変形性膝関節症の早期に専門医を受診すれば、その痛みは保存療法でほぼ改善することができます。その内容は症状や生活環境の差によって異なり、薬物療法、装具療法、運動療法、および生活指導を組み合わせて行います。薬物療法は急性炎症症状に対する対症療法として行われ、NSAIDs(エヌセイズ:非ステロイド消炎物質)の内服または経皮的投与、ヒアルロン酸の関節内注入などが有効です。装具療法としては外側楔状足底板(がいそくけつじょうそくていばん)が中心ですが、膝装具が用いられることもあります。運動療法としては、膝を免荷しつつ大腿四頭筋力を増加させる下肢伸展挙上訓練が中心になりますが、社会的状況が許せばプールを用いた水中訓練も長期的視点から有効になります。生活指導は極めて重要で、発症の原因になった生活・スポーツ動作を除去ないしは改善させることが必須であり、また適正体重にするための運動や食事の指導も重要です。
しかし変形性膝関節症が進行している場合は、保存療法では症状が改善しないことが多くなります。その時は手術的治療が必要になります。主な手術には高位脛骨骨切り術(こういけいこつこつきりじゅつ)と人工膝関節置換術(じんこうひざかんせつちかんじゅつ)の2種類があります。
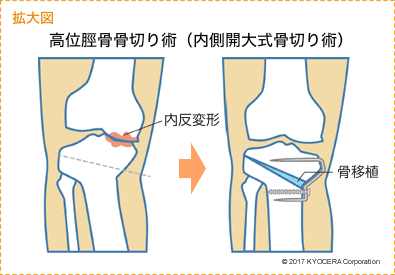
Q. 高位脛骨骨切り術はどのような手術なのでしょうか?
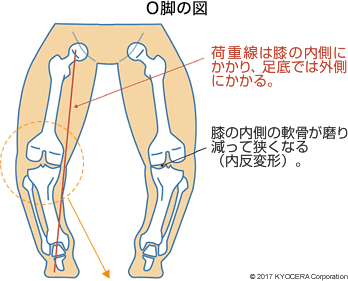
A. 内反型変形性膝関節症(ないはんがたへんけいせいひざかんせつしょう)に対して、脛骨の近位部(きんいぶ:膝関節面の近く)で骨を切ることにより、内反変形(O脚)を外反変形(X脚)に矯正して、歩行時に膝の内側だけにかかっている荷重を外側へ移そうとする手術です。術前に下肢全長のX線写真を撮影して、それぞれの膝に最適の矯正角度を決定します。私は、矯正角度が14度以下の症例には内側開大式骨切り術(ないそくかいだいしきこつきりじゅつ)を、15度以上の症例には外側閉鎖・内側開大式逆V字骨切り術を行っています。矯正後の脛骨をロッキングプレートで内固定することにより、術後2週で荷重を開始することができます。
Q. それでは人工膝関節置換術について解説していただけますか?
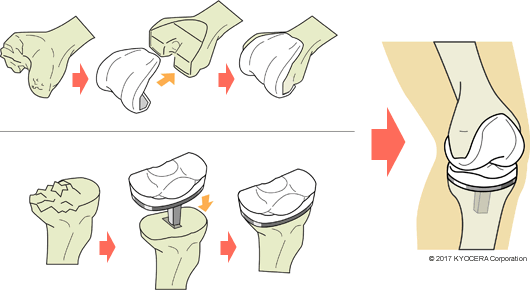
 A. 人工膝関節置換術とは、膝関節を構成する大腿骨、脛骨、膝蓋骨(しつがいこつ)の関節面を覆う変性軟骨を薄く骨を付けて切除し、そこを正常の軟骨組織とほぼ同じ形状の人工材料(これを人工膝関節といいます)で覆って、正常な膝関節の形状を再建しようとする手術です。したがって、変性した軟骨が人工材料で置換されることになりますが、正常な大腿骨、脛骨、膝蓋骨の骨組織はほとんど温存されます。私は日本人の膝をモデルにして日本で開発された超低摩耗人工膝関節を使用しています。この機種はジルコニアセラミック製の大腿骨コンポーネント、チタン製トレイに載った超高分子ポリエチレン製脛骨コンポーネント、および超高分子ポリエチレン製膝蓋骨骨コンポーネントから構成されています。この機種の特長は、人工膝関節の一般的長所に加えて、ポリエチレンの摩耗が金属製大腿骨コンポーネントの1/5と少ないこと、コンポーネントによる骨切り面の被覆率が外国製の機種に比べて高いこと、万が一の入れ換え手術が必要になった時に骨の損失を最小にできることなどです。
A. 人工膝関節置換術とは、膝関節を構成する大腿骨、脛骨、膝蓋骨(しつがいこつ)の関節面を覆う変性軟骨を薄く骨を付けて切除し、そこを正常の軟骨組織とほぼ同じ形状の人工材料(これを人工膝関節といいます)で覆って、正常な膝関節の形状を再建しようとする手術です。したがって、変性した軟骨が人工材料で置換されることになりますが、正常な大腿骨、脛骨、膝蓋骨の骨組織はほとんど温存されます。私は日本人の膝をモデルにして日本で開発された超低摩耗人工膝関節を使用しています。この機種はジルコニアセラミック製の大腿骨コンポーネント、チタン製トレイに載った超高分子ポリエチレン製脛骨コンポーネント、および超高分子ポリエチレン製膝蓋骨骨コンポーネントから構成されています。この機種の特長は、人工膝関節の一般的長所に加えて、ポリエチレンの摩耗が金属製大腿骨コンポーネントの1/5と少ないこと、コンポーネントによる骨切り面の被覆率が外国製の機種に比べて高いこと、万が一の入れ換え手術が必要になった時に骨の損失を最小にできることなどです。
![]()
Q. 人工膝関節置換術と高位脛骨骨切り術にはそれぞれに長所と短所があるのですね。
A. はい、その通りです。人工膝関節置換術の長所は除痛効果が強力なこと、ほぼ正常な膝の形状が得られること、および術後すぐに歩行訓練を開始でき、入院期間が短いことです。しかし短所としては人工関節が生体にとっては異物であることに由来する「ゆるみ」という病態や遅発性感染という合併症があり、そのために原則として若年者および高齢者でも重労働やスポーツを行う人は適応になりません。一方、高位脛骨骨切り術には「ゆるみ」や遅発性感染の問題がないため、重労働やスポーツを行う若年者にも行うことができることが長所です。しかし全荷重歩行を許可できるまでの期間や入院期間が、人工膝関節置換術と比べて長いことが短所です。したがって、進行した変形性膝関節症に対して手術的治療を選択するときには、病態だけでなく、その患者さんの年齢、生活環境、患者さんが希望する治療のゴールなど、様々な条件を総合的に判断して手術方法を選択します。したがって、患者さんのQOLに関する様々な希望に応えるためには、膝関節外科医はこの二つの手術のどちらにも精通する必要があります。
Q. なるほど。ところで先生はセラミック製の人工膝関節の開発に取り組んでこられたとお聞きしています。
 A. はい。日本に人工膝関節が本格的に導入されたのは1970年代からで、海外製が主流でした。それらに形状や素材の改良がなされ、手術後の成績が安定したのは1980年代です。私は1976年から整形外科の研修を始めましたが、その北海道大学病院整形外科は日本における人工膝関節の普及と改良に関する指導的立場にありました。その当時は、ポリエチレン製コンポーネントが摩耗するため人工膝関節の耐久性は10年間といわれていました。そのような状況の中で、私はポリエチレン製コンポーネントの摩耗をほとんどなくすることにより、高い耐久性を持った人工膝関節を国産で開発したいと考えるようになりました。私はその可能性を日本が世界に誇るセラミックス開発技術に求め、1983年から日本の企業と連携してセラミック製人工膝関節の研究を始めました。基礎研究の結果、セラミック製大腿骨コンポーネントによるポリエチレン製脛骨コンポーネントの摩耗は、当時のみならず今も主流である金属製大腿骨コンポーネントによるポリエチレン製脛骨コンポーネントの摩耗の20%であることが解りました。様々な基礎研究の後、1988年にアルミナセラミック製人工膝関節が完成し、北海道大学病院で臨床使用が始まりました。この人工膝関節の良好な10年臨床成績はすでに英文論文として報告していますが、大腿骨コンポーネントが厚いために骨切り量が金属性のそれよりも多いことが解りました。そこで靭性が高いジルコニアセラミックを用いることにより、金属と同等のコンポーネントの薄さを実現したジルコニアセラミック製人工膝関節を1999年に完成し、これを使用して現在に至っています。
A. はい。日本に人工膝関節が本格的に導入されたのは1970年代からで、海外製が主流でした。それらに形状や素材の改良がなされ、手術後の成績が安定したのは1980年代です。私は1976年から整形外科の研修を始めましたが、その北海道大学病院整形外科は日本における人工膝関節の普及と改良に関する指導的立場にありました。その当時は、ポリエチレン製コンポーネントが摩耗するため人工膝関節の耐久性は10年間といわれていました。そのような状況の中で、私はポリエチレン製コンポーネントの摩耗をほとんどなくすることにより、高い耐久性を持った人工膝関節を国産で開発したいと考えるようになりました。私はその可能性を日本が世界に誇るセラミックス開発技術に求め、1983年から日本の企業と連携してセラミック製人工膝関節の研究を始めました。基礎研究の結果、セラミック製大腿骨コンポーネントによるポリエチレン製脛骨コンポーネントの摩耗は、当時のみならず今も主流である金属製大腿骨コンポーネントによるポリエチレン製脛骨コンポーネントの摩耗の20%であることが解りました。様々な基礎研究の後、1988年にアルミナセラミック製人工膝関節が完成し、北海道大学病院で臨床使用が始まりました。この人工膝関節の良好な10年臨床成績はすでに英文論文として報告していますが、大腿骨コンポーネントが厚いために骨切り量が金属性のそれよりも多いことが解りました。そこで靭性が高いジルコニアセラミックを用いることにより、金属と同等のコンポーネントの薄さを実現したジルコニアセラミック製人工膝関節を1999年に完成し、これを使用して現在に至っています。
Q. 軽症例でも重症例でも同じセラミック製人工膝関節を用いるのですか?
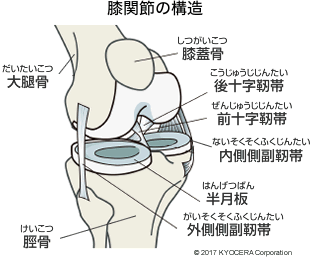
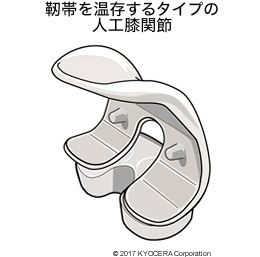
A. いいえ、そうではありません。セラミック製人工膝関節は関節形状は同じですが、後十字靭帯(こうじゅうじじんたい)を温存できる機種と、これを切除してもその機能を代替できる機能を備えた機種の2種類があります。基本的には前者の機種を使用し、正常な後十字靭帯を可及的に温存した膝機能の再建を行います。しかし、関節変形が高度に進行した患者さんや、すでに後十字靭帯損傷が存在する患者さんには後者の機種を用います。
 Q. 先生の人工膝関節への思いが大変よくわかりました。先生が開発された人工膝関節の特長は何ですか?
Q. 先生の人工膝関節への思いが大変よくわかりました。先生が開発された人工膝関節の特長は何ですか?
A. ポリエチレンコンポーネントが超低摩耗であること、および日本人の膝を基にしたデザインであるために各コンポーネントの骨切り面被覆率が外国製品よりも高いことなどから、置換された人工膝関節は10年後の検査で96.6%、15年後で94.1%が全く問題なく機能していました。これは世界水準に勝るとも劣らない優れた臨床成績です。加えて、セラミックおよびチタン製コンポーネントはアレルギーを誘発しないため、金属アレルギーの患者さんにも使用できること、また金属製人工膝関節では不可能なMRI撮影が可能なことも世界の他の機種にはない大きな特徴です。
 Q. ありがとうございました。最後に患者さんへのメッセージをお願いします。
Q. ありがとうございました。最後に患者さんへのメッセージをお願いします。
A. 変形性膝関節症は膝への負担を減らす生活を心がける(工夫する)ことで、発病をかなり防ぐことができる病気です。しかし、もしも膝の痛みが起きた場合は、早めに整形外科専門医の診察を受けることが大切です。もし初期であれば、早期に適切な治療を始めることで痛みをなくし、その後の病気の進行をかなり遅らせることができます。さらに、もしも病期がかなり進行していたとしても心配は要りません。手術をすれば必ず歩けるようになります。手術の専門医に相談してください。
Q. 歩くというのは健康で長生きの基本ですね。
A. その通りです。「歩くこと」は生活の質(QOL:Quality of life)を高めるために必須なことです。歩くことにより体が健康になるだけでなく、精神的にも健康になり、人生を楽しむことができます。もしも膝が悪くなると、これができなくなります。膝の痛みを軽視せず、膝を大事にしてより良い人生を楽しみましょう。
取材日:2017.11.30
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
変形性膝関節症の痛みが発生する仕組みは実に複雑です。最適な治療を行うには、しっかりと痛みの原因や症状を見極めることが最も重要です。